РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Гипертрофия небных миндалин – это их физиологическое увеличение миндалин при отсутствии воспаления. Часто это заболевание сочетается с аденоидами. Встречается преимущественно у детей в возрасте 3-10 лет.
Название протокола: «Гипертрофия небных миндалин и аденоидов»
Код протокола:
Код(ы) МКБ-10:
J35.1 Гипертрофия миндалин
J35.2 Гипертрофия аденоидов
J35.3 Гипертрофия миндалин с гипертрофией аденоидов
Дата разработки протокола: апрель 2013 г.
Категория пациентов: дети с диагнозом «Гипертрофия миндалин и аденоиды»
Пользователи протокола: врачи-оториноларингологи, врачи общей практики
— Ведущие специалисты в сфере ВРТ из Казахстана, СНГ, США, Европы, Великобритании, Израиля и Японии
— Симпозиумы, дискуссии, мастер-классы по актуальным проблемам
Клиническая классификация
Степень гипертрофии небной миндалины:
I степень – до 1/3 расстояния от края передней небной дужки до языка
II степень – до 2/3 этого расстояния
III степень – миндалина доходит до язычка мягкого неба
Степень аденоидов:
I степень – закрывают 1/3 сошника
II степень – закрывают 2/3 сошника
III степень – закрывают сошник полностью
Перечень основных и дополнительных диагностических мероприятий
Основные:
— сбор жалоб и анамнеза
— пальпация
— задняя риноскопия
— исследование функции носа
— общий анализ крови + исследование уровня тромбоцитов в крови, исследование времени свертывания крови
— общий анализ мочи
— соскоб на яйца глист
— бактериологическое исследование отделяемого из носа на флору и чувствительность к антибиотикам
Дополнительные: при необходимости биохимия крови
Диагностические критерии
Жалобы и анамнез:
— затруднение носового дыхания, дыхание открытым ртом, кашель по ночам (при гипертрофии глоточной миндалины);
— невнятная речь, возможно, затруднение проглатывания пищи, возможно, затруднение ротового дыхания (при гипертрофии небных миндалин);
— беспокойный сон, храп;
— частый насморк;
— снижение слуха;
— ослабление памяти.
Физикальное обследование
Обращают внимание на конфигурацию лица, пальпация регионарных подчелюстных и глубоких шейных лимфатических узлов, пальцевое исследование носоглотки. Наблюдается:
— мягкая, гладкая консистенция миндалин на фоне их гипертрофии;
— отсутствие патологического содержимого в лакунах;
— неправильное развитие зубочелюстной системы;
— закрытая гнусавость;
— внешние признаки аденоидизма.
Лабораторные исследования:
— общий анализ крови + исследование уровня тромбоцитов в крови, исследование времени свертывания крови;
— общий анализ мочи;
— исследование микрофлоры;
— цитологическое исследование.
Инструментальные исследования:
— фарингоскопия;
— задняя риноскопия;
— эндоскопия носоглотки;
— рентгенодиагностика.
Консультации специалистов: консультация педиатра, стоматолога и других специалистов по необходимости.
источник
Дети, как правило, больше всего подвержены разным заболеваниям, поэтому родителям стоит серьезно отнестись к лечению ребенка, если он сильно болен. К примеру, очень часто дети заболевают аденодоитом, который понижает защитный барьер и создает благоприятную среду для развития вредных микробов и инфекций. Вирусы проникают в нос и глотку, что ведет к гипертрофии миндалин. Одновременно с этим малыш чувствует раздражение по всей носоглотке и проблемы с дыханием через нос. Напомним, что существует несколько стадий воспалительного процесса: I — аденоидная ткань разрастается на 30%; II — аденоидная ткань разрастается на 60%; III — аденоидная ткань перекрывает полностью просвет. Врачи классифицируют данное заболевание, как «аденоиды код по мкб 10». Чтобы детально разобраться в теме, стоит подробнее изучить болезнь.
Когда речь заходит о таком заболевании, как аденоидная гипертрофия, то значит, у ребенка проблемы с носовым дыханием. Дело в том, что внутри носоглотки происходит увеличение лимфоидной ткани, которая затрудняет дыхание малыша через нос. Сейчас аденоидит является довольно-таки частым заболеванием, поэтому педиатры стараются во время проинформировать родителей о нюансах болезни. Аденоиды код мкб 10 диагностируются специалистам в сфере отоларингологии у малышей возрастом от 1,5 до 14 лет.
Когда воспаляются аденоиды, то автоматически утрачивается защитная функция организма, проникает патогенная микрофлора. В этот момент ребенок чувствует дискомфорт и проблемы с дыханием, так как носовые ходы забиты. Данный процесс приводит к воспалительным процессам, нарушениям системы дыхания, изменениям состояния ребенка. Только лишь своевременная профилактика и лечение могут предотвратить дальнейшее распространение болезни.
Стоит отметить, что по аденоиды мкб 10 у детей включают следующие нарушения:
- Гипертрофия аденоидной вегетации -J35.2.
- Гипертрофия аденоидов и увеличение миндалин — J35.3.
- Миндалины с гипертрофией аденоидов — j35.8.
Эта классификация помогает врачу при назначении лечения. Ведь каждый пункт имеет свои детали, которые в той или иной степени влияют на дальнейшее выздоровление.
Воздействие вредных факторов из окружающей среды могут стать причиной гипертрофии миндалин у детей дошкольного возраста. Также одной из часто случаемых причин могут стать инфекции во время беременности. По мнению высококвалифицированных врачей, причины заболевания могут быть самые разные: ОРВИ, простуда, несбалансированное питание или даже переохлаждение. С воздухом в организм поступает множество вредных микробов и вирусов, которые увеличивают лимфатические ткани, перекрывающие нормальное поступление кислорода. К каждому ребенку необходим индивидуальный подход.
Чтобы понять причины, стоит рассмотреть следующие факторы:
- Снижение уровня иммунитета.
- Риниты, кашель, ОРВИ и т.д.
- Генетические заболевания.
- Сложная экологическая ситуация на месте проживания.
- Запущенные патологии зубной системы.
- Проблемы с процессом беременности.
- Аллергия.
- простудные заболевания.
Данные факторы могут сильно повлиять на здоровье ребенка, поэтому стоит обезопасить чадо от внешних и внутренних угроз.
Степень стадии гипертрофии аденоидов указывает на определенные симптомы заболевания. Стоит отметить, что начальная стадия протекает в организме практически незаметно. В этот период у ребенка не наблюдается изменений.
Если говорить о 2 и 3 стадиях по мкб 10 аденоиды, то в данном случае проводится исследование организма и комплексное лечение. Как правило, дети долгое время болеют простудой, которая не поддается стандартному лечению. Это повод сразу обратится к местному врачу за помощью, иначе в будущем можно осложнить ситуацию.
Самостоятельно определить патологию очень сложно, так как доктора используют специальные инструменты, чтобы выявить степень заболевания. Однако у болезни имеется свой симптоматика, которую должен знать каждый родитель:
- Продолжительный насморк.
- Частичная потеря слуха.
- Изменение в голосе, хрипота.
- Вялое поведение, упадок сил.
- Головокружение, сильные боли голове.
- Плохой сон, храп.
- Циркуляция воздуха только через рот.
- Обилие слизи и гноя в носоглотке.
Локальный характер заболевания касается только начальной стадии, затем идут ухудшения в нескольких плоскостях. Симптомы запущенной и хронической формы: изменение скелета лица, осложнения с зубами, носовое искривление, ухудшение работы внутренних органов, слабая память, умственная отсталость, физический упадок.
Несмотря на то, что воспалительный процесс проходит в носоглотке, он может спровоцировать другие хронические заболевания, включая синуситы и гаймориты.
Гипертрофия аденоидов по мкб 10 у малышей определяется специалистами, которые после проведенных исследований ставят точный диагноз. Чтобы осуществить качественную диагностику, отоларинголог использует в работе медицинские инструменты и устройства. Также при диагностике используются современные подходы:
- Врач исследуют пораженную область носоглотки пальцами. Данный метод называется пальцевое исследование. Большинство докторов начинают именно с этого метода анализа.
- Обширное исследование включает в себя рентгенографию, которая позволяет определить степень развития аденоидов. Однако стоит помнить о том, что этот метод запрещен для самых маленьких детей. Только лишь с 5 лет можно использовать рентгенографию.
- Есть еще два способа исследовать заболевание. Речь идет о специальных медицинских инструментах, которые позволяют продиагностировать через нос и рот. Еще это исследование называют эндоскопия.
- Миндалину вплотную можно рассмотреть посредством КТ. Эта процедура является дорогой, зато очень эффективной.
Врач сам принимает решение о том или ином методе исследования. Поняв, какая степень заболеваемости, можно подобрать оптимальный комплекс лечения.
После того, как доктор определит болезни и поставит точный диагноз, назначается лечение. В каждом конкретном случае педиатр назначает только те препараты, что не навредят ребенку и его общему состоянию. Главное, чтобы стадия развития аденоидов была небольшой, иначе медикаментозное лечение может не помочь.
Врач в первую очередь при назначении лечения врач смотрит на следующие факторы: патологии, состояние здоровья, аллергические реакции, степень аденоидита и т.д. Если никаких осложнений нет, то педиатр назначает медикаментозное лечение с приемом витаминов группы «С». Также дополнительно могут быть включены в список капли для носа и антибиотики.
На стадиях аденоидных вегетации через нос практически нельзя дышать, поэтому требуются более мощные способы лечения. Речь идет о сильных лечебных препаратах и физиотерапии. Если и это не помогает ребенку избавиться от аденоидов, то доктор принимает решение об операции.
Чтобы избежать в будущем проблем со здоровьем ребенка, требуется регулярная профилактика заболевания. Ребенка нужно показывать врачу и рассказывать об изменениях в здоровье. Даже незначительные нюансы могут повлиять дальнейшее развитие аденоидов. Последствия от бездействия могут быть плачевными.
источник
Аденоидит – это патологический процесс, который сопровождается воспалением глоточных миндалин. Основная задача миндалин состоит в том, чтобы оказывать должную защиту от инфекций. Врачи их называют аденоидами. Чаще всего недуг диагностируют у маленьких пациентов в возрасте 3-7 лет. Аденоидит может протекать в двух формах – острой и хронической.
Острый аденоидит – это заболевание, которое преимущественно развивается у маленьких детей, хотя может быть диагностировано и у взрослых. Возникает острое воспаление под влиянием патогенных вирусов или бактерий. Повлиять на развитие недуга могут ОРЗ и стрептококковая инфекция.
Также аденоидит острой формы может поразить организм ребенка, у которого ослабленный иммунитет, после переохлаждения, при вдыхании вредных веществ, которые находятся в атмосфере. Развитие острой формы аденоидита происходит аналогично развитию ангины.
Согласно МКБ 10 аденоидит имеет следующее обозначение:
- J35.2 — гипертрофия аденоидов.
- J35.3 — увеличение миндалин с гипертрофией аденоидов.
- J35.8 — другие хронические патологии миндалин и аденоидов.
Клиническая картина патологического процесса подразделяется на те симптомы, которые можно увидеть зрительно, и те, которые способен выявить только врач при использовании инструмента.
К визуальным симптоматикам аденоидита можно отнести:
- Сложности во время дыхания носом;
- Нарушение слуха;
- Выделение слизи из носа, которая содержит гной и густую консистенцию;
- Выделения из носоглотки стекают по задней стенки глотки, в результате чего у ребенка наблюдается продуктивный кашель;
- Подъем температуры до 37,5 градусов;
- Заложенность носа;
- Гнусавость голова;
- Отит;
- Головные боли;
- Из-за невозможности дышать носом у малыша постоянно приоткрытый рот;
- Гиперемия кожных покровов под носом;
- Постоянные инфекции и простудные заболевания, имеющие бактериальную и вирусную этиологию. Это связано с тем, что воздушный поток проникает в легкие через рот, следовательно, он не очищенный сухой и пораженный бактериями и вирусами;
- Храп по ночам;
- Дурной запах изо рта;
- Беспокойный ночной сон;
- Во врем сна малыш открывает рот.
На видео- острый аденоидит:
Аденоидит можно лечить двумя способами – консервативными и оперативным. Первый вариант назначают в том случае, когда заболевание протекает нормально и отсутствует выраженная симптоматика. А вот хирургический метод терапии целесообразно применять, когда существует риск развития осложнений, а еще, если недуг не поддается консервативной терапии.
Эта манипуляция подразумевает под собой хирургическое удаление аденоидов.
Применять аденотомию нежелательно по следующим причинам:
- Ткань аденоидов имеет свойство разрастаться, поэтому если существует предрасположенность к недугу, то ремиссия будет возникать периодически. Придется опять вести ребенка к врачу для повторной операции.
Для лечения заболевания могут применять антибиотики. К числу самых эффективных можно отнести:
- Клацид (можно ли применять Клацид при вазомоторном рините, поможет понять данная статья)
На фото лекарственное средство Клацид
Применять эти антибиотики целесообразно при остром течение аденоидита, который сопровождается гнойными выделениями. Родители не должны пугаться такой терапии, ведь сегодня врачи задействуют щадящие антибиотики, которые не угрожают здоровью вашего чада.
Схема терапии обязательно будет включать сосудосуживающие капли. К числу самых эффективных можно отнести:
- Назонекс (какова цена спрея от аллергии в нос Назонекс, указано в данной статье)
Благодаря этим препарат удается облегчить дыхание малыша, но только использовать один и тот же медикамент нельзя в течение 7 дней. Кроме этого, капать капли стоит после того, как была выполнена процедура по промыванию носоглотки.
В этом случае можно использовать раствор, для приготовлении которого взять 1 л воды, 20 г соли. Втягивать раствор при помощи шприца без иголки. Проделывать все действия 3 раза в сутки.
Облегчить носовое дыхание поможет влажный компресс на шею. Необходимо смочить махровое полотенце в холодной воде, отжать его. Свернуть в 4 раза и обмотать около шеи пациента. Когда полотенце станет теплым, то снять его. Выполнить подобные действия 4-5 раз. А вот количество процедур составит 2.
Как стоит использовать и применять Тонзилотрен при аденоидах у детей, поможет понять содержание данной статьи.
Что делать, когда у ребенка аденоиды и не дышит нос, и какие лекарственные средства стоит применять, поможет понять данная статья.
Какие бывают симптомы и какое может быть лечение аденоидита у детей, рассказывается в данной статье:
Как происходит лечение аденоидов у детей без операции, и насколько это безопасно, поможет понять данная информация.
Применять народное лечение можно только в сочетании с консервативными методами. Это облегчит состояние ребенка и приблизит процесс выздоровления.
Эффективными считаются такие рецепты:
- Взять листики алоэ, отжать из них сок. Соединить его в равном количестве с водой. Использовать раствор для полоскания горла2 раза в сутки. Также его можно капать в нос по 3 капли в каждый проход. А вот как происходит лечение насморка соком алоэ, очень подробно рассказывается в данной статье.
На фото- листья алоэ для носа
На фото- морская соль для ингаляции
Точка зрения доктора Комаровского
Известный педиатр Комаровский полагает, что терапия острого аденоидита может проходить в условиях домашнего уюта. Но только при этом предстоит выполнять все предписания врача. Для лечения могут использовать различные медикаменты, а еще средства народной медицин. По указанию отоларинголога назначается индивидуальная схема терапии. Ее определяет врач с учетом симптомов, самочувствия и прочих особенностей организма.
Доктор Комаровский рекомендует родителям давать свое согласие на проведение операции по удалению аденоидов. Но выполнять его нужно при синдроме апноэ. Тогда дыхание затормаживается на 5-10 секунд. При такой задержке состояние ребенка резко ухудшается. Операционное вмешательство стоит проводить при экссудативном отите. Он может стать причиной скопления большого количества слизи в среднем ухе. Это приводит к нарушению слуха. Педиатр Комаровский советует выполнять лечение аденоидов при формировании челюстных деформаций и при злокачественной опухоли.
На видео- острый аденоидит у детей лечение по Комаровскому:
Аденоидит острой формы – это заболевание, которое носит инфекционную или бактериальную природу. У детей оно проявляется в виде неприятных симптомов, среди которых головная боль, трудности носового дыхания, апноэ. С лечением затягивать не стоит, иначе существует риск образования осложнений и перехода патологии в хроническую форму.
Часто родители слышат во врачебной среде (детских отоларингологов) таинственное и непонятное выражение – «Аденоиды, код по МКБ 10 у детей». Что такое МКБ, вообще? Что обозначает код и персонифицированный штрих («J»), числа, стоящие с ним (35.2, 35.3, 35.8), которые лечащий врач может записать в историю болезни ребенка?
Как найти в МКБ сведения об одной из разновидности аденоидного разращения – гипертрофии аденоидов. И, о характерном признаке данного этиопатогенеза – субфебрильной температуре тела? Это те вопросы, и ответы на которые, интересуют родителей больных аденоидами детей.
МКБ: аббревиатура, под которой подразумевается – Международная классификация болезней. Это каталог (сборник), куда внесены практически все болезни, их клинические описания, симптомы, виды, типы, степени и стадии протекания этих патологий.
Внешний вид каталога МКБ выглядит так:
- A00-B99: НЕКОТОРЫЕ ИНФЕКЦИОННЫЕ И ПАРАЗИТАРНЫЕ БОЛЕЗНИ;
- C00-D48: НОВООБРАЗОВАНИЯ;
- D50-D89: БОЛЕЗНИ КРОВИ, КРОВЕТВОРНЫХ ОРГАНОВ И ОТДЕЛЬНЫЕ НАРУШЕНИЯ; ВОВЛЕКАЮЩИЕ ИММУННЫЙ МЕХАНИЗМ;
- E00-E90:БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ, РАССТРОЙСТВА ПИТАНИЯ И НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ;
- F00-F:ПСИХИЧЕСКИЕ РАССТРОЙСТВА И РАССТРОЙСТВА ПОВЕДЕНИЯ;
- G00-G99: БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ;
- H00-H59: БОЛЕЗНИ ГЛАЗА И ЕГО ПРИДАТОЧНОГО АППАРАТА;
- H60-H95: БОЛЕЗНИ УХА И СОСЦЕВИДНОГО ОТРОСТКА;
- I00-I99: БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ;
- J00-J99: БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ;
- K00-K93: БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ;
- L00-L99: БОЛЕЗНИ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ;
- M00-M99: БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ И СОЕДИНИТЕЛЬНОЙ ТКАНИ;
- N00-N99: БОЛЕЗНИ МОЧЕПОЛОВОЙ СИСТЕМЫ;
- O00-O99: БЕРЕМЕННОСТЬ, РОДЫ И ПОСЛЕРОДОВОЙ ПЕРИОД;
- P00-P96: ОТДЕЛЬНЫЕ СОСТОЯНИЯ, ВОЗНИКАЮЩИЕ В ПЕРИНАТАЛЬНОМ ПЕРИОДЕ;
- Q00-Q99: ВРОЖДЕННЫЕ АНОМАЛИИ , ДЕФОРМАЦИИ И ХРОМОСОМНЫЕ НАРУШЕНИЯ;
- R00-R99: СИМПТОМЫ, ПРИЗНАКИ И ОТКЛОНЕНИЯ ОТ НОРМЫ, ВЫЯВЛЕННЫЕ ПРИ КЛИНИЧЕСКИХ И ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЯХ, НЕ КЛАССИФИЦИРОВАННЫЕ В ДРУГИХ РУБРИКАХ;
- S00-T98: ТРАВМЫ, ОТРАВЛЕНИЯ И НЕКОТОРЫЕ ДРУГИЕ ПОСЛЕДСТВИЯ ВОЗДЕЙСТВИЯ ВНЕШНИХ ПРИЧИН;
- V01-Y98: ВНЕШНИЕ ПРИЧИНЫ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ;
- Z00-Z99: ФАКТОРЫ, ВЛИЯЮЩИЕ НА СОСТОЯНИЕ ЗДОРОВЬЯ НАСЕЛЕНИЯ И ОБРАЩЕНИЯ В УЧРЕЖДЕНИЯ ЗДРАВООХРАНЕНИЯ.
Видите, что каждой позиции присвоены: общий код (порядковый номер) и индетификационный штрих, который обозначен латинскими буквами. К примеру, в списке МКБ номер 10. Это и есть код болезни, болезнетворного состояния человека, касающихся органов дыхания. Литера «J», и рядом прописываемые числовые номера (от 00 до 99), в 10 коде обозначает персонифицированный штрих разновидностей ЛОР заболеваний органов дыхательной системы.
При необходимости, когда требуется точно узнать, какие именно болезни органов дыхания вошли в эту медицинскую рубрику, либо найти в данном разделе информацию о конкретном заболевании (Гипертрофия аденоидов, код по мкб 10), тогда раскрывают ссылку этого кода. В перечислении можно найти:
- – Гипертрофия аденоидов
- – Гипертрофия миндалин с гипертрофией аденоидов
- – Другие хронические болезни миндалин и аденоидов
Детская аденоидная вегетация, чаще всего проявляется в период от 3-х до 10-летнего возраста. Отоларингологи классифицируют аденоидопатогенез, как: гипертрофию носоглоточных миндалин (желез). Об этом чрезмерном, болезненном увеличении аденоидов в носовой полости, возникающем на базе воспалительного процесса (возбудитель – аденовирусная инфекция), пойдет речь в следующем разделе.
Существуют точно установленные клинические параметры носовых аденоидов, аденоидитов, которые разделяются на категорийные клинические проявления:
- Первая категория (по МКБ 10):–Нормальные (в пределах нормы) показатели паренхимы органа. В Международной классификации болезни о здоровом виде аденоидов написано кратко и немного. Главное то, что носовые железы практически не ощущаются детьми, не приносят болезненных симптомов и признаков (насморк, гнусавость голоса, заложенности носовых просветов). Аденоидные пласты в районе сошника сливаются со слизистой носа, не выделяются над внутренней поверхностью носового эпидермиса. Защитная функциональность железистой лимфоидной ткани стабильная, устойчивая.
- Вторая категория (по Мкб 10,J35.2 – гипертрофия аденоидов): – Среднетяжёлые отклонения в носовом эпидермальном слое лимфатических желез.Как правило, такое состояние присуще и характерно для 1, 2 стадии аденоидитов. Клиницистами детской отоларингологии аденоиды описываются уже как – аденоидное разращение, увеличенные и, соответственно, гипертрофированные железы. Их цвет кардинально меняется (от предыдущего розового окраса к темно-багровому, синюшному оттенку). Гладкая поверхность исчезает, а аденоидные пласты покрываются утолщениями, бугорками. При затягивании лечения, не оказания кардинальных первичных мерах медикаментозного воздействия, данные гипертрофические аденоиды, быстро «разлагаются». Аденоиды превращаются в пастозные, гнойные очаги опасной штаммо-генной интоксикации в организме детей.
- Третья категория (по Мкб 10,JJJ – 35.2, 35.3, 35.4 – 35,8): – Тяжёлые, крайне опасной этиопатологии хронические аденоидиты. Аденоиды в подобной стадии, маловероятно вылечить, продолжая медикаментозные меры консервативной терапии. Ослабленный иммунитет ребенка уже не справляется с натиском аденовирусной инвазии. Основные виновники аденоидов в такой сильной форме гипертрофии (патогенная микрофлора – стафилококки, стрептококки, синегнойная и кишечная палочки, менингококки) приобретают свойство лекарственной «мутации», нигилизма к лекарствам. Сильнодействующие антибиотики и кортикостероиды перестают оказывать свое разрушительное действие, направленное на уничтожение зловредной вирусной, микробной, бактериальной интервенции. Это однозначная, по единодушному заключению детских специалистов ЛОР, операбельная категория и стадия заболевания носовых аденоидов у детей.
Важное предупреждение! От заботливого внимания и отношения к носоглоточным органам детей (носу, горлу), напрямую зависит – будет диагностирована у ребенка 1 категория (начальная степень и стадия аденоидной патологии), либо 2 категория или 3-я категория (согласно МКБ 10).
Тем более что одним из явных сигналов, которые невозможно пропустить в общем самочувствии детей, их здоровья, является – субфебрильная температура тела детей. Что это обозначает? Это вялотекущее, медленное повышение температуры в организме человека.
Если 36,6 считается нормальной исходной точкой, то температура, измеренная утром, днем, вечером, которая колеблется в переделах 37,2 — 37,5, это и есть субфебрильная температура. И, именно, она указывает на то, что не все в организме ребенка хорошо, где-то «репродуцируется» воспалительный очаг. Ситуация коварна тем, что внешняя и внутренняя симптоматика болезни (например, начавшейся гипертрофии аденоидов, гланд) незаметна. Не доставляет детям ощущений недомогания, боли, дискомфорта.
Подобный анамнез (течение болезни) говорит о крайне низком, слабом детском иммунитете к аденореспирациям. Поэтому, огромное значение приобретает повседневный контроль над здоровьем, самочувствием ребенка, даже если он совсем здоров и весел. Аденоиды, код по МКБ 10 у детей: гипертрофия аденоидов (код по МКБ10),это, к сожалению, факт, подтверждающий еще раз доказательство того, что болезни наших детей – в большей мере, вина родителей. Их безответственности к здоровой жизни своего ребенка!
Цели лечения аденоидита: устранение бактериального очага в паренхиме аденоидных вегетации для предотвращения рецидивирующего течения воспалительного процесса в носоглотке с распространением на полость носа, околоносовые пазухи, среднее ухо, траеоронхиальное дерево.
Срочная госпитализация при тяжело протекающей ретроназальной ангине с выраженной интоксикацией и гнойными осложнениями (заглоточный абсцесс и др.). Плановая госпитализация для производства операции аденотомии.
При остром аденоидите применяют тубусный кварц и гелий-неоновый лазер зндоназально и на заднюю стенку глотки, диатермию и электрофорез лекарственных средств на регионарные лимфатические узлы. Санаторно-курортное лечение — комбинация методов местного лечения с общим лечением естественными физическими факторами курорта. Эндоназальный электрофорез грязевого pacтвора, фототерапия (лазерное воздействие на носоглотку через световод или полость носа, НК-лазер на подчелюстную зону).
При хроническом аденоидите проводят оздоровительные мероприятия (лечебная дыхательная гимнастика, закаливание, ножные температурно-контрастные ванны), физиотерапию, гелий-неоновое лазерное облучение аденоидной ткани через рот и зндоназально, грязелечение, криокислородотерапия, озоноультразвуковое лечение, лимфотропная терапия (ультрафонофорез 5% ампициллиновой мази или других лекарственных препаратов на область верхних шейных лимфатических узлов — регионарных для глоточной миндалины).
При остром аденоидите назначают такое же лечение, как при острой ангине. В начале заболевания пытаются ограничить развитие воспаления и воспрепятствовать развитию нагноительного процесса. При наличии флуктуации проводят вскрытие гнойника. Проводят антибактериальную, гипосенсибилизирующую детоксикационную, ирригационную терапию, аэрозольные ингаляции антисептических средств. Дополнительно назначают сосудосуживающие капли в нос или назальные спреи, ирригационную терапию, дезинфицирующие носоглотку средства (серебра протеинат, колларгол, йодинол, 0,1% раствор оксихинолина в 20% растворе глюкозы).
Органосохраняющие методы лечения с учётом участия в регуляции гуморального и клеточного иммунитета на местном и системном уровнях. С учетом значительной роли лимфоидной ткани миндалин как органа иммунитета, формирующего иммунный барьер слизистой оболочки верхних дыхательных путей, придерживаются тактики консервативной органосохраняющей терапии хроничеческого аденоидита на ранних стадиях заболевании. 3-4 раза в год проводят циклы комплексной терапии, включающей непосредственное воздействие на воспалительный процесс в носоглотке и общую терапию, направленную на укрепление состояния ребенка, коррекцию иммунитета, купирование аллергических проявлений.
Общая терапия включает детоксицирущие мероприятия, иммуномодулирующее лечение, купирование аллергических проявлении. Местное лечение исключает ирригационную терапию, так называемый назальный душ для элиминации антигенов со слизистой оболочки полости носа и носоглотки с использованием фито- и биопрепаратов, минеральной воды, антисептиков. Из средств местной терапия используют лечебные растворы и эмульсии при температуре 37 С; промывание полости носа и носоглотки растворами зверобоя, календулы и прополиса; инстанции в полость носа препаратов антисептического действия: аэрозольвакуумтерапия и аэрозольные ингаляции гомеопатических препаратов; орошения эмульсиями каланхоэ, прополиса, эвкалипта; закапывание в нос лечебных растворов и масел, иммуномодуляторов; вливание в нос капель на основе крахмально-агарового геля. Широко используют тонические интраназальные глюкокортикоиды флутиказон, софрадекс в виде назальных спреев. Проводят иммунотерапию с использованием лейкоцитарного интерферона, лактоглобулина, тимуса экстракта, левамизола. Внутрь назначают этиотропные гомеопатические препараты: умкалор, лимфомиозот, тонзилгон, тонзилотрен, нов-малыш в возрастной дозировке по различным схемам. Отмечен хороший терапевтический эффект при использовании 15% раствора димефосфона, инстиляций в полость носа свежеприготовленного раствора суперлимфа (препарата локальной цитокинотерании).
Обязательно проводят мероприятия по восстановлению носового дыхания (отсасывание отделяемого из носа у грудных детей и детей раннего возраста, закапывание сосудосуживающих растворов, колларгола или серебра протеината, содово-таниновых капель. При подозрении на развитие осложнений назначают антибиотики.
У грудных детей не пользуются носовыми спреями сосудосуживающих средств, так как они могут вызвать рефлекторный ларингоспазм или бронхоспазм.
Обязательный компонент комплексного консервативного лечения — проведение гипосенсибилизирующей терапии, витаминотерапии и иммунореабилитации с учётом состояния иммунного статуса. Показана санация других воспалительных очагов.
При стойкой гиперплазии аденоидных вегетации с соответствующими клиническими симптомами, осложнениями со стороны полости носа, околоносовых пазух, среднего уха, трахеобронхиального дерева, при развитии вторичных аутоиммунных заболеваний, частых обострениях аденоидита, безуспешности проводимого консервативного лечения проводят аденотомию с последующим противорецидивным лечением.
Закаливание, профилактика респираторно-вирусных заболеваний, своевременная санация полости рта, полоскание горла антисептическими средствами.
Наличие сопряжённых заболеваний внутренних органов и систем организма, эндокринные нарушения, аллергические проявления, тщательное обследование у терапевта перед оперативным вмешательством.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аденоидит (ретроназальная ангина (angina retronasalis), хроническое воспаление глоточной миндалины) — инфекционно-аллергический процесс, развивающийся вследствие нарушения физиологического равновесия между макро- и микроорганизмом с последующим извращением местных иммунологических процессов в области глоточной миндалины.
Аденоидит преимущественно наблюдают в раннем детском возрасте; при сохранении гипертрофии глоточной миндалины у взрослых также может развиться острая ретроназальная ангина.

Острый аденоидит развивается обычно на фоне острых респираторных заболеваний, при воспалении лимфаденоидного аппарата других отделов глотки.
Среди основных этиологических факторов хронического аденоидита выделяют текущий воспалительный процесс, иммунный ответ в виде гиперплазии лимфоидной ткани, иммунореактивное состояние, связанное с повышенной бактериальной обсеменённостью, и перестройку организма в связи с перенесёнными нош,от тельными и иммунными реакциями. Причиной возникновения острого аденоидита считают активизацию условно-патогенной микрофлоры носоглотки со слабо выраженными антигенными свойствами. Под влиянием часто повторяющихся местных воспалительных изменений на фоне несостоятельности и несовершенства общих иммунологических процессов у детей раннего возраста аденоиды постепенно сами становятся очагом патогенной инфекции, в своих складках и бухтах могут содержать обильную бактериальную микрофлору и способствуют развитию повторяющихся острых и хронических воспалений носоглотки, которые в свою очередь вызывают рецидивирующее течение хронического отита, трахеобронхита, синусита и других заболеваний.

Хронический аденоидит развивается, как правило, на аллергическом фоне при ослаблении фагоцитоза, состоянии дисфункции иммунных процессов. В связи с частыми инфекционными заболеваниями лимфоидная ткань испытывает значительное функциональное напряжение, постепенно нарушается динамическое равновесие процессов альтерации и регенерации лимфоидной ткани аденоидов, возрастает число атрофирующихся и реактивных фолликулов как проявление напряжения адаптационных механизмов в условиях дисбаланса иммунных клеток.

Острый аденоидит наблюдают преимущественно у детей в период развитии глоточной миндалины как осложнение воспалительного процесса в полости околоносовых пазухах и при различных инфекциях. При сохранении гипертрофированной лимфаденоидной ткани глоточной миндалины у взрослых также может развиться острый аденоидит. Характерно острое начало заболевании с гипертермией, интоксикацией, навязчивым кашлем. Больные жалуются на головную боль и боль в глубине носа, за мягким нёбом при глотании, иррадиирующую в задние отделы полости носа и в уши, скопление вязкой мокроты в носоглотке, иногда на тупую боль в затылке, ощущение саднения, щекотания и боль в горле, понижение слуха и даже боль в ушах в связи с распространением отёка на область розенмюллеровых ямок, резкое нарушение носового дыхания, сухой навязчивый кашель. У грудных детей наблюдают нарушение сосания, слизисто-гнойное жёлто-зеленоватого цвета отделяемое, стекающее по задней стенке глотки, навязчивый мокрый кашель, гиперемию задних нёбных дужек, задней стенки глотки с увеличением лимфоидных фолликулов или боковых глоточных валиков. При задней риноскопии глоточная миндалина гиперемирована, отёчна, с фибринозным налетом, как при лакунарной ангине, бороздки её заполнены слизисто-гнойным экссудатом. Заболевание аденоидит у детей протекает с выраженной лимфаденопатией. Регионарные подчелюстные, задние шейные и затылочные лимфатические узлы увеличены и болезненны. Заболевание у детей раннего возраста может сопровождаться приступами удушья по типу подскладочного ларингита. У старших детей возникают головная боль, резкое нарушение носового дыхания, выражена гнусавость, при задней риноскопии видны гиперемии и отёк аденоидной ткани, слизисто-гнойный секрет, гиперемия и отёк слизистой оболочки задней стенки глотки и полости носа. У детей грудного возраста заболевание протекает тяжело, с выраженной интоксикацией, затруднением сосания, синдромом дисфагии, парентеральной диспепсии.
Косвенными признаками воспаления глоточной миндалины служат удлинение и отёчность язычка, задних нёбных дужек, ярко-красные тяжи на боковых стенках глотки и просовидные бугорки (закупоренные слизистые желёзки) на поверхности мягкого нёба у грудных детей и детей раннего возраста (симптом Гепперта).
При задней риноскопии обнаруживают гиперемию и отёк глоточной миндалины, налеты и вязкое слизисто-гнойное отделяемое в ее бороздах.
Острый аденоидит обычно продолжается до 5-7 дней, имеет наклонность к рецидивам, может осложниться острым средним отитом, синуситом, поражением слёзных и нижних дыхательных путей, развитием ларинготрахеобронхита, бронхопневмонии, у детей в возрасте до 5 лет — заглоточным абсцессом.
При хроническом аденоидите больных беспокоит затруднение носового дыхания, частый насморк, храп и беспокойство во сне, понижение слуха, навязчивый влажный кашель по утрам, субфебрильная температура, проявления интоксикации и гипоксии, рассеянность, повышенная раздражительность, бледность кожных покровов и видимых слизистых оболочек, энурез и другие симптомы, свойственные гиперплазии аденоидных вегетации.

Различают острый и хронический аденоидит. Острый аденоидит определяют как ретроназальную ангину. Хронический аденоидит имеет различные клинико-морфологические варианты в зависимости от преобладающего у больного типа воспалительной реакции, степени аллергизации и иммунологической реактивности. Известно несколько классификаций хронического аденоидита.
- Катаральный, экссудативно-серозный и слизисто-гнойный.
- По характеру воспалительной реакции аденоидной ткани выделяют лммфоцитарно-эозинофильный со слабой экссудацией, лимфоплазмоцитарный и лимфоретикулярный с серозным экссудатом и нейтрофильно-макрофагальный вариант воспаления с гнойным экссудатом.
- С учётом степени аллергизации и состояния иммунитета определяют следующие формы хронического аденоидита: аденоидит с выраженным аллергическим компонентом, аденоидит с преобладанием активности реакций гуморального звена иммунитета (гипериммунный компонент), гипоиммунный аденоидит при недостаточности функциональной активности лимфоцитов и гнойно-экссудативный аденоидит при повышенной активности нейтрофилов и макрофагов, снижении фагоцитоза, повышенной киллерной активности Т-лимфоцитов.
- По степени выражением выраженности местных признаков воспаления и поражения соседних анатомических образований выделяют компенсированный, субкомпенсированный и декомпенсированный аденоидит; поверхностный и лакунарный аденоидит.

Хирургические болезни миндалин и аденоидов:
- J 35.1 Гипертрофия миндалин (увеличение миндалин).
- J 35.3 Гипертрофия миндалин с гипертрофией аденоидов.
- J 35.8 Другие хронические болезни миндалин и аденоидов.
- J 35.9 Хроническая болезнь миндалин и аденоидов неуточнённая.



Цитологические исследовании мазков с поверхности аденоидных вегетации для определения количественного соотношения клеток воспаления, обращают внимание на лимфоцитарно-эозинофильную реакция» лимфоидной ткани аденоидов (лимфоциты, нейтрофилы, макрофаги, плазматические клетки, скопления фибробластов). Иммунологические исследования (определение количества циркулирующих иммунных комплексов, IgА, IgМ, в плазме крови, числа В-лимфоцитов и их субпопуляций и др). Микробиологическое исследование мазков с поверхности аденоидной ткани на микрофлору и чувствительность к антибиотикам.

Задняя риноскопия, ригидная эндоскопия и фиброэндоскопия носоглотки.

Пальцевое исследование носоглотки у детей (доступно на любом этапе оказания медицинской помощи).

Симптомы острого аденоидита могут возникать в начальном периоде таких заболеваний, как корь, краснуха, скарлатина и коклюш, а при присоединении головных болей — менингит и полиомиелит. В связи с этим во всех сомнительных случаях необходимо внимательно следить за развитием болезни и при необходимости вносить соответствующие изменения в план лечения.

Цели лечения аденоидита: устранение бактериального очага в паренхиме аденоидных вегетации для предотвращения рецидивирующего течения воспалительного процесса в носоглотке с распространением на полость носа, околоносовые пазухи, среднее ухо, траеоронхиальное дерево.

Срочная госпитализация при тяжело протекающей ретроназальной ангине с выраженной интоксикацией и гнойными осложнениями (заглоточный абсцесс и др.). Плановая госпитализация для производства операции аденотомии.

При остром аденоидите применяют тубусный кварц и гелий-неоновый лазер зндоназально и на заднюю стенку глотки, диатермию и электрофорез лекарственных средств на регионарные лимфатические узлы. Санаторно-курортное лечение — комбинация методов местного лечения с общим лечением естественными физическими факторами курорта. Эндоназальный электрофорез грязевого pacтвора, фототерапия (лазерное воздействие на носоглотку через световод или полость носа, НК-лазер на подчелюстную зону).
При хроническом аденоидите проводят оздоровительные мероприятия (лечебная дыхательная гимнастика, закаливание, ножные температурно-контрастные ванны), физиотерапию, гелий-неоновое лазерное облучение аденоидной ткани через рот и зндоназально, грязелечение, криокислородотерапия, озоноультразвуковое лечение, лимфотропная терапия (ультрафонофорез 5% ампициллиновой мази или других лекарственных препаратов на область верхних шейных лимфатических узлов — регионарных для глоточной миндалины).

При остром аденоидите назначают такое же лечение, как при острой ангине. В начале заболевания пытаются ограничить развитие воспаления и воспрепятствовать развитию нагноительного процесса. При наличии флуктуации проводят вскрытие гнойника. Проводят антибактериальную, гипосенсибилизирующую детоксикационную, ирригационную терапию, аэрозольные ингаляции антисептических средств. Дополнительно назначают сосудосуживающие капли в нос или назальные спреи, ирригационную терапию, дезинфицирующие носоглотку средства (серебра протеинат, колларгол, йодинол, 0,1% раствор оксихинолина в 20% растворе глюкозы).
Органосохраняющие методы лечения с учётом участия в регуляции гуморального и клеточного иммунитета на местном и системном уровнях. С учетом значительной роли лимфоидной ткани миндалин как органа иммунитета, формирующего иммунный барьер слизистой оболочки верхних дыхательных путей, придерживаются тактики консервативной органосохраняющей терапии хроничеческого аденоидита на ранних стадиях заболевании. 3-4 раза в год проводят циклы комплексной терапии, включающей непосредственное воздействие на воспалительный процесс в носоглотке и общую терапию, направленную на укрепление состояния ребенка, коррекцию иммунитета, купирование аллергических проявлений.
Общая терапия включает детоксицирущие мероприятия, иммуномодулирующее лечение, купирование аллергических проявлении. Местное лечение исключает ирригационную терапию, так называемый назальный душ для элиминации антигенов со слизистой оболочки полости носа и носоглотки с использованием фито- и биопрепаратов, минеральной воды, антисептиков. Из средств местной терапия используют лечебные растворы и эмульсии при температуре 37 С; промывание полости носа и носоглотки растворами зверобоя, календулы и прополиса; инстанции в полость носа препаратов антисептического действия: аэрозольвакуумтерапия и аэрозольные ингаляции гомеопатических препаратов; орошения эмульсиями каланхоэ, прополиса, эвкалипта; закапывание в нос лечебных растворов и масел, иммуномодуляторов; вливание в нос капель на основе крахмально-агарового геля. Широко используют тонические интраназальные глюкокортикоиды флутиказон, софрадекс в виде назальных спреев. Проводят иммунотерапию с использованием лейкоцитарного интерферона, лактоглобулина, тимуса экстракта, левамизола. Внутрь назначают этиотропные гомеопатические препараты: умкалор, лимфомиозот, тонзилгон, тонзилотрен, нов-малыш в возрастной дозировке по различным схемам. Отмечен хороший терапевтический эффект при использовании 15% раствора димефосфона, инстиляций в полость носа свежеприготовленного раствора суперлимфа (препарата локальной цитокинотерании).
Обязательно проводят мероприятия по восстановлению носового дыхания (отсасывание отделяемого из носа у грудных детей и детей раннего возраста, закапывание сосудосуживающих растворов, колларгола или серебра протеината, содово-таниновых капель. При подозрении на развитие осложнений назначают антибиотики.
У грудных детей не пользуются носовыми спреями сосудосуживающих средств, так как они могут вызвать рефлекторный ларингоспазм или бронхоспазм.
Обязательный компонент комплексного консервативного лечения — проведение гипосенсибилизирующей терапии, витаминотерапии и иммунореабилитации с учётом состояния иммунного статуса. Показана санация других воспалительных очагов.
При стойкой гиперплазии аденоидных вегетации с соответствующими клиническими симптомами, осложнениями со стороны полости носа, околоносовых пазух, среднего уха, трахеобронхиального дерева, при развитии вторичных аутоиммунных заболеваний, частых обострениях аденоидита, безуспешности проводимого консервативного лечения проводят аденотомию с последующим противорецидивным лечением.
Закаливание, профилактика респираторно-вирусных заболеваний, своевременная санация полости рта, полоскание горла антисептическими средствами.

Наличие сопряжённых заболеваний внутренних органов и систем организма, эндокринные нарушения, аллергические проявления, тщательное обследование у терапевта перед оперативным вмешательством.
источник
Часто родители слышат во врачебной среде (детских отоларингологов) таинственное и непонятное выражение – «Аденоиды, код по МКБ 10 у детей». Что такое МКБ, вообще? Что обозначает код и персонифицированный штрих («J»), числа, стоящие с ним (35.2, 35.3, 35.8), которые лечащий врач может записать в историю болезни ребенка?
Как найти в МКБ сведения об одной из разновидности аденоидного разращения – гипертрофии аденоидов. И, о характерном признаке данного этиопатогенеза – субфебрильной температуре тела? Это те вопросы, и ответы на которые, интересуют родителей больных аденоидами детей.
МКБ: аббревиатура, под которой подразумевается – Международная классификация болезней. Это каталог (сборник), куда внесены практически все болезни, их клинические описания, симптомы, виды, типы, степени и стадии протекания этих патологий.
Внешний вид каталога МКБ выглядит так:
- A00-B99 : НЕКОТОРЫЕ ИНФЕКЦИОННЫЕ И ПАРАЗИТАРНЫЕ БОЛЕЗНИ;
- C00-D48 : НОВООБРАЗОВАНИЯ;
- D50-D89 : БОЛЕЗНИ КРОВИ, КРОВЕТВОРНЫХ ОРГАНОВ И ОТДЕЛЬНЫЕ НАРУШЕНИЯ; ВОВЛЕКАЮЩИЕ ИММУННЫЙ МЕХАНИЗМ;
- E00-E90:БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ, РАССТРОЙСТВА ПИТАНИЯ И НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ;
- F00-F99:ПСИХИЧЕСКИЕ РАССТРОЙСТВА И РАССТРОЙСТВА ПОВЕДЕНИЯ;
- G00-G99 : БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ;
- H00-H59 : БОЛЕЗНИ ГЛАЗА И ЕГО ПРИДАТОЧНОГО АППАРАТА;
- H60-H95 : БОЛЕЗНИ УХА И СОСЦЕВИДНОГО ОТРОСТКА;
- I00-I99 : БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ;
- J00-J99 : БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ;
- K00-K93 : БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ;
- L00-L99 : БОЛЕЗНИ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ;
- M00-M99 : БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ И СОЕДИНИТЕЛЬНОЙ ТКАНИ;
- N00-N99 : БОЛЕЗНИ МОЧЕПОЛОВОЙ СИСТЕМЫ;
- O00-O99 : БЕРЕМЕННОСТЬ, РОДЫ И ПОСЛЕРОДОВОЙ ПЕРИОД;
- P00-P96 : ОТДЕЛЬНЫЕ СОСТОЯНИЯ, ВОЗНИКАЮЩИЕ В ПЕРИНАТАЛЬНОМ ПЕРИОДЕ;
- Q00-Q99 : ВРОЖДЕННЫЕ АНОМАЛИИ [ПОРОКИ РАЗВИТИЯ], ДЕФОРМАЦИИ И ХРОМОСОМНЫЕ НАРУШЕНИЯ;
- R00-R99 : СИМПТОМЫ, ПРИЗНАКИ И ОТКЛОНЕНИЯ ОТ НОРМЫ, ВЫЯВЛЕННЫЕ ПРИ КЛИНИЧЕСКИХ И ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЯХ, НЕ КЛАССИФИЦИРОВАННЫЕ В ДРУГИХ РУБРИКАХ;
- S00-T98 : ТРАВМЫ, ОТРАВЛЕНИЯ И НЕКОТОРЫЕ ДРУГИЕ ПОСЛЕДСТВИЯ ВОЗДЕЙСТВИЯ ВНЕШНИХ ПРИЧИН;
- V01-Y98 : ВНЕШНИЕ ПРИЧИНЫ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ;
- Z00-Z99 : ФАКТОРЫ, ВЛИЯЮЩИЕ НА СОСТОЯНИЕ ЗДОРОВЬЯ НАСЕЛЕНИЯ И ОБРАЩЕНИЯ В УЧРЕЖДЕНИЯ ЗДРАВООХРАНЕНИЯ.
Видите, что каждой позиции присвоены: общий код (порядковый номер) и индетификационный штрих, который обозначен латинскими буквами. К примеру, в списке МКБ номер 10. Это и есть код болезни, болезнетворного состояния человека, касающихся органов дыхания. Литера «J», и рядом прописываемые числовые номера (от 00 до 99), в 10 коде обозначает персонифицированный штрих разновидностей ЛОР заболеваний органов дыхательной системы.
При необходимости, когда требуется точно узнать, какие именно болезни органов дыхания вошли в эту медицинскую рубрику, либо найти в данном разделе информацию о конкретном заболевании (Гипертрофия аденоидов, код по мкб 10), тогда раскрывают ссылку этого кода. В перечислении можно найти:
- 2 – Гипертрофия аденоидов
- 3 – Гипертрофия миндалин с гипертрофией аденоидов
- 8 – Другие хронические болезни миндалин и аденоидов
Детская аденоидная вегетация, чаще всего проявляется в период от 3-х до 10-летнего возраста. Отоларингологи классифицируют аденоидопатогенез, как: гипертрофию носоглоточных миндалин (желез). Об этом чрезмерном, болезненном увеличении аденоидов в носовой полости, возникающем на базе воспалительного процесса (возбудитель – аденовирусная инфекция), пойдет речь в следующем разделе.
Существуют точно установленные клинические параметры носовых аденоидов, аденоидитов, которые разделяются на категорийные клинические проявления:
- Первая категория (по МКБ 10):–Нормальные (в пределах нормы) показатели паренхимы органа. В Международной классификации болезни о здоровом виде аденоидов написано кратко и немного. Главное то, что носовые железы практически не ощущаются детьми, не приносят болезненных симптомов и признаков (насморк, гнусавость голоса, заложенности носовых просветов). Аденоидные пласты в районе сошника сливаются со слизистой носа, не выделяются над внутренней поверхностью носового эпидермиса. Защитная функциональность железистой лимфоидной ткани стабильная, устойчивая.
- Вторая категория (по Мкб 10,J35.2 – гипертрофия аденоидов): –Среднетяжёлые отклонения в носовом эпидермальном слое лимфатических желез.Как правило, такое состояние присуще и характерно для 1, 2 стадии аденоидитов. Клиницистами детской отоларингологии аденоиды описываются уже как – аденоидное разращение, увеличенные и, соответственно, гипертрофированные железы. Их цвет кардинально меняется (от предыдущего розового окраса к темно-багровому, синюшному оттенку). Гладкая поверхность исчезает, а аденоидные пласты покрываются утолщениями, бугорками. При затягивании лечения, не оказания кардинальных первичных мерах медикаментозного воздействия, данные гипертрофические аденоиды, быстро «разлагаются». Аденоиды превращаются в пастозные, гнойные очаги опасной штаммо-генной интоксикации в организме детей.
- Третья категория (по Мкб 10,JJJ– 35.2, 35.3, 35.4 – 35,8): – Тяжёлые, крайне опасной этиопатологии хронические аденоидиты. Аденоиды в подобной стадии, маловероятно вылечить, продолжая медикаментозные меры консервативной терапии. Ослабленный иммунитет ребенка уже не справляется с натиском аденовирусной инвазии. Основные виновники аденоидов в такой сильной форме гипертрофии (патогенная микрофлора – стафилококки, стрептококки, синегнойная и кишечная палочки, менингококки) приобретают свойство лекарственной «мутации», нигилизма к лекарствам. Сильнодействующие антибиотики и кортикостероиды перестают оказывать свое разрушительное действие, направленное на уничтожение зловредной вирусной, микробной, бактериальной интервенции. Это однозначная, по единодушному заключению детских специалистов ЛОР, операбельная категория и стадия заболевания носовых аденоидов у детей.
Важное предупреждение! От заботливого внимания и отношения к носоглоточным органам детей (носу, горлу), напрямую зависит – будет диагностирована у ребенка 1 категория (начальная степень и стадия аденоидной патологии), либо 2 категория или 3-я категория (согласно МКБ 10).
Тем более что одним из явных сигналов, которые невозможно пропустить в общем самочувствии детей, их здоровья, является – субфебрильная температура тела детей. Что это обозначает? Это вялотекущее, медленное повышение температуры в организме человека.
Если 36,6 считается нормальной исходной точкой, то температура, измеренная утром, днем, вечером, которая колеблется в переделах 37,2 — 37,5, это и есть субфебрильная температура. И, именно, она указывает на то, что не все в организме ребенка хорошо, где-то «репродуцируется» воспалительный очаг. Ситуация коварна тем, что внешняя и внутренняя симптоматика болезни (например, начавшейся гипертрофии аденоидов, гланд) незаметна. Не доставляет детям ощущений недомогания, боли, дискомфорта.
Подобный анамнез (течение болезни) говорит о крайне низком, слабом детском иммунитете к аденореспирациям. Поэтому, огромное значение приобретает повседневный контроль над здоровьем, самочувствием ребенка, даже если он совсем здоров и весел. Аденоиды, код по МКБ 10 у детей: гипертрофия аденоидов (код по МКБ10),это, к сожалению, факт, подтверждающий еще раз доказательство того, что болезни наших детей – в большей мере, вина родителей. Их безответственности к здоровой жизни своего ребенка!
источник
Аденоидитом называется воспаление гипертрофированной носоглоточной миндалины. Болезнь бывает острой и хронической, сопровождается тяжелыми симптомами. Хронический аденоидит диагностируется у детей в возрасте 6-10 лет, отличается затяжным течением и требует комплексной терапии. Лечение проводится как консервативными методами, так и хирургическими.
Невылеченное вовремя острое воспаление носоглоточной миндалины переходит в хроническую форму
Хронический аденоидит – это то, что случается, если не вылечить острое воспаление аденоидов или гипертрофированной глоточной миндалины.
Причиной аденоидита становится разрастание глоточной (носоглоточной) миндалины и ее воспаление на фоне ослабленного иммунитета. Острое воспаление сопровождается тяжелыми яркими симптомами, которые просто невозможно пропустить. Без адекватной терапии заболевание переходит в хроническую форму, однако не всегда неправильная терапия является единственной причиной осложнения.
Основная опасность хронического аденоидита у детей заключается в том, что и без того гипертрофированная миндалина еще сильнее отекает и перекрывает часть носоглотки, делая невозможным дыхание через нос. Ребенок вынужден постоянно дышать ртом, что приводит к развитию ряда других заболеваний, в том числе синусита и отита.
Хроническому аденоидиту присвоен код по МКБ-10 J35. На самом деле этим кодом обозначаются все хронические заболевания миндалин, включая хронический тонзиллит. В зависимости от сопутствующих патологий и нарушений могут использоваться следующие обозначения:
- J35.2 – гипертрофия аденоидов;
- J35.3 – патологическое разрастание и небных миндалин, и аденоидов;
- J35.9 – неуточненная хроническая болезнь аденоидов.
Независимо от кода, которым маркируется болезнь в карте пациента, хронические аденоидиты у детей представляют серьезную опасность для здоровья и требует своевременного комплексного лечения. Для начала следует разобраться, какие причины вызывают эту патологию и как она проявляется.
Любое хроническое заболевание органа возникает на фоне острого воспалительного процесса, который не был своевременно купирован. Основной причиной острого аденоидита является инфицирование миндалины стафилококками или стрептококком. При неправильном лечении бактерии остаются в очаге воспаления и перестают реагировать должным образом на терапию. В результате в организме появляется хронический очаг инфекции.
Однако не только неправильное лечение способствует переходу болезни в хроническую форму. Среди факторов, повышающих риск развития хронического аденоидита:
- ослабленная иммунная система;
- несбалансированный рацион;
- дефицит витаминов;
- слишком сухой воздух в доме;
- эндокринные заболевания;
- ОРВИ и грипп.
Следует отметить, что снижение иммунитета обусловлено всеми факторами, перечисленными как косвенные причины аденоидита. Также к ним следует добавить переохлаждение, прием антибиотиков или кортикостероидов в течение длительного периода.
Нужно знать, что аденоиды сами по себе являются главным фактором и причиной развития аденоидита. Гипертрофированная миндалина представляет собой уязвимый орган иммунной системы, ведь именно она первой “ловит” на себя все бактерии и вирусы, проникающие в организм с воздухом. Таким образом, самой эффективной профилактикой хронического аденоидита является лечение аденоидов.
Ребенок с постоянно заложенным носом не чувствует запахов, ему трудно одновременно жевать и дышать
Распознать болезнь можно по следующим симптомам хронического аденоидита:
- дыхание только через рот;
- ночной храп и хрипы;
- постоянная заложенность носа;
- ухудшение слуха;
- заложенность ушей;
- потеря аппетита;
- проблемы со сном;
- вялость и постоянная сонливость;
- упадок сил;
- гнойные выделения из носа;
- ночной “булькающий” кашель;
- частые головные боли;
- повышение температуры.
Отекшая воспаленная миндалина нарушает нормальный процесс дыхания через нос. В результате ребенок постоянно дышит ртом, даже во сне. Это сказывается на аппетите, так как дети уменьшают порции, ведь долго жевать неудобно.
При хроническом воспалительном процессе в носовых пазухах скапливается экссудат, чаще всего гнойный. Из носа выделяется густая желтовато-зеленая слизь, ребенок постоянно жалуется на головную боль. Также могут присоединиться хронические заболевания ушей, сопровождающиеся ноющей болью и ухудшением слуха.
В ночное время слизь стекает по задней стенке горла, вызывая раздражение слизистой и “булькающий” кашель. В результате ребенок плохо спит, жалуется на ночные кошмары.
Дыхание через рот приводит к уменьшению количества кислорода, поступающего с воздухом. В результате головной мозг работает в постоянном дефиците кислорода, что негативно сказывается на концентрации внимания, обучаемости и даже настроении ребенка.
А вот высокой температуры при хроническом аденоидите не бывает – термометр показывает от 37.2 до 37.8 градусов, но не больше. В некоторых случаях температура вообще не повышается выше нормы, и это плохой знак, указывающий на то, что иммунная система слишком слаба, чтобы противостоять инфекции.
Также при хроническом воспалительном процессы наблюдается увеличение лимфатических узлов под нижней челюстью и за ушами.
Диагностика начинается с общего осмотра органов слуха и носоглотки
Основная проблема хронического аденоидита заключается в том, что эти же симптомы наблюдаются при аденоидах 2 и 3 степени. Если ребенку ранее был поставлен этот диагноз, родители могут не сразу обнаружить вялотекущее воспаление в миндалине. Диагностировать хронический аденоидит самостоятельно невозможно. Это объясняется глубоким расположением миндалины, из-за чего ее нельзя рассмотреть через открытый рот или самостоятельно в зеркало.
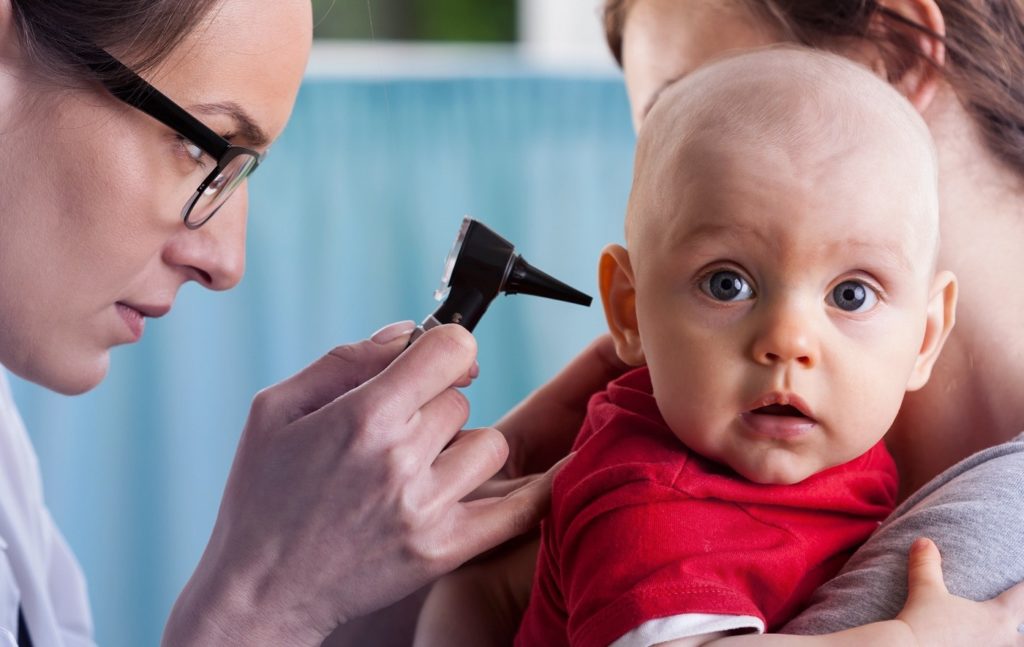
Поставить диагноз может только отоларинголог. Сначала врач проведет общий осмотр уха, горла и носа, затем сделает эндоскопическую риноскопию. Процедура не из приятных, но зато позволяет рассмотреть носоглоточную миндалину. Для этого врач вводит в нос специальную трубку. По характеру увеличения и наличию признаков воспалительного процесса в миндалине ставится диагноз. Дополнительно могут быть назначены следующие анализы и обследования:
- общий и биохимический анализ крови;
- анализ мочи;
- рентгенография носоглотки;
- мазок из носоглотки;
- проверка слуха.
По результатам всех обследований врач опередит степень гипертрофии миндалин, оценит потенциальные риски и подберет схему терапии.
Так как с заболеванием сталкиваются преимущественно дети 5-7 лет, в лечении хронического аденоидита практикуется консервативный подход. Применяются антибиотики, лекарства для уменьшения отечности слизистой, различные капли в нос и прочие средства для устранения симптомов.
Для восстановления функции миндалины назначается физиотерапия.
Хирургическое удаление гланд практикуется только при неэффективности консервативного лечения, а также при аденоидах 3 степени.
Медикаментозная терапия симптоматическая и зависит от того, какие симптомы преобладают.
- Антибиотики в таблетках. Применяются только при наличии очага инфекции в носоглотке. Именно для определения причины воспаления сдают мазок, по результатам анализа подбирают антибиотики. Чаще всего используют препараты широкого спектра действия, которые активны при воспалении лор-органов: Сумамед, Бисептол, Амоксиклав, Аугментин. Препарат назначает врач, самолечение противопоказано.
- Препараты от насморка. При детском насморке, который всегда сопровождает хронический аденоидит у детей, предпочтение отдается сразу нескольким местным препаратам – антибактериальным, сосудосуживающим и иммуностимулирующим. Из сосудосуживающих капель назначают Отривин Бэби или Нокспрей Бэби. Эти препараты не пересушивают слизистую.
- Антисептические и иммуностимулирующие средства. Лекарства в форме капель или назальных спреев, в составе которых гомеопатический комплекс или антисептики. Чаще всего назначают Сиалор (капли с серебром), Эуфорбиум Композитум, Деринат. Эти лекарства уменьшают отек и повышают местный иммунитет. Также можно использовать известный препарат Пиносол. Преимущество перечисленных средств – это их безопасность для детей.
- Антигистаминные таблетки. Средства от аллергии помогают уменьшить отек слизистой, благодаря чему облегчается носовое дыхание, так как миндалина, перекрывает носоглотку, уменьшается в размерах. Выбор препарата зависит от возраста ребенка, так как в целом можно принимать любые таблетки от аллергии – Диазолин, Супрастин, Цетиризин. Можно использовать капли в нос от аллергии – Зодак или Фенистил.
- Препараты от насморка в таблетках. Гомеопатия помогает уменьшить отечность и ускорить выздоровление. детям назначают таблетки Синупрет или Циннабсин. Натуральные и безопасные препараты для лечения аденоидов, хронического синусита, аденоидита.
- Дополнительно могут применяться иммуностимуляторы – Интерферон, Полиоксидоний, Лавомакс и др.
- Ушные капли. Если аденоидит осложняется отитом, лечение дополняют ушными каплями – Софрадекс, Нормакс, Ототон. Эти препараты содержат местный антибиотик, назначаются только врачом.
Следует понимать, что универсальной схемы терапии нет. Несмотря на большой перечень лекарств, применяющихся для лечения, пациенту может быть назначено всего 2-4 препарата, в зависимости от преобладающих симптомов. Родители сами не могут составить адекватную схему терапии, вот почему важно своевременно обращаться к врачу за лечением аденоидов.
Хорошо промывает носовые полости (приемлем как для детей, так и для взрослых)
Лечить хронический аденоидит необходимо комплексно, воздействуя не только на симптомы, но и причину их возникновения. Еще один важный нюанс – это профилактика осложнений. В первую очередь нужно восстановить носовое дыхание, иначе комплексная терапия теряет эффективность из-за того, что в носовых пазухах продолжает скапливаться слизь, которая не выходит наружу.
Промывания носа помогут избавиться не только от признаков и симптомов хронического аденоидита у детей, но и предотвратят осложнения. Для промывания носа используют:
- специальные спреи Аквамарис или Хьюмер;
- раствор Фурацилина;
- раствор морской соли;
- Мирамистин или Хлоргексидин.
Аквамарис и Хьюмер представляют собой очищенную морскую воду. Она помещены во флаконы под давлением, при нажатии на носик вырывается раствор, который мягко очищает носовые ходы и оказывает антисептическое действие.
Фурацилин является антибиотиком. Для приготовления раствора необходимо растереть в порошок 1 таблетку и размешать в стакане воды. Мирамистин и хлоргексидин следует смешивать пополам с водой для промывания носа детям.
Самое эффективное промывание носа – процедуру “кукушка”. При отите ребенку может потребоваться промывание ушей.
Несмотря на эффективность такой процедуры, ребенку, страдающему аденоидами и хроническим аденоидитом, лучше промывать нос в кабинете отоларинголога, так как при неправильном проведении процедуры симптомы болезни лишь усилятся. Всего несколько процедур “кукушки” избавят от заложенности или воспаления пазух, и вернут ребенку возможность нормально дышать носом.
Помимо профессионального промывания, эффективным методом лечения аденоидов у малышей является физиотерапия. В большинстве случаев при хроническом аденоидите врачи назначают мягкое воздействие ультрафиолетом. При аденоидах и их воспалении детям делают процедуру на аппарате “солнышко”, воздействие осуществляется через нос и рот.
Такая физиотерапия отличается бактерицидным, иммуностимулирующим и восстанавливающим эффектом, поэтому широко применяется при аденоидах.
Используется для добавления в горячую воду при ингаляциях
Народная медицина предлагает несколько действенных методов лечения, однако их лучше сочетать с консервативной медикаментозной терапией. Так удастся быстрее избавиться от болезни и избежать осложнений.
- Сок каланхоэ от насморка. Взять 3-4 листа растения, размять в ступке, а затем процедить через марлю сок. Капать в нос по 2 капли дважды в день. Осторожно – сок вызывает сильное чихание.
- Раствор соли для промывания носа. Можно использовать морскую или йодированную соль. Пропорции для приготовления раствора – 1 ч.л. на 250 мл воды.
- Облепиховое масло от отита. Метод зарекомендовал себя как народное средство для лечения воспаления среднего уха. Если при аденоидите болят уши, следует немного подогреть облепиховое масло (до температуры 34-36 градусов) и закапать по 2 капли в каждое ухо.
- Ингаляции. Чтобы избавиться от насморка, нужно лишь подышать над паром. Для этого набирается емкость с горячей водой, ребенок наклоняет над ней голову (так, чтоб не обжечься), накрывается полотенцем и дышит теплом 5-10 минут. В воду можно добавить 3 капли масла розмарина, сосны или эвкалипта, либо чайную ложку препарата от насморка Пиносол.
- Для укрепления иммунитета можно принимать настойку эхинацеи (10 капель трижды в день), или настойку прополиса (20 капель утром и вечером).
Народные средства можно комбинировать. Например, сначала сделать ингаляцию, затем промыть нос раствором соли, а после закапать самодельные капли из каланхоэ.
Следующий метод увеличивает поступление кислорода при дыхании, однако его эффективность в лечении аденоидов весьма сомнительна. Дыхательная гимнастика выполняется следующим образом.
- Зажать пальцем одну ноздрю, например, правую. Сделать вдох левой ноздрей, задержать дыхание, в это время закрыть левую ноздри и сделать выдох правой. Так, чередуя ноздри, сделать 20 вдохов и выдохов.
- Налить воду в обыкновенную пластиковую бутылку и вставить в нее соломинку. Ребенок берет соломинку губами, делает носом глубокий вдох, а ртом медленно выдыхает воздух через соломинку, чтобы вода “забулькала”. Повторять 5 минут.
- Сделать глубокий вдох, повернуть голову сначала влево, затем вправо, после выдохнуть. Повторить 30 раз.
- Сделать медленный вдох носом, одновременно поднимая руки вверх, затем медленно выдохнуть, одновременно опуская руки.
- Медленно сделать вдох, одновременно округляя (надувая) живот. На выдохе живот втянуть.
Такую гимнастику автор рекомендует делать ежедневно при аденоидах, аденоидите, отите и синусите.
Если медикаментозное лечение и физиотерапия не помогли, принимается решение об оперативном вмешательстве. Если аденоидит возник на фоне аденоидов 3 степени, операция обязательна.
Носоглоточная миндалина удаляется как полностью, так и частично. Выбор методики зависит от тяжести заболевания и степени аденоидов. Как правило применяют малоинвазивные методы, например, лазерное выжигание, однако классическое удаление скальпелем также практикуется.
Операция проводится под местным наркозом и длится около 30 минут. На следующий день ребенка выписывают из больницы. В домашних условиях необходимо полоскать горло и использовать противоотечные капли в течение нескольких дней. В целом, реабилитация занимает не больше 10-14 дней.
Своевременно не вылеченный недуг может оставить ребёнка глухим на всю жизнь
Хронический аденоидит чреват хроническим синуситом и отитом. Также заболевание опасно появлением дефектов речи (проблема с произношением звуков, гнусавость), снижением слуха. Хронический отит нередко в детстве может привести к тугоухости.
Чтобы не допустить развития хронического аденоидита, необходимо:
- вовремя выявить аденоиды и не допустить прогрессирования нарушения;
- при появлении симптомов воспаления сразу же обратиться к врачу;
- соблюдать рекомендации врача по лечению острого аденоидита;
- укреплять иммунитет.
Родители должны следить, чтобы ребенок дышал носом, а не ртом. При прогрессировании аденоидов лучше своевременно сделать операцию по частичному удалению разрастания миндалины, чем после долго и тяжело лечить осложнения аденоидов и аденоидита.
источник