Лимфоциты повышены у ребенка в крови, нейрофилы понижены. О чем это говорит, норма по возрасту, таблица. Причины, симптомы
Для диагностики вирусных и бактериальных заболеваний врачи назначают анализы крови, и если у ребенка повышены лейкоциты, то это свидетельствует о том, что в организме начался воспалительный процесс.
Лимфоциты — это главные клетки лимфы (специальной жидкости, омывающей все клетки и ткани организма), обеспечивающие длительную работу иммунитета. Главная роль лимфоцитов заключается в защите тканей от чужеродных тел. Эти клетки контролируют образование специальных антител, которые препятствуют размножению патогенных микроорганизмов.
Благодаря регуляции других клеток, участвующих в процессе уничтожения различных грибков, бактерий или вирусов, лимфоциты способны повышать клеточный и гуморальный иммунитет, отвечающие за поддержание нормального функционирования всех органов и систем организма.
Изменение количества лимфоцитов негативно влияет на формирование иммунной системы ребенка.
Лимфоциты повышены у ребенка — сигнал того, что в организме начался рост патогенных тел, которые провоцируют начало инфекции, вирусного или бактериального характера. При воспалении лимфоциты, входящие в разновидность лейкоцитов (клеток крови), способствуют поглощению и перевариванию чужеродных элементов.
Если количество таких элементов повышается, костный мозг вырабатывает дополнительное количество лимфоцитов и других защитных клеток, и направляет их к очагу воспаления. Их количество снижается при сильном воздействии вирусов и бактерий, и тогда иммунитет не может полноценно бороться с инфекцией. В этом случае врачи определяют вид патологии и назначают соответствующее лечение.
В зависимости от выполняемых функций различают 3 вида лимфоцитов:
- В-клетки. Обладают способностью распознавать чужие организмы, вырабатывая особые белковые структуры, которые нацелены на уничтожение патогена.
- Т-клетки. В них входят Т-киллеры (англ. kill — убивать), Т-хелперы (англ. help — помогать), Т-супрессоры (англ. suppress — подавлять). Они направлены на регуляцию иммунной системы, стимулируя или сдерживая выработку антител.
- NK-лимфоциты обладают определяющим действием. Такие лимфоциты отвечают за качество клеток, уничтожая другие клетки, различающиеся по свойствам с нормальными клетками.
Больше всего в организме Т-лимфоцитов, они составляют около 65 -75% всех видов лимфоцитов.
Лимфоцитоз — это понятие, которое характеризует повышенное содержание лимфоцитов в крови.
Он бывает двух видов:
- Реактивный. В этом случае избыток лимфоцитов является естественной реакцией иммунитета на микробный очаг, возникший из-за внешнего воздействия.
- Злокачественный. Отличается внутренними нарушениями работы костного мозга.
Под внешним воздействием формируются вирусные и респираторные заболевания, бактериальные инфекции, грибок или паразитарные патологии.
При лимфоцитозе у детей чаще всего наблюдаются симптомы острых респираторных болезней:
- Повышение температуры тела.
- Увеличение лимфатических узлов.
- Боль в горле.
- Выделения из носа.
- Густые выделения в носоглотке.
Наличие бактериальной кишечной инфекции при повышенном уровне лимфоцитов вызывает следующие симптомы:
- Болевые ощущения в животе.
- Понос.
- Рвота.
- Чувство тошноты.
У детей наблюдается общая слабость организма, которая сопровождается плачем, нарушением сна, и нервным поведением. В некоторых случаях лимфоцитоз вызывает снижение массы тела у ребенка. Симптомы варьируются в зависимости от вида заболевания, которое привело к развитию лимофитоза.
Причины лимфоцитоза у детей развиваются либо сразу после родов, либо в течение первых лет жизни.
Различают 4 вида причин:
- инфекционного и воспалительного характера;
- внутреннего характера;
- внешнего характера;
- злокачественные.
Инфекционный характер лейкоцитоза включает в себя:
- Вирусные заболевания (коклюш, ветрянка, корь).

Внутренний характер обуславливается нарушением работы организма под воздействием его особенностей:
- Аутоиммунные расстройства.
- Гормональный сбой.
- Повышенная чувствительность ко многим продуктам.
Наиболее распространенными внешними причинами у детей являются:
- Последствия хирургического вмешательства.
- Воздействие радиации.
- Голодание при родах и в первые дни после рождения.
Лимфоциты повышены у ребенка и в редком случае возникновения злокачественных клеток:
- Тимома (опухоль в грудной клетке).
- Лимфома (распространение опухолевых лимфоцитов по всем органам).
- Лейкоз (рак крови).
Лимфоцитоз у ребенка также наблюдается при постоянном вдыхании никотина (если родители курят) или при попадании алкоголя в организм ребенка еще в утробе.
Воспалительные процессы в организме обуславливаются реакцией внутренней ткани на патогенные раздражители. Инфекционный воспалительный очаг представляет собой накопление и размножение вредных бактерий и микробов, которые вызывают воспаление и способствуют повышению уровня иммунных клеток, в том числе и лимфоцитов.
Обычно скопление патогенных организмов приводит к повреждению тканей органа, в котором они развиваются.
Наличие в показателях крови лимфоцитоза и тщательная проверка возможных заболеваний поможет быстро справиться с очаговой инфекцией. У детей такие процессы часто протекают в верхних и нижних дыхательных путях, при несвоевременном лечении они могут привести к более серьезным проблемам.
Инфекционные процессы у детей являются одними из самых распространенных причин повышения лимфоцитов. Их избыток является также следствием биологического воспаления в организме, которое оказывает негативное влияние на иммунную систему. Такие заболевания возникают на фоне появления вирусов в организме, а также разного рода бактерий, поражающих разные органы человеческого тела.
В некоторых случаях лимфоцитоз у детей наблюдается при поражении полости рта грибком, который проявляется в виде кандидоза и стоматита. Нередко, при наличии домашних животных, избыток лимфоцитов является признаком наличия глистов, которые вызывают интоксикацию внутренних частей организма.
В этих случаях, показатели лимфоцитов повышены, и врач назначает соответствующую терапию, направленную на уменьшение токсинов и поддержание работы иммунной системы.
Каждый человек имеет свои особенности иммунной системы, и в некоторых случаях его лимфоцитоз имеет аутоиммунную причину. В этом случае, нарушается функционирование Т-клеток, которые начинают борьбу с собственными тканями, воспринимаемых в качестве патогенных. Нередко это приводит к поражению целой системы организма и лимфоцитозу.
Гормональный сбой также может приводить к повышению лимфоцитов.
Эндокринная система работает в паре с иммунной, она является источником Т-клеток и особых гормонов, участвующих в установлении защиты организма. Изменение количества гормонов ввиду проблем с эндокринными железами влияет на уровень образования лимфоцитов.
При родах бывает и так, что у ребенка обнаруживается наследственная патология внутренних органов или кровотечение внутри, в этом случае лимфоциты повышены и говорят о необходимости срочного вмешательства.
Злокачественный лимфоцитоз проявляется в виде лейкоза — рака крови. Он характеризуется повышением образования лейкоцитов и других иммунных клеток в костном мозге, которые разрастаются в небольшие скопления ткани (опухоли) и постепенно замещают сам костный мозг. Это приводит к снижению производства необходимых для кровеносной системы эритроцитов и тромбоцитов.
Нарушается подача питательных веществ в важные части организма. В этом случае, возникает воспалительный процесс тканей и повышается уровень лимфоцитов, предназначенных для борьбы с патологией.
При лейкемии рост клеток производится скрытым образом, и его замечают лишь при проявлении серьезных симптомов. Поэтому при лимфоцитозе необходимо тщательно диагностировать его причину, чтобы исключить предопухолевые и опухолевые состояния.
Неинфекционные причины характеризуются наличием воспалительного процесса внутри организма, вызванного разного рода травмами или веществами. Они часто способствуют повышению лимфоцитов, которые направлены на поддержание ослабленного организма.
Такие процессы бывают разного характера:
Физические причины у детей могут включать в себя:
- Получение термического ожога.
- Открытые раны и переломы вследствие травмы.
- Отморожение кожи.
- Хирургическое вмешательство, приводящее к внутреннему кровотечению.
Причины химического воспаления характеризуются отравлением бытовыми или специальными химическими веществами ввиду неосторожности взрослых. Отравление детей химикатами вызывает сильную интоксикацию и препятствует нормальной работе иммунной системы, в которой активно вырабатываются лимфоциты. Биологическое воспаление вызывают различные инфекционные микроорганизмы.
Лимфоциты повышены у ребенка и вследствие возможного наличия в крови аллергена. Продукты питания и различные лекарства содержат вещества, которые многими положительно воспринимаются. Но иногда, какое-либо вещество принимается иммунной системой в необычном порядке — происходит ее сенсибилизация.
Это понятие включает в себя процесс повышения чувствительности организма к воздействию раздражителей путем накопления особых антител (иммуноглобулины IgE), специфичных аллергену. При этом стимулируется выработка лимфоцитов, которые распределяются по стенкам и слизистым органов, защищая их от повторного воздействия.
Частое и многократное употребление аллергена приводит к нарушениям тканей и воспалению органов. При повышенных лимфоцитах у детей рекомендуется сразу же обратиться к врачу, чтобы выявить причину возможной аллергии и предотвратить возможные последствия.
В медицине есть ряд заболеваний, которые включают в лечение курс химиотерапии. Несмотря на эффективное воздействие, она снижает работоспособность кровеносной системы, уменьшая количество всех лейкоцитов, включая лимфоциты. Такая патология крови называется лимфопенией и приводит к значительному ухудшению иммунитета.
Одновременно с этим нарушается подача питательных веществ в нервную систему человека, вследствие чего появляются такие симптомы, как:
- Вялость.
- Нарушения концентрации и памяти.
- Головные боли.
Поэтому химиотерапия содержит противопоказания, ее нельзя использовать в качестве метода лечения при:
- пониженном уровне тромбоцитов;
- хронические патологии почек и печени;
- иммунном дефиците;
- недостаточном уровне гемоглобина;
- наличии признаков и последствий недоедания;
- анемии.
Терапия химическими препаратами включает в себя постоянный контроль анализов крови, при повышенных лимфоцитах рекомендуют прекратить подобное лечение.
При появлении первых признаков появления зуба, иммунитет ребенка значительно ослабляется и становится восприимчивым к разному рода вирусным и бактериальным болезням. Это происходит при возникновении естественного воспалительного процесса в месте прорезывания, и иммунная система направляет все свои силы именно на этот участок, повышая уровень защитных лимфоцитов.
Также плохо пережеванная пища, и пища, содержащая вредные вещества, негативно влияет на процесс переваривания.
Через мягкие и поврежденные ткани десен могут проникать бактерии и вирусы, провоцирующие развитие нового воспалительного очага в дыхательных путях или кишечнике. Возникновение насморка на этом фоне может являться естественным процессом, обуславливающим увеличение выработки слизи, которая ускоряет процесс появления зуба из десны.
Совокупность этих факторов приводит к тому, что иммунитет не справляется с выполнением всех своих функций и снижает эффективность защиты организма. Лимфоциты повышены у ребенка при прорезывании зубов в большинстве случаев. Одновременно наблюдаются симптомы простудных или кишечных заболеваний, которые возникают из-за ослабленной деятельности иммунной системы.
Норма лимфоцитов зависит от возраста ребенка и его индивидуальных особенностей при рождении.
Основные показатели представлены в таблице ниже:
| Возраст ребенка | Норма LYM в % | Норма абсолютного количества LYM в 1 л крови (клеток/литр). |
| 1 день | 12-36 | 2 — 11 * |
| 1 месяц | 40-76 | 2 — 11 * |
| 6 месяцев | 42-74 | 2 — 11 * |
| до 1 года | 42-76 | 2 — 11 * |
| 1-2 года | 26-60 | 3 — 9,5 * |
| 2-4 года | 26-60 | 2 — 8 * |
| 4-6 лет | 26-60 | 1,5 — 7 * |
| 6-8 лет | 24-54 | 1,5 — 6,8 * |
| 8-10 лет | 24-54 | 1,5 — 6,5 * |
| 10-16 лет. | 22-50 | 1,2 — 5,2 * |
| от 16 лет | 30-50 | 1,0 — 4,8 * |
Для детальной расшифровки анализа необходима консультация у врача, так как если у ребенка повышены лимфоциты, это является признаком присутствия воспаления в организме и только своевременное лечение приведет к полному выздоровлению.
Общие анализы крови необходимо сдавать взрослым раз в 3 месяца, в целях профилактики кроветворных расстройств и других заболеваний. У детей грудного возраста анализы сдаются каждые три месяца, во избежание несвоевременного лечения.
Анализы детям можно сдать платно, во многих медицинских центрах присутствует услуга забора крови с лейкоцитарной формулой.
Такой анализ является развернутым исследованием качества и состава крови, в ходе которого определяется процентное соотношение в крови всех показателей. Перед сдачей анализа необходимо не принимать пищу в течение как минимум 5 часов, избегать занятий спортом и курения, а также ни в коем случае не принимать алкогольные препараты.
При расшифровке анализов крови у детей, необходимо помнить о том, что у новорожденных первоначально наблюдается низкое количество лимфоцитов. Это связано с началом работы иммунной и эндокринной системы, которые по мере своего формирования генерируют количество лимфоцитов в несколько раз больше, чем у взрослого человека.
При расшифровке результатов используется таблица стандартных значений уровня лимфоцитов, которые указаны рядом с их сокращением — LYM или LYMPH.
Лейкоцитарная формула дает возможность врачам определить примерную причину заболевания и вид инфекционных микробов:
- Повышенное количество лимфоцитов совместно с эозинофилами говорит о присутствии воспаления аллергического характера или паразитарном заболевании.
- Повышение лимфоцитов и скорости оседания эритроцитов (СОЭ) говорит о наличии острых и хронических болезнях (почек или анемии чаще всего).
- При повышении лимфоцитов и моноцитов одновременно определяется вирусная природа заболевания (ветрянка, оспа, краснуха, герпес и другие).
С помощью такого анализа врач назначает ребенку соответствующее лечение и подбирает препараты, направленные на каждый вид патогенного возбудителя болезни.
Отдельное внимание уделяется случаям с избыточным количеством лимфоцитарных клеток на фоне снижения нейтрофилов. Нейтрофилы представляют собой иммунные клетки, которые участвуют в уничтожении вирусов и бактерий путем самоуничтожения и последующего высвобождения активных веществ.
Эти вещества способствуют удалению вирусов и других микробов. Снижение этих клеток приводит к увеличению восприимчивости организма к вирусам и общему снижению защитных функций иммунитета. Таким образом, пониженные нейтрофилы подразумевают наличие инфекционных заболеваний бактериального и вирусного характера.
Также они могут указывать на:
- признаки радиационного облучения;
- последствия хронического голодания или недоедания;
- наличие инфекции мочевыводящих путей;
- наличие глистов и других паразитов;
- проблемы с кровью и тканей костного мозга;
- развитие системной красной волчанки (комплексное поражение тканей иммунного характера).
Однако, в некоторых случаях, у детей дошкольного возраста соотношение повышенных лимфоцитов и пониженных нейтрофилов представляется естественным физиологическим явлением.
При самостоятельной расшифровке анализа необходимо учитывать, что показатели нейтрофилов варьируются в зависимости от возраста человека.
Качество соотношения лимфоцитов и других клеток, входящих в лейкоцитарную группу, определяется только врачом специалистом, который уже имеет опыт в расшифровке и диагностике заболевания на основании результатов.
Если у ребенка повышены лимфоциты, то это всегда говорит о начинающемся или развивающемся инфекционном процессе или о наличии воспалительного очага в организме. Лишь в редких случаях есть возможность лабораторной ошибки, при подозрении на которую необходимо пересдать анализ, соблюдая все условия подготовки к процедуре.
Оформление статьи: Лозинский Олег
О чем свидетельствует повышенные лимфоциты:
источник
Родителей, особенно в последние 10-15 лет нынешнего века, охватывает паника – почему так стремительно возрос процент заболеваний крови у детей? Повсеместно, и в СМИ, и телевидения идет информация о том, что тот или иной ребенок нуждается в срочном дорогостоящем лечении по пересадке костного мозга, так как он болеет опасным гемолитическим заболеванием либо наступившей онкологией кроветворной системы.
Тем более, такая повальная проблема (детский этиопатогенез кроветворения) волнует близкое окружение тех детей, которые слабого здоровья, хилые, анемичные от рождения. Имеют слабый иммунитет к респирациям, часто болеющим на ОРВИ, ОРЗ, страдают на воспаленные аденоидами носоглоточные миндалины. Взрослые боятся, что их ребенок, который и так находится в группе риска, может заболеть самым страшным, смертельным недугом XX и XXI столетий – лейкемией, «белокровием», раком крови (карцинома, лейкоз).
Давайте и мы, внимательно присмотримся к крови. Что представляет собой неповторимая кровяная жидкость, как и где она образовывается в организме? Какими патогенезами грозит крови аденоидная инфекционная патомикрофлора?
Кровь – это уникальная смесь различных «твердых» частиц, плавающих в секреторной жидкости. Такие частицы – это и есть, так называемые кровяные тельца, которые составляют около 45% объема крови. Большинство этих телец – красные по цвету, поэтому их называют – красные кровяные тельца, они придают красный цвет крови. Остальные – белые кровяные тельца и тромбоциты. Жидкую часть крови составляет плазма. Она бесцветная, состоит в основном из микробиологической воды и переносит, транспортирует питательные вещества по органическим системам. Все перечисленные компоненты образуют «Формулу крови». Медицинское направление, занимающееся проблемами крови, заболеваниями, изучением клинических характеристик и свойств, называется гематология.
Вот так кратко, понятно и доступно таблицы объяснили, что такое кровь, где она «зарождается», какие органы обеспечивают нормальный гомеостаз кровеносной функции.
О важности и значении крови для жизни человека, даже не стоит лишний раз напоминать. Каждый из людей осознает, что без крови жизнь невозможна, что резкая кровопотеря (больше критической массы допустимого литража), а это – больше 3,5 литров для взрослого организма, и в пределах 1,5 литра для детей – смертельно опасно. Все понимают, что и заболевания, дисфункция в морфо-физиологическом (клеточном) генезисе кроветворных клеток – тоже опасно.
Многие из взрослого родительского контингента начинают понимать, что аденоидная патология в носоглотке ребенка, является в частых случаях основным источником и виновником тяжелых заболеваний у детей:
- болезней сердечно-сосудистой системы;
- дыхательных путей;
- кожных и лимфатических болезней.
Аденоидная интоксикация разрушает:
- здоровые печеночные, почечные, поджелудочные паренхимы;
- провоцирует патологические эпикризы в тонзиллярных органах, органах слуха и зрения;
- патологическим фактором воздействует на психофизиологическое развитие детей – деформацию костно-скелетной конструкции, на умственные способности ребенка (ухудшает память, снижает успеваемость в школе, обучение социальным навыкам).
Дети-аденоидники, с хроническими стадиями аденоидита, – слабослышащие, с невнятной гнусавой речью, резко отличаются (далеко не в лучшую сторону) от своих сверстников. Коварная аденоидная гиперплазия миндалин может разрушительно влиять на все биологические органические структуры ребенка, в том числе и на кроветворно/кровеносную систему.
По причине склонности к аденоидной инвазии возникают:
- Гемоглобинопатия – происходит из двух словосочетаний (гемоглобин + «патиос», греческое слово, обозначающее болезнь). Гемоглобин, это – составной компонент формулы крови (белок), который этиологичен (содержится) в эритроцитах (красные кровяные тельца). Чрезмерная паторедукция аномальных гемоглобинов (зараженных интоксикацией) либо нарушение генетического синтеза в крови такими аномальными гемоглобин-белками, это и есть – гемоглобинопатия. При подобном гемопатогенезе наблюдается изменение реакции оседания эритроцитов (РОЭ), характерная при интенсивных декомпенсированных воспалительных процессах, таких как, аденоидная вегетация. Разновидности гемоглобинопатоплазии (серповидная клеточная анемия и талассемия) подразумевают клинический признак – анемию (малокровие).
- Гемофилия. Наследственно-генное заболевание крови (не сворачиваемость). Часто указывает на родственный инцест в родовой линии предков. Гемофилическая дисфункция может быть приобретенной, не в зависимости от родственного фактора, при частых респи-аденоидных инфекциях, и сопровождать аденоинвазии (носовые, горловые кровотечения).
- Тромбофилия. Закупорка кровеносных сосудов (тромбы, сгустки крови). Тромбоз миокарда, например, яркий пример того, когда отрывается кровяной сгусток (тромб) и закупоривает сердечную аорту, чем прекращает диастолические и систолические сокращения сердечных кардио мышц. Тромбы, «гуляющие» по кровеносному руслу – прямая угроза всем жизненно-важным органам ребенка.
Очевидно, что прослеживается двусторонняя патосвязь. Аденоидная интоксикация провоцирует патогенные изменения в формуле крови, вызывает разрушение красных кровяных телец (эритроцитов), массовое размножение белых кровяных клеток (фагоцитов-лейкоцитов). А, инфицированная кровь, омывая все органические области тела ребенка (и носоглоточный сектор) вновь, повторно инфицирует эти локации, подпитывает воспалительные процессы.
Поэтому, очень серьезным советом и предупреждением является рекомендация родителям – внимательнейшим образом следите за самочувствием ребенка. При неоправданной усталости, бледности лица, беспричинной утомляемости, жалобах на головную боль – обращайтесь к педиатру! Просите направление на гемолитический обширный анализ с онкомаркированием. Особенно, если дети болеют на аденоидиты!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
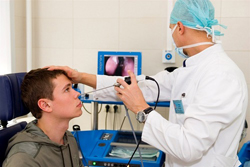
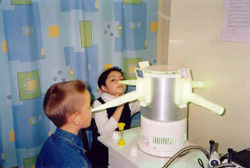
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|

















 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]