Аденоиды — чрезмерное разрастание носоглоточной (третьей) миндалины. Увеличение происходит за счет патологического формирования лимфоидной ткани. Оториноларингологи используют термины — аденоидные разращения или аденоидная вегетация.
В заболевании носоглоточной миндалины выделяют две формы: аденоидные разращения и аденоидит. Симптомы аденоидов в этом случае несколько отличаются.
При первой форме наблюдается расширение аденоидной ткани. Причиной служат повторяющиеся ОРВИ. Инфекции в них нет. Это патология — аденоидное разращение.
При втором — в тканях миндалин поселяются аденовирусы. Вот они и вызывают аденоидит.
На организм человека увеличение лимфоидной ткани оказывает отрицательное воздействие:
Разросшиеся аденоиды уменьшают просвет носоглотки. Дыхание через нос усложняется. Уровень затруднения прямо пропорционален степени увеличения ткани.
При нормальной работе глоточной миндалины, воздух проникает в барабанную полость. Процессы в ухе происходят нормально. При отсутствии циркуляции воздуха, давление внутри структуры уха падает и барабанная перепонка втягивается. Уровень восприятия звуков снижается.
Хронический
- Температура до 39;
- нос заложен;
- вначале слизисто – кровяные выделения из носа, затем гнойные;
- лимфаденит;
- аденоидная ткань набухает, краснеет.
- Субфебрильная температура;
- затяжной насморк с гнойными выделениями;
- кашель;
- шейный лимфаденит;
- заложенность носа;
- аденоиды воспаляются;
- скапливается гной.
- Носовое дыхание затруднено;
- постоянный насморк; храп ночью;
- периодически возникают обострения.
Насколько закрыта носоглотка, судят об аденоиды степени. Если уровень обтурации (закрытия) составляет 1/3 — первая степень. При перекрытии 2/3 — вторая. Если просвет закрыт полностью, то степень заболевания 3 или 4.
Компьютерная томография дает достоверный ответ на состояние глоточной миндалины. Однако этот метод дорогостоящий.
Самый доступный способ установления правильного диагноза -эндоскопическая риноскопия. Эластичный эндоскоп вводят в полость носа, и врач визуально наблюдает процесс аденоидной вегетации. Все остальные методы, ввиду строения глоточной миндалины, малоэффективны.
Если беспокоит частое возникновение аденоидитов, бронхиальная астма, то даже при первых двух степенях показана аденотомия.
А вот 3 или 4-я степень консервативному методу не поддается. Лечение — удаление аденоидов.
При первых двух степенях наблюдается насморк. Воспаления нет. Лимфоидная ткань регенерирует. В специальном лечении нет необходимости. При острых и подострых формах аденоидита назначают медикаментозные средства.
При аденоидах затрудняется носовое дыхание. Приходится вбирать воздух ртом. В результате лицо изменяется: челюсть провисает, изменяется прикус. Дикция нарушается, добавляется носовой оттенок. Аденоидные разращения затрудняют поступление воздуха. Мозг не получает должного питания и наблюдается кислородное голодание.
Нелеченный подострый аденоидит — источник вирусов, свободно расселяющихся по организму. Отсюда бронхиты, пневмония. Наличие аденоидов приводит к тяжелым и плохо лечимым течениям заболеваний.
В случае хирургического вмешательства прогноз благоприятный.
Дочка в детстве жуть как болела простудами и отитами всякими, потом я начала замечать, что она носом почти не дышит, все время играется и спит с открытым ртом. Терапевт участковая ничего особенного не замечала, мы пошли к профессору по рекомендации. Он сразу сказал — аденоиды очень большие, удалять без всяких вопросов. После этого простуды раз-два в сезон и все.
А у меня почти наоборот. У сына мы заподозрили аденоиды, поехали в одну больницу на консультацию — там старушенция-врач сказала удалять и уже готова была записать на операцию. Но мы еще поехали в центр голоса и слуха. Там дядечка — оперирующий хирург раз в неделю принимал. Сказал — есть аденоиды, но небольшие, через пару лет они останутся такими же, а горло вырастет, не травмируйте ребенка, сейчас все не критично. Так и оказалось — перерос.
Интересно, я слышала про два варианта — что после операции по удалению оставляют на пару дней в больнице, и что через полдня домой. Кто знает — как лучше?
Я бы не рискнула домой так сразу. Мы удаляли дочке в государственной больнице, выписали нас через день. Объяснили это тем, что бывают сильные кровотечения после удаления, и если что — справится с ними в больнице гораздо быстрее можно, а пока скорая из дома довезет — ребенок может очень много крови потерять. но у нас все обошлось, к счастью.
А мы удаляли вот так амбулаторно, когда в 10 утра удалили и вечером уже домой.И все было прекрасно — там таких удалений в этой клинике поток, и никаких кровотечений. Все зависит от того, видимо, какая методика удаления — по старинке или с помощью современного оборудования. Мне что-то врач объяснял про электрокоагуляцию, что там все сосудики прижигаются, как-то так, плохо запомнила — я не врач.
Да, да и мы тоже амбулаторно — все прошло прекрасно, в частной клинике делали. До вечера с нас пылинки сдували, на следующий день просто на осмотр приехали и все.
В сумасшедшем темпе современной жизни далеко не каждый может отвести несколько свободных часов для посещения врача даже при плохом самочувствии. Наш сайт наполнен исчерпывающей и достоверной информацией о причинах множества заболеваний, свойственным им клинических проявлениях, методах диагностики и лечения.
Удобный алфавитный указатель на главной странице поможет быстро найти полную информацию об интересующей болезни, причинах ее развития и особенностях течения.
Разносторонние рубрики, представленные на страницах нашего портала, помогут найти ответы на любые вопросы и ознакомиться с интересными фактами.
Эта рубрика расскажет о распространенных вариантах диагностики, которые применяются для обследований пациента. Помимо описания процедур, статьи, представленные в этом разделе, помогут ознакомиться с расшифровками полученных результатов, узнать, какую информацию несут те или иные показатели.
Полезной будет рубрика и для тех, кому только предстоит пройти определенную диагностическую процедуру, так как поможет подготовиться к проведению исследования, избежав тем самым возможных ошибок.
- Методики лечения
Рубрика о методах лечения поможет подробно ознакомиться с вариантами инновационной терапии, применяемой для лечения заболеваний онкологического характера, наследственной предрасположенности к развитию рака матки, потере слуха, а также множества иных патологий, характеризующихся тяжелым течением и серьезными последствиями.
- Первая помощь
Это особенно полезная рубрика для каждого человека. В данном разделе подробно описаны варианты нестандартных ситуаций, столкнуться с которыми может каждый. Что делать при обморожении, как оказать помощь при утоплении, потере сознания или переломе, какие действия предпринять при укусе змеи до оказания пострадавшему квалифицированной врачебной помощи, рассмотрены многие другие экстренные ситуации. Знание навыков оказания первой помощи поможет действовать быстро и целенаправленно, и предупредить возможные растерянность и промедление.
Самой обширной и полезной для каждого является рубрика о болезнях. Ознакомившись с этим разделом, вы узнаете о первых клинических проявлений заболеваний широкого спектра, о методах диагностики, стандартных и уникальных способах лечения. Также здесь можно найти полезные советы по способам профилактики многих известных заболеваний.
Эта рубрика также окажется полезной для многих. Этот раздел поможет получить ответы на частые вопросы. К примеру: как совершить путешествие тому, кто страдает аллергией? Как заживают переломы, можно ли ускорить эти процессы? Несут ли вред для здоровья столь популярные на сегодняшний день вейпы? Дать полные и развернутые ответы на эти, а также многие другие вопросы могут статьи из этой нашей рубрики.
Наш сайт будет полезным и для молодых мам, ведь в нем представлена информация о том, в чем заключается польза и вред прививок, какие способы можно применять для укрепления иммунитета и закаливания малыша, какие признаки изменения поведения ребенка могут говорить о начальных этапах развития заболеваний и патологий? Словом, на нашем разностороннем ресурсе каждый посетитель надет ответ на искомый вопрос.
Разумеется, наличие столь удобного помощника, как наш сайт, не может заменить полноценный визит к доктору. Важно помнить, что при плохом самочувствии самолечение может привести к значительному ухудшению состояния и прогрессированию имеющихся болезней.
Наш портал носит исключительно ознакомительный и информационный характер, но не является руководством к действию.
Прежде чем опробовать на себе предложенные методики лечения, важно получить консультацию квалифицированного специалиста.
источник
Аденоиды — это орган, который есть у каждого ребенка с рождения. Нёбные и носоглоточный (аденоидный) миндалины вместе с языковым и трубными формируют лимфаденоидное кольцо Вальдеера-Пирогова. Они являются вторичными лимфоидными органами, частью мукоза-ассоциированной лимфоидной ткани (mucosa-associated lymphoid tissue (MALT)), которая имеет иммунную активность преимущественно в возрасте ребенка от 4 до 10 лет. Аденоиды как лимфоидный орган, увеличиваются в течение первых 7-8 лет жизни, а затем уменьшаются до полного исчезновения во взрослом возрасте.
Аденоиды, как и каждый орган, могут болеть. Частыми болезнями являются хронический аденоидит и гипертрофия аденоидов. Следует помнить об опухоли аденоидов, которые, к счастью, встречаются крайне редко.
Хронический аденоидит проявляется частыми простудными заболеваниями, длительным насморком, рецидивирующим синуситом и отитом. Может иметь отношение к хроническому секреторного отита.
Поздние диагностика и лечение могут привести к различным последствиям, таким как поведенческие нарушения, замедленный рост и сниженный вес ребенка, изменения прикуса и лицевого черепа и даже к cor pulmonale или сердечной недостаточности. Может появиться у ребенка типичное «аденоидное» лицо.
Увеличены аденоиды часто нарушают сон ребенка. Расстройства дыхания во сне (РДС — sleep disordered breathing (SDB)) является частым показанием для аденоидэктомии у детей. Типичными для РДС является нарушение характера и эффективности дыхания во время сна. К сожалению, нет общепринятых критериев диагноза РДС. Однако распространенным является определение, РДС должен включать храп, ротовое дыхание и задержки дыхания ночью (апноэ).
Дневные симптомы, которые ассоциируются с РДС, могут включать чрезмерную сонливость, рассеянность, плохой концентрации внимания, агрессивность, депрессию, гиперактивность. Наиболее частой причиной РДС у детей является гипертрофия миндалин.
Так, довольно часто. У лиц с большим объемом мягких тканей глотки, прежде всего аденоиды и миндалины, блокируют верхние дыхательные пути и это приводит к периодической остановки дыхания. Пациенты изменяют положение тела ночью («ребенок вертится в постели во время сна») или увеличивают респираторные усилия для преодоления блокады. К симптомам относятся, в частности, апноэ, ночные одышки, цианоз, чрезмерная сонливость днем, легочная гипертензия и сильный храп.
Аденоиды могут быть резервуаром бактериальной инфекции, способствуя рецидивирующим / хроническим инфекциям околоносовых пазух, глотки или среднего уха (Berlucchi, Sessa 2010; Clinical UM Guideline, 2017).
Рецидивирующий аденоидит может осложниться секреторным отитом с кондуктивным снижением слуха, рецидивирующим средним отитом, ринореей и рецидивирующими инфекциями дыхательных путей.
Гипертрофический аденоидит является частым показанием для операций у детей, а аденоидэктомия является радикальным хирургическим лечением при носоглоточной обструкции.
Аденоидэктомия эффективная у детей с медикаментозно рефрактерным хроническим аденоидитом с ринореей, хроническим синуситом, секреторным отитом.
- Хронический (более 12 недель) аденоидит с ринореей, несмотря на не менее 3-недельный курс антибиотиков
- Хронический (более 12 недель) синусит, несмотря на не менее 3-недельный курс антибиотиков
- Четыре или более эпизодов рецидивирующего аденоидита с гнойной отореей за последние 12 месяцев у ребенка в возрасте до 12 лет
- Хронический секреторный отит у ребенка в возрасте 4 года или более с анамнезом неэффективности предыдущей операции тимпаностомии
- Гипертрофия аденоидов, обнаружена эндоскопически / радиоактивно, с симптомами обструкции дыхательных путей, имеет один из таких проявлений:
- У детей в возрасте до 3 лет расстройства дыхания во сне (РДС) продолжительностью более 3 месяцев с информацией от родителей об апноэ, всхлипывания, одышку во время ночного сна ребенка
- В возрасте 3-17 лет расстройства дыхания во сне (РДС) и оценки адекватности вентиляции ночью, включая храп, ротовое дыхание, апноэ
- Патологические состояния, которые могут быть связаны с расстройствами дыхания во сне (РДС) (включая задержку роста, плохой успеваемости при обучении, энурез, поведенческие проблемы, но не только)
- Обструктивный синдром апноэ во сне, диагностирован полисомнографиею с индексом апноэ / гипопноэ более 1,0
Аденоидэктомия — полное удаление аденоидов. Аденотомия (частичная аденоидэктомия) — частичное удаление аденоидов. Хирургию аденоидов можно сочетать с другими операциями (тонзилотомия, тонзиллэктомия, шунтирование барабанных перепонок).
Ниже приведены рекомендации для амбулаторной тонзиллэктомии, которые можно адаптировать к амбулаторной аденоидэктомии.
Амбулаторная операция возможна, если ребенок:
- имеет возраст более 3 лет;
- не имеет сопутствующей патологии, которая могла бы увеличить дыхательные риски;
- не имеет патологии гемостаза.
Стационарное ведения пациента рекомендуют в случае наличия одного или нескольких из следующих критериев:
- клинические критерии для периоперационного дыхательного риска;
- патология гемостаза;
- трудности с дыханием при индукции анестезии или при пробуждении в послеоперационной палате, тогда рекомендуют переход от амбулаторного к стационарному лечению.
Хотя аденоидэктомия может быть окончательным вариантом для некоторых детей, решение об операции следует принимать очень рассудительно, тщательно учитывая риски, включая риск осложнений.
Хирургическое лечение все же иногда критикуют за возможный негативное влияние на системный иммунитет и хирургические риски. Хотя последние исследования не показали отрицательного влияния аденотонзилэктомии на иммунитет детей, однако сообщали о том, что в течение 12 месяцев после аденотонзилэктомии было существенное снижение концентрации IgA.
Долгосрочные последствия хирургии аденоидов и миндалин важны, потому что эти органы являются частью иммунной системы — они играют роль в выявлении патогенов и защиты от них.
Операции на аденоидах и миндалинах принадлежат к очень распространенным, однако в последнее время их частота снизилась с появлением альтернативных методов лечения вместе с имеющимися краткосрочными рисками хирургического лечения.
Появление эффективных методов медикаментозного лечения + риски хирургического лечения → уменьшение количества аденоидектомий
Можно обдумать назначения медикаментозного лечения, которое является альтернативой хирургическому, оно безопасно и дает длительное облегчение при обструкции верхних дыхательных путей.
В последние десятилетия доказано, что применение эндоназальных кортикостероидов (ЭКС) у детей дает существенное улучшение у детей с гипертрофическим аденоидитом, и поэтому многие дети избегают хирургического лечения. Достаточно распространенным при ГА является лечение сопутствующих инфекций и осложнений.
Лечение эндоназальными кортикостероидами некоторых детей является альтернативным лечением для избежания аденоидэктомии. У пациентов с ГА, которые не имеют сопутствующей гипертрофии миндалин, следует обдумать пробное лечение мометазона фуроат (МФ) перед хирургическим лечением.
Низкие дозы беклометазона в течение 8 недель не были эффективным лечением ГА, поэтому авторы считают, что для эффективного лечения ГА требуется высокая начальная доза беклометазона, а затем можно применять поддерживающую меньшую дозу. И опять же, опасения перед возможными побочными системными эффектами беклометазона должны сдерживать от его назначения детям.
Продолжительность лечения эндоназальными кортикостероидами колебалась от 8-ми недель до 24 недель. Ни одно из исследований не показало об оптимальной продолжительности лечения. Эффект следует ожидать через 2 недели от начала лечения.
Рекомендуют начальную дозу мометазона фуроат 50-100 мкг / день до достижения эффекта (например, 4 недели). А потом можно уменьшить дозу до поддерживающей (25-50 мкг / день в течение 2 недель в месяц, то есть введение дозы раз в 2 дня), что обеспечивает длительный бессимптомный период.
Как можно распределить детей с болезнями аденоидов за показаниями для лечения?
Всех детей, которые имеют распространенные заболевание аденоидов (гипертрофия или аденоидит), по тактике лечения можно разделить на три группы. Такое разделение может не зависеть от степени гипертрофии.
- Группа А. Дети с минимальными проявлениями заболевания аденоидов, которые не нуждаются ни хирургического, ни медикаментозного лечения. Таких детей следует наблюдать, рекомендовать только общеукрепляющие мероприятия (закаливание, санаторно-курортное лечение).
- Группа В. Дети, у которых нет показаний для хирургического лечения. Таким детям необходимо медикаментозное лечение (прежде всего длительное лечение ЭКС; наиболее изученным ЭКС является мометазона фуроат). А также рекомендовать общеукрепляющие мероприятия и наблюдения.
- Группа С. Дети, у которых есть показания для хирургического лечения. Родителям следует объяснить необходимость операции и выполнить ее. При отказе родителей от операции надо принять в них письменное информированное отказ, а потом можно назначить медикаментозное лечение. И продолжить тщательное наблюдение за ребенком.
Дети из каждой группы могут переходить в соседнюю. Например, при отказе родителей от операции у ребенка из группы С после консервативного лечения показания для операции проходят и она переходит в группу В.
Такая группировка детей с заболеваниями аденоидов поможет врачу правильно выбрать тактику лечения.
источник
По практике приёмов у отоларинголога родителей, которые привели своих малышей по поводу явных болезненных, аденоидных признаков в детской носоглотке, самым удобным форматом является коммуникативный способ собеседования – «вопрос-ответ». Давайте и мы, в рассмотрении темы – увеличенные аденоиды у ребёнка, проведём виртуальную консультацию.
В части, «Задавайте вопросы», войдут популярные запросы интернет поиска, на которые в каждом разделе будет дан ответ. О чём чаще всего спрашивают родители международную информационно- социальную сеть, в акценте «увеличенные аденоиды у ребёнка»?
Первичные признаки аденоидного разращения – увеличенные аденоиды распознать довольно трудно. Особенно, если родители хотят увидеть самостоятельно, в домашних условиях. Внешне, как будто бы всё в норме.
- жидкие светлые сопливые потоки (ринорея) становятся ежедневной проблемой;
- через какое время появляется стойкая картина насморка (ринит-рефлюкс), с заложенностью носа, с затруднённым дыханием через носовые каналы;
- появляется подозрительно повышенная температура, которая варьируется (утром ниже, к вечеру выше);
- наблюдается изменение в общем состоянии детей (пато соматика) – вялость, потеря аппетита, расстройства кишечника (тошнота, понос, вздутие живота с отхождение зловонного запаха);
- ребёнок жалуется на головные боли, «сжимание» в висках, ощущение тяжести в затылке.
Кто же мог подумать, что таким образом детский организм, (с проявлением выше описанных симптомов приведённых в списке), заявляет о болезненном увеличении аденоидов?
Сигнализирует и кишечными расстройствами, и ринитной симптоматикой, и температурными повышениями, головными болями, о том, что в аденоидах происходит аденоидное разращение. Начинается одно из самых длительных и трудно излечиваемых детских ЛОР болезней – аденоидная вегетация, трансформирующая носоглоточные лимфатические железы в тяжёлые формы аденоидитов, лимфаденитов, сиалоденитов.
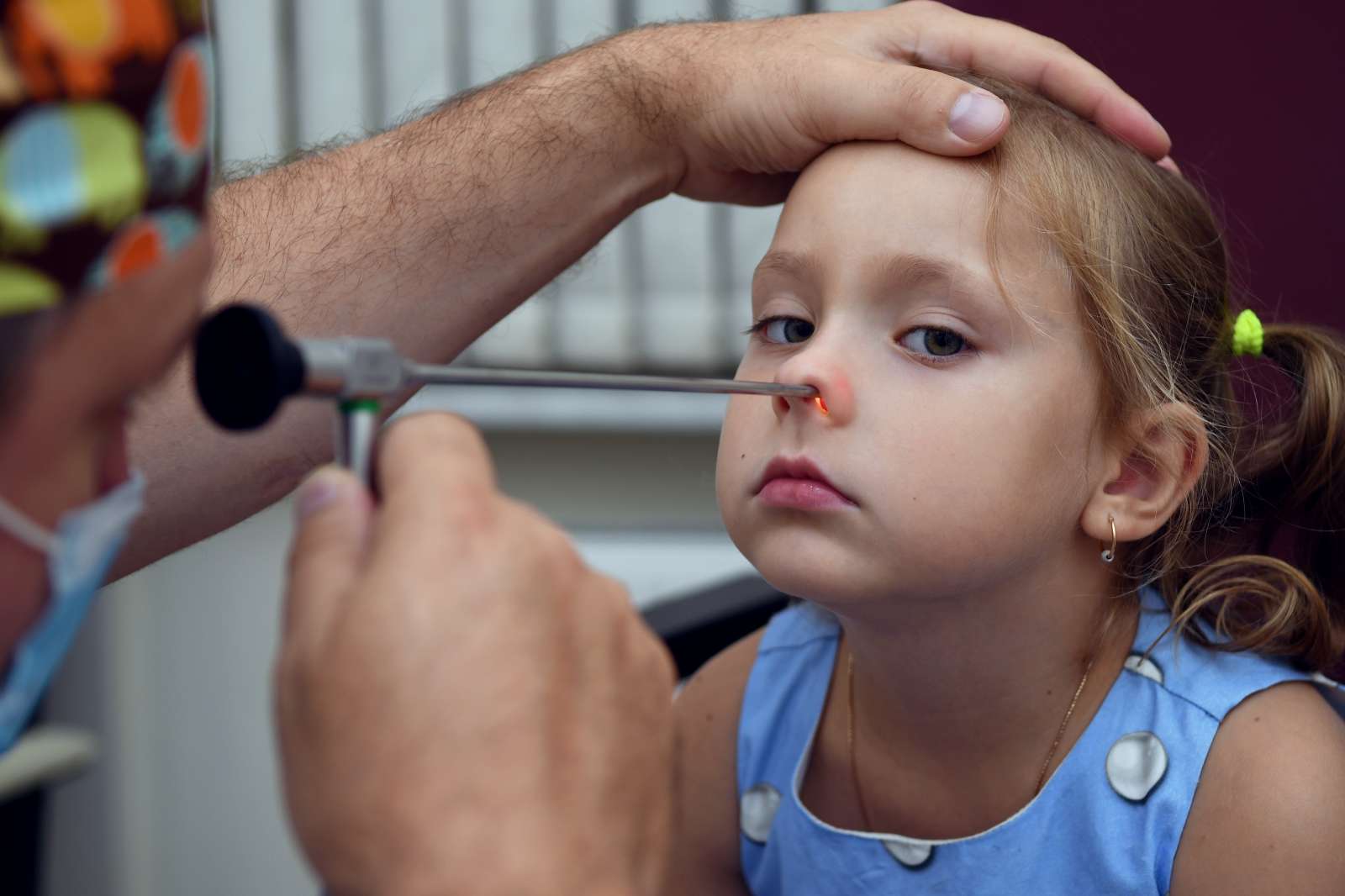
Одним словом, ответ на вопрос – как понять, воочию удостовериться, что у ребёнка увеличенные аденоиды, поможет только врач ЛОР с помощью ларингитных зеркал. Раздвигая ноздри ребёнка и высвечивая носовую висцеральную паренхиму носа светом тонкого луча ручного эндоскопа-фонарика. Либо при помощи полного эндоскопического обследования.
Иногда, подобная симптоматика уменьшается, если мама и папа начинают давать детям проверенные противовирусные детские медикаментозные препараты – «Аспирин Упса, с витамином С», назальные капли «Пиносол», «Стоп нос», «Нок спрей». Против неприятностей с пищеварительным трактом борются с применением – «Фталазола», порошкообразными средствами «Смекта», «Атоксил».
В принципе, это правильные предупредительные меры. Приемлемые при начальных фазах, незначительной степени аденоидопатогенеза, в ракурсе – как лечить увеличенные аденоиды у ребёнка. Ничего опасного в этих медикаментах нет. Тем более, если такие спасательные процедуры были согласованы с районным педиатром, отоларингологом.
Эффективное, позитивное воздействие на увеличенные аденоиды оказывают интенсивные (утром и вечером, по полчаса) целебные промывания, прополаскивания растительными противовирусными растворами носовых каналов у детей. Такими популярными, как:
- Водные настойки (без спирта) сложно-комплексного состава, в который входят в равных частях – засушенные соцветия лекарственной луговой ромашки, цветков липы, белой акации, календулы. Добавьте в отвар несколько чайных ложек жидкого мёда, сока алоэ, чеснока.
- Из аптечной упаковки «Хвоща полевого» возьмите половину сухой смеси, соедините с просушенными листиками ранней, молодой крапивы, выжмите половину лимона, и прибавьте десертную ложку прополиса. Такой сбор нужно сразу закладывать в литровую чистую стеклянную банку. Залейте приготовленный сбор минеральной водой «Боржоми», перемешайте, и быстро закройте (чтобы газированные пузырьки минеральной воды не испарились). Банку обмотайте махровым полотенцем и поставьте настаиваться в тёплое место. На следующий день процедите всю жидкость из банки и слейте в пол литровую баночку.
Про стерилизуйте на паровой бане готовый раствор. Используйте, как концентрированную добавку в ежедневные носовые полоскания.
Самостоятельно что-то делать с увеличенными аденоидами у своего ребёнка ничего не надо. Во-первых, вы их не увидите, не обнаружите без специального ларингитного инструментария. Учитывая, что не являетесь знатоком висцеральной медицины, не знаете анатомические особенности строения носоглотки. Рассматривание картинок в интернете, с графическими изображениями увеличенных аденоидов, это не практика, не фундаментальные знания.
Второе, и главное, ответ на вопрос – «У ребёнка увеличены аденоиды, что делать?»нужно решать в кабинете детского отоларинголога. После первичного осмотра вашего больного малыша, непосредственно, специалистом ЛОР. После проведенных лабораторных анализов, инструментальных обследований, станет ясно как, чем, каким методом и технологией лечить малютку от увеличенных аденоидов.
Только профессиональные методы лечения, с утвержденным лечебно-медикаментозным планом, схемой физиотерапевтических процедур, это – единственный верный вариант вылечить увеличенные аденоидные носовые железы.
Да, конечно, ребёнок будет храпеть, если у него диагностированы увеличенные носоглоточные миндалины (аденоиды, гланды). Происходит, подобный этиопатогенез по следующим причинам:
- Нёбный слизистый эпидермис приобретает болезнетворный вид пастозности (рыхлость). Мягкие складки мышечных тканей также подверглись болезнетворному воздействию аденовирусной интоксикации, стали гидролизными, с явлениями асцита (набухание от чрезмерно скопившейся лейкоцитарной межклеточной жидкости).
- Известно, что во сне тело, скелетно-мышечная конструкции релаксируются (расслабляются). В положении лёжа, у детей как бы «опускается» мягкое нёбо, расслабляются шейно-лицевые, горловые мышцы. Если эпидермис этих органических секторов здоров, воздушный поток (при дыхании) проходит без задержек, не «цепляется» за минимально опустившиеся слизистые складки. Потому, как эти складочки, слизистая поверхность не настолько сильно расслаблены, и они не поражены болезненным видоизменением.
- В противном случае, к примеру, при увеличенных аденоидах, с явной пастозно-гиперимированной висцеральной панорамой в носоглотке, дыхание будет сопровождаться звуковыми проявлениями (храпом).
В анамнезе (описание хода течения детской болезни), в детской регистрационной карточке появляется запись наблюдающего врача ЛОР – «Увеличены аденоиды. По словам родителей, предпочитает дышать открытым ртоми ночью ребёнок храпит,что подтверждает развивающийся аденоидопатогенез».
Носовые железы, это первичный защитный заслон, преграда, барьер иммунной системы детского организма. В здоровом гомеостазе, биологическом состоянии эти носогорловые миндалины (гланды и аденоиды), согласно каждому возрасту, имеют свои нормальные параметры, клинические показания. Аденоиды практически не заметны, не видимы (мамами и папами) и не ощущаемы (самими детьми). Здоровые гланды в горле, – маленькие розовые бугорки у зева в гортань.
Если эти органы подвергаются аденовирусной интоксикации, они сразу же увеличиваются в размерах. Такой признак, относится к первичной симптоматике начавшейся аденоидоплазии. Вот и ответ, на последний вопрос виртуальной, обстоятельной консультации – «Почему у ребёнка аденоиды увеличены?».Доброго здоровья вам, и вашим детям. Будут вопросы – обращайтесь.
источник
Аденоиды, или аденоидные вегетации, представляют собой разращение ткани носоглоточной миндалины. Она расположена глубоко в носоглотке. В отличие от небных миндалин разглядеть ее без специального инструмента ЛОР-врача не представляется возможным. У человека она хорошо развита в детстве. По мере взросления детского организма миндалина становится меньше, поэтому у взрослых аденоиды встречаются крайне редко.
Носоглоточная миндалина, как и остальные миндалины, — это часть иммунной системы человека. Их основная функция — защитная. Именно миндалины первыми встают на пути бактерий и вирусов, проникающих в организм, и уничтожают их. Аденоиды располагаются непосредственно у дыхательных путей, чтобы быстро реагировать на присутствие патогенных микроорганизмов. Во время проникновения инфекции глоточная миндалина начинает усиленно вырабатывать иммунные клетки для борьбы с внешним врагом, увеличиваясь в размерах. Для детского возраста это норма. Когда воспалительный процесс «сходит на нет», носоглоточная миндалина возвращается к исходному размеру.
Если ребенок часто болеет, аденоиды постоянно находятся в воспаленном состоянии. Миндалина не успевает уменьшаться, что приводит к еще большему разрастанию аденоидных вегетаций. Ситуация доходит до того, что они полностью перекрывают носоглотку, полноценное дыхание носом становится невозможным.
К разращению аденоидных вегетаций могут привести:
- наследственность;
- постоянные простудные заболевания;
- «детские» заболевания, поражающие носовую полость и глотку: скарлатина, корь, краснуха;
- слабый иммунитет;
- несоблюдения норм проветривания, влажности в помещении, пыль;
- аллергические проявления;
- неблагоприятная экология (выхлопы, выбросы).
Постоянно атакуемый вирусами организм малыша в сочетании с неразвитым иммунитетом приводит к гипертрофии носоглоточной миндалины, вследствие чего происходит комплексное нарушение процесса носового дыхания, слизь в носу застаивается. К этой слизи «прилипают» патогенные микроорганизмы, проникающие извне, и аденоидные вегетации сами превращаются в очаг сосредоточения инфекции. Отсюда бактерии и вирусы могут распространиться в другие органы.
Аденоиды I степени: начальная стадия, характеризующаяся небольшим размером вегетаций. На этой стадии перекрывается верхняя часть сошника (задний отдел носовой перегородки). Ребенку некомфортно только ночью, когда во время сна дыхание становится затрудненным.
У детей с аденоидами II степени вегетации закрывают больше половины сошника. Они среднего размера. Отличительные черты этой стадии: ребенок ночью постоянно храпит, а днем дышит с открытым ртом.
На III стадии разрастания достигают своего максимального размера: они занимают большую часть промежутка между языком и нёбом. Дышать через нос становится невозможным. Дети с воспаленными аденоидами III степени дышат исключительно только ртом.
- затрудненное или невозможное дыхание через нос;
- ребенок дышит ртом;
- аденоиды у маленьких детей (грудничков) вызывают проблемы с процессом сосания (малыш не доедает, капризничает и плохо набирает вес);
- анемия;
- проблемы с обонянием и глотанием;
- ощущение присутствия инородного тела в горле;
- ребенок разговаривает тихо;
- гнусавость в голосе;
- храп во время сна, расстройство сна;
- повторяющиеся отиты, хронический насморк;
- проблемы со слухом;
- жалобы на головные боли по утрам;
- избыточный вес, чрезмерная активность, снижение успеваемости в школе.
Ребенка с хроническим заболеванием (помимо классических симптомов) отличают немного выпученные глаза, выступающая вперед челюсть, неправильный прикус (верхние резцы выступают вперед), полуоткрытый рот и искривленная перегородка носа. Чаще обращайте внимание на то, как выглядит ребенок.
Если вы заметили у ребенка несколько из выше перечисленных признаков — это повод обратиться к оториноларингологу, чтобы диагностировать проблему и выбрать эффективный метод лечения с комплексным подходом к решению проблемы.
Не стоит путать аденоидные вегетации с аденоидитом. Аденоиды — это разрастание носоглоточной миндалины, мешающее нормальному дыханию. Аденоидит — это воспаление в самой миндалине, по признакам схожее с симптомами простуды. Это две разные проблемы, соответственно и подходы к терапии тоже разные. Вылечить аденоиды (гипертрофию миндалины), то есть удалить лишнюю ткань в носоглотке, без хирургического вмешательства нельзя. Аденоидит же наоборот лечится консервативными способами: снимается отечность, воспаление исчезает, пропадают симптомы.
Аденоидит сопровождается следующими симптомами:
- повышение температуры тела;
- постоянно заложен нос, применяемые сосудосуживающие капли не эффективны;
- гнусавый голос;
- дыхание через рот;
- боль в горле;
- нарушение аппетита;
- кашель.
Разращение аденоидных вегетаций может привести к проблемам со слухом вплоть до его потери. Слуховой аппарат человека имеет несколько отделов. В среднем отделе есть слуховая труба, она же евстахиева, отвечающая за регуляцию давления внешнего (атмосферного) с давлением в носоглотке. Глоточная миндалина, увеличиваясь в размерах, перекрывает устье евстахиевой трубы, воздух не может беспрепятственно циркулировать между носовой полостью и ухом. В итоге барабанная перепонка становится менее подвижной, а это отрицательно сказывается на способности слышать. В тяжелых случаях подобные осложнения не поддаются лечению.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Когда нормальная циркуляция воздуха невозможна, в ухе развивается инфекция и возникают воспаления (отиты).
Постоянное дыхание ртом приводит, как упоминалось ранее, к деформации лицевого скелета, а также снижению насыщаемости мозга кислородом: ребенок быстро утомляется и не выдерживает школьной нагрузки, работоспособность резко снижается.
Постоянное сосредоточение инфекции в носоглоточной миндалине приводит к общей интоксикации организма и распространению вирусов на другие органы. Малыш подвергается частым бронхитам, ларингитам и фарингитам.
К неприятным последствиям также можно отнести проблемы с ЖКТ, недержание мочи по ночам, кашель.
Диагностика проводится в условиях ЛОР-кабинета под руководством врача-оториноларинголога. Доктор проводит общий осмотр пациента и опрашивает родителей на предмет жалоб и появления ярко выраженных симптомов.
Дополнительно применяют следующие виды обследования с помощью:
- фарингоскопия — осмотр ротоглотки;
- риноскопия — осмотр носовой полости;
- рентген;
- эндоскопия носоглотки — самый информативный метод, предоставляющий полную картину (результаты исследования можно записать на цифровой носитель).
Существует два способа лечения детей — хирургический и консервативный. Способы лечения назначаются только ЛОР-врачом, исходя из стадии разрастания вегетаций и состояния ребенка.
Лечить аденоиды консервативным методом значит применять лекарственные средства в комплексе с физиопроцедурами. Комплексный подход — залог эффективности лечения аденоидов. Врач назначает сосудосуживающие капли и противомикробные препараты.
Рекомендуется промывать нос с помощью раствора фурацилина, протаргола, риносепта и других лекарственных препаратов. Не возбраняется лечить аденоиды у детей народными средствами: для промывания отлично подойдут отвары ромашки, коры дуба, зверобоя, череды, хвоща и тд.)
Чтобы закрепить эффект от лечения, рекомендовано проводить физиотерапевтические процедуры: УФО, УВЧ, электрофорез и др.
Параллельно стоит принимать антигистаминные средства и витаминные комплексы. Детям с разросшимися аденоидными вегетациями рекомендуется посещать наши черноморские курорты.
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, — эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
К профилактическим методам по предупреждению появления аденоидов можно отнести:
- закаливание;
- укрепление иммунитета;
- прием витаминов;
- правильное питание;
- своевременное лечение инфекционных и простудных заболеваний;
- гигиена носа;
- своевременное обращение к врачу при первых симптомах заболевания.
источник
Аденоиды – достаточно распространенное заболевание, встречающееся с одинаковой частотой, как у девочек, так и у мальчиков в возрасте от 3 до 10 лет (здесь возможны небольшие отклонения от возрастной нормы). Как правило, родителям таких детей приходиться часто «сидеть на больничных», что обычно и становится причиной для обращения к врачам для более детального обследования. Так и обнаруживается аденоидит, ведь поставить диагноз может исключительно отоларинголог – на осмотре других специалистов (в т.ч. и педиатра) проблему не видно.
Аденоиды – это расположенная в носоглотке глоточная миндалина. На нее возложена важная функция – она защищает организм от инфекций. В период борьбы ее ткани разрастаются, а после выздоровления в норме возвращаются к прежним размерам. Однако вследствие частых и затяжных болезней носоглоточная миндалина становится патологически большой, и в этом случае ставится диагноз «гипертрофия аденоидов». Если же к тому же имеет место воспаление, то диагноз уже звучит как «аденоидит».
Аденоиды – проблема, которая редко встречается у взрослых. А вот дети страдают от заболевания достаточно часто. Все дело в несовершенстве иммунной системы юных организмов, которая в период проникновения инфекции работает с повышенной нагрузкой.
Следующие причины возникновения аденоидов у детей являются наиболее частыми:
- Генетическое «наследство» – предрасположенность к аденоидам передается генетически и обуславливается в этом случае патологиями в устройстве эндокринной и лимфатической систем (вот почему у страдающих аденоидитами детей часто выявляются такие сопутствующие проблемы, как снижение функции щитовидной железы, лишний вес, вялость, апатия и т.д.).
- Проблемная беременность, трудные роды – вирусные заболевания, перенесенные будущей мамой в первом триместре, прием ею в этот период токсичных медикаментов и антибиотиков, гипоксия плода, асфиксия малыша и травмы во время родов – все это, по-мнению врачей, повышает шансы на то, что ребенка впоследствии постигнет диагноз «аденоиды».
- Особенности раннего возраста – особенности вскармливания малыша, нарушения диеты, злоупотребление сладким и консервантами, заболевания малыша – в раннем возрасте все это так же влияет на увеличение риска аденоидита в дальнейшем.
Кроме того, шансы на возникновение заболевания повышает неблагоприятная экологическая обстановка, аллергия в анамнезе ребенка и членов его семьи, слабость иммунитета, и, как следствие, частые вирусные и простудные заболевания.
Для того чтобы вовремя обратиться к врачу, когда еще возможно лечение консервативным путем без травмирующей детскую психику операции, необходимо иметь четкое понятие о симптомах аденоидов. Они могут быть следующими:
- Затрудненное дыхание – самый первый и верный признак, когда ребенок постоянно или очень часто дышит ртом;
- Насморк, который беспокоит ребенка постоянно, причем выделения отличаются серозным характером;
- Сон сопровождается храпом и сопением, возможно удушье или приступы апноэ;
- Частые риниты и кашель (по причине стекания отделяемого по задней стенке);
- Проблемы со слуховым аппаратом – частые отиты, ухудшение слуховой функции (так как разрастающаяся ткань перекрывает отверстия слуховых труб);
- Изменения голоса – он становится хриплым и гнусавым;
- Частые воспалительные заболевания органов дыхательной системы, пазух носа – синуситы, пневмонии, бронхиты, ангины;
- Гипоксия, возникающая вследствие кислородного голодания из-за постоянно затрудненного дыхания, причем в первую очередь страдает головной мозг (вот почему у школьников аденоиды даже бывают причиной снижения успеваемости);
- Патологии в развитии лицевого скелета – из-за постоянно приоткрытого рта формируется специфическое «аденоидное» лицо: безразличное выражение лица, неправильный прикус, удлинение и сужение нижней челюсти;
- Деформация грудной клетки – длительное течение болезни приводит к уплощению или даже впалости грудной клетки из-за малой глубины вдоха;
- Анемия – возникает в отдельных случаях;
- Сигналы со стороны ЖКТ – снижение аппетита, диарея или запоры.
Все вышеперечисленные состояния являются признаками именно гипертрофированных аденоидов. Если они по каким-то причинам воспаляются, то возникает уже аденоидит, и его симптомы могут быть следующими:
- повышение температуры;
- слабость;
- увеличение лимфоузлов.
На сегодняшний момент помимо стандартного осмотра лор-врача существуют и другие методы распознавания аденоидов:
- Эндоскопия – самый безопасный и эффективный метод, позволяющий видеть состояние носоглотки на экране компьютера (условием является отсутствие воспалительных процессов в организме обследуемого, в противном случае картинка окажется недостоверной).
- Рентгенография – позволяет сделать точные выводы о величине аденоидов, но имеет и недостатки: лучевая нагрузка на организм маленького пациента и малая информативность при наличии воспаления в носоглотке.
Раньше применялся и так называемый пальцевой исследовательский метод, однако сегодня этот весьма болезненный осмотр не практикуется.
Наши врачи выделяют три степени заболевания в зависимости от величины разрастания миндалины. В некоторых других странах существует и 4 степень аденоидов, характеризующаяся полным перекрытием носовых ходов соединительной тканью. Стадию заболевания ЛОР определяет во время осмотра. Но наиболее точные результаты дает рентгенография.
- 1 степень аденоидов – на этой стадии развития заболевания ткань перекрывает около 1\3 задней части носовых ходов. Ребенок при этом, как правило, не испытывает особых проблем с дыханием днем. Ночью же, когда аденоиды из-за приливания к ним крови немного отекают, пациент может дышать ртом, сопеть или храпеть. Однако на этой стадии речь об удалении еще не ведется. Сейчас максимально велики шансы справиться с проблемой консервативным путем.
- 1-2 степень аденоидов – такой диагноз ставится, когда лимфоидная ткань перекрывает более 1\3, но менее половины задней части носовых ходов.
- 2 степень аденоидов – аденоиды при этом закрывают уже более 60% просвета носоглотки. Ребенок теперь не может нормально дышать днем – его рот постоянно приоткрыт. Начинаются проблемы с речью – она становится неразборчивой, появляется гнусавость. Тем не менее, 2 степень еще не считается показанием к оперативному вмешательству.
- 3 степень аденоидов – на этой стадии просвет носоглотки практически полностью перекрыт разросшейся соединительной тканью. Ребенок испытывает настоящие мучения, он не может дышать через нос уже ни днем, ни ночью.
Аденоиды – заболевание, которое обязательно должно контролироваться врачом. Ведь приняв гипертрофированные размеры, лимфоидная ткань, первоначальным назначением которой является защита организма от инфекции, способна стать причиной серьезных осложнений:
- Проблемы со слухом – разросшаяся ткань частично перекрывает слуховой проход.
- Аллергии – аденоиды являются идеальной средой для размножения бактерий и вирусов, что, в свою очередь, создает благоприятный фон для аллергии.
- Падение работоспособности, ухудшение памяти – все это происходит по причине кислородного голодания мозга.
- Неправильное развитие речи – это осложнение влечет за собой патологическое развитие вследствие постоянно приоткрытого рта лицевого скелета, что мешает нормальному формированию речевого аппарата.
- Частые отиты – аденоиды перекрывают отверстия слуховых труб, что способствует развитию воспалительного процесса, усугубляемого, к тому же, затрудненным оттоком воспалительного секрета.
- Постоянные простуды и воспалительные болезни дыхательных путей – отток слизи при аденоидах затруднен, происходит ее застой, и, как следствие, развитие инфекции, которая имеет свойство опускаться вниз.
- Ночное недержание мочи.
Ребенок с диагнозом «аденоиды» плохо спит. Он просыпается по ночам от удушья или страха задохнуться. Такие пациенты чаще своих сверстников бывают не в настроении. Они беспокойны, тревожны и апатичны. Поэтому при появлении первых же подозрений на аденоиды ни в коем случае нельзя откладывать визит к отоларингологу.
Существует два вида лечения заболевания – хирургическое и консервативное. Когда это только возможно, врачи стремятся избегать оперативного вмешательства. Но в некоторых случаях без него не обойтись.
Приоритетным методом на сегодняшний день является все же консервативное лечение, которое может включать следующие меры в комплексе или по отдельности:
- Лекарственная терапия – использование медикаментозных препаратов, перед применением которых нос необходимо подготовить: тщательно промыть его, очистив от слизи.
- Лазер – является достаточно эффективным методом борьбы с заболеванием, повышающим местный иммунитет и снижающим отек и воспаление лимфоидной ткани.
- Физиотерапия – электрофорез, УВЧ, УФО.
- Гомеопатия – самый безопасный из известных методов, хорошо сочетающийся с традиционным лечением (правда, эффективность метода очень индивидуальна – кому-то помогает хорошо, кому-то слабо).
- Климатотерапия – лечение в специализированных санаториях не только сдерживает разрастание лимфоидной ткани, но и оказывает положительное действие на детский организм в целом.
- Дыхательная гимнастика, а так же специальный массаж лица и воротниковой зоны.
Однако, к сожалению, не всегда удается справиться с проблемой консервативно. Показания к проведению операции можно выделить следующие:
- Серьезное нарушение носового дыхания, когда ребенок всегда дышит через нос, а ночью у него периодически возникает апноэ (все это характерно для 3 степени аденоидов и весьма опасно, ведь от недостатка кислорода страдают все органы);
- Развитие эсскудативного отита, влекущего за собой снижение слуховой функции;
- Челюстно-лицевые патологии, вызванные разрастанием аденоидов;
- Перерождение ткани в злокачественное образование;
- Более чем 4-разовое повторение аденоидита в год при проведении консервативной терапии.
Однако существует и ряд противопоказаний к проведению операции по удалению аденоидов. К их числу относятся:
- Серьезные заболевания сердечно-сосудистой системы;
- Заболевания крови;
- Все инфекционные заболевания (например, если ребенок болел гриппом, то операция может быть проведена не ранее чем через 2 месяца после выздоровления);
- Бронхиальная астма;
- Сильные аллергические реакции.
Итак, операция по удалению аденоидов (аденоэктомия) проводится только при условии полного здоровья ребенка, после устранения малейших признаков воспаления. При этом обязательно применяется анестезия – местная или общая. Стоит понимать, что операция – это своеобразный подрыв иммунной системы маленького пациента. Поэтому долгое время после вмешательства его нужно оберегать от воспалительных заболеваний. Постоперационный период обязательно сопровождается медикаментозной терапией – в противном случае существует риск повторного разрастания ткани.
Многие родители, даже при наличии прямых показаний к аденоэктомии, не соглашаются на операцию. Свое решение они мотивируют тем, что удаление аденоидов безвозвратно подорвет иммунитет их ребенка. Но это не совсем так. Да, первое время после вмешательства защитные силы будут значительно ослаблены. Но уже спустя 2-3 месяца все придет в норму – функции удаленных аденоидов возьмут на себя другие миндалины.
Жизнь ребенка с аденоидами имеет свои особенности. Ему необходимо периодически посещать лор-врача, чаще, чем другим детям совершать туалет носа, избегать простудных и воспалительных заболеваний, уделять особое внимание укреплению иммунитета. Хорошей новостью является то, что, скорее всего, к 13-14 годам проблема исчезнет. С возрастом происходит постепенная замена лимфоидной ткани на соединительную, и носовое дыхание восстанавливается. Но это не значит, что все можно пустить на самотек, ведь если не лечить и не контролировать аденоиды, то не заставят себя ждать серьезные и часто необратимые осложнения.
источник
Аденоиды (аденоидные вегетации) — гипертрофия глоточной миндалины, которая возникает при определенных обстоятельствах. Наблюдают чаще у детей в возрасте 2-10 лет.
Глоточная миндалина как часть лимфоидного глоточного кольца Вальдейера-Пирогова, обладая всеми свойствами иммунокомпетентных органов, выполняет важную защитную и иммунологическую функцию при адаптации организма к факторам внешней среды.

Аденоиды диагностируют более чем у 90% детей раннего и дошкольного возраста. При отсутствии соответствующего лечения аденоидита как ответной реакции на любой воспалительный процесс верхних дыхательных путей они сравнительно быстро увеличиваются в размере, приводя к резкому нарушению носового дыхания и развитию сопутствующих заболеваний ЛОР-органов, а также других органов и систем организма.
Хроническим аденоидитом, сопровождающимся гипертрофией глоточной миндалины, болеют в основном дети от 3 до 10 лет (70-75%), остальные заболевания приходятся на более старшие возрасты. Гипертрофия глоточной миндалины может встречаться в зрелом, пожилом и даже старческом возрасте, но на эти возрастные категории приходятся в среднем не более 1% случаев.

У детей раннего возраста гипертрофию аденоидной ткани до определенного возраста можно отнести к физиологическому явлению, отражающему формирование защитной системы на пути проникновения со струёй воздуха микроорганизмов в верхние дыхательные пути.
Будучи частью единой барьерной структуры, аденоидная ткань сначала реагирует на инфекционное воздействие мобилизацией компенсаторных возможностей. Со временем нарушается процесс физиологической регенерации лимфоидной ткани, и постепенно начинает увеличиваться число атрофирующихся реактивных, а затем и регенерирующих фолликулов.
Причины аденоидов разнообразны, но чаще в их основе лежит инфекция, внедряющаяся извне (например, с молоком матери, зараженным стафилококком) в паренхиму миндалины и вызывающая ней защитную гипертрофию. Часто быстрый рост аденоидов провоцируют детские инфекции (корь, скарлатина, коклюш, дифтерия, краснуха и др.). В 2-3% случаев аденоидные вегетации могут быть инфицированы МБТ у детей с туберкулезом различной локализации. Определенную роль в возникновении аденоидов может играть сифилитическая инфекция. Так, А.Марфан из 57 грудных детей с клинически установленным диагнозом «аденоидные вегетации» у 28 обнаружил наличие врожденного сифилиса, а у 11 детей наличие этого заболевания было определено как весьма вероятное. Однако чаще всего гипертрофия глоточной миндалины и развивающийся хронический аденоидит возникают при лимфатическом диатезе, который характеризуется системным морфологическим и функциональным изменениями лимфатических органов, проявляющимися абсолютным и относительным лимфоцитозом в крови, увеличением лимфатических узлов и лимфоидных образований носоглотки. Последнее обстоятельство благоприятствует развитию в глоточной миндалине инфекции и дальнейшей ее гипертрофии. Нередко при лимфатическом диатезе обнаруживают увеличение вилочковой железы. Как отмечает Ю.Е.Вельтищев (1989), дети, страдающие лимфатическим диатезом, отличаются большой массой тела, но пастозны, с пониженной сопротивляемостью организма к инфекциям. Они бледны, с нежной легко ранимой кожей, с шейной микрополиадеиией, гипертрофированными лимфоидными образованиями глотки, более и чаще всего глоточных миндалинах. У них часто возникают острые респираторные заболевания, ангины, отиты, трахеобронхиты, пневмонии, легко развивается стридор. Часто аденоиды у таких детей сочетаются с малокровием и нарушениями функции щитовидной железы. Известны случаи внезапной смерти детей с лимфатическим диатезом, что связывают с характерными для этого вида диатеза недостаточностью симпатико-адреналовой системы, гипофункцией коры надпочечников. При этом у ближайших родственников обнаруживаются аденоиды, хронический тонзиллит и другие признаки гиперплазии и недостаточности лимфатической системы.

Предрасполагающими факторами для гипертрофии аденоидной ткани могут быть возрастная несовершенность иммунологических процессов, воспалительные заболевания глотки, различные детские инфекционные заболевания и повышенная аллергизация детского организма в связи с частыми острыми респираторно-вирусными заболеваниями, эндокринные нарушения, гиповитаминозы, аномалии конституции, грибковая инвазия, неблагоприятные социальные и бытовые условия, радиационное и другие виды воздействия, снижающие реактивность организма. Увеличение аденоидов — одно из проявлений адаптации организма к изменившимся условиям в ответ на значительное функциональное напряжение в результате частых воспалительных процессов. Одной из причин возникновения гипертрофии глоточной миндалины считают нарушения в системе цитокинов, служащих регуляторами иммунитета, в частности воспалительного процесса наряду с гипофункцией кортикального слоя надпочечников.

При носовом дыхании первым солитарным лимфоаденоидным образованием, находящимся на пути вдыхаемого воздуха, содержащего антигенообразующие элементы и ряд атмосферных вредностей, является глоточная миндалина (Б.С.Преображенский и А.Х Миньковский считали более правильным называть это лимфоаденоидное образование «носоглоточной миндалиной») или аденоидные вегетации (глоточная миндалина, или 3-я миндалина). Нормальная глоточная миндалина имеет толщину 5-7 мм, ширину 20 мм и длину 25 мм. Впервые у человека in vivo 3-я миндалина была обнаружена Я. Чермаком (Szermak I.) в 1860 г., а клиническую картину хронического гипертрофического аденоидита описали Г.Лушка в 1869 г. и Mayer в 1870 г. Именно Майер назвал патологически гипертрофированную глоточную миндалину «аденоидными вегетациями».
Макроскопически она представляется в виде расположенных по ее длине валиков, между которыми существуют борозды. Борозды заканчиваются кзади, сходясь в одной точке, образуя своеобразную сумку, которая, по представлениям Г.Лушки, является рудиментом некогда существовавшего гипофизарного канала. Глоточная миндалина хорошо развита только в детском возрасте. При рождении глоточная миндалина по внешнему виду может представлять собой различные аспекты. Так, Л.Тестут различал три типа глоточных миндалин у новорожденных — веерообразную с мелкими лимфоидными валиками, тип крупных лимфоидных валиков (circum-valata) и тип с добавочными гранулами, расположенными на поверхности лимфоидных валиков.
Аденоидные вегетации в детском возрасте представляются мягкими и эластичными, однако со временем они становятся более плотными по причине того, что часть лимфоидной ткани замещается соединительной тканью, с чего и начинается процесс их инволюции. Глоточная миндалина богато васкуляризирована, находящиеся в них слизистые железы выделяют большое количество слизи, содержащей лейкоциты, лимфоциты и макрофаги. С 12-летнего возраста глоточная миндалина начинает прогрессивно уменьшаться, и к 16-20 годам обычно сохраняются лишь небольшие остатки аденоидной ткани, а у взрослых нередко наступает их полная атрофия. При возникновении патологических изменений в глоточной миндалине она увеличивается вследствие гиперплазии, т. е. истинной гипертрофии лимфоаденоидных образований. Поэтому при гипертрофии глоточной миндалины она сохраняет то же морфологическое строение, что и нормальная миндалина, однако с определенными особенностями, свойственными хроническому воспалению.
Морфологически глоточная миндалина представляется в виде бледно-розового образования, располагающегося на широком основании в области купола носоглотки. При гиперплазии она может достигать кпереди хоан и сошника, кзади — глоточного бугорка, латерально — глоточных карманов и носоглоточных отверстий слухововй трубы. Обычно размеры гипертрофированной глоточной миндалины подразделяют по степеням, определяемым визуально при задней риноскопии:
- I степень гипертрофии (малый размер) — лимфоаденоидная ткань прикрывает верхнюю треть сошника;
- II степень (средний размер) — лимфоаденоидиая ткань прикрывает верхние 2/3 сошника (уровень заднего конца средней носовой раковины);
- III степень — прикрывает полностью хоаны (уровень задних концов нижних носовых раковин). Кроме основного, солитарного лимфоаденоидного образования, располагающегося в куполе носоглотки, большое клиническое значение имеют боковые образования, возникающие в результате гипертрофии фолликулярного аппарата слизистой оболочки. Они нередко заполняют глоточные карманы и устья слухововй трубы (трубные миндалины).
Поверхность глоточной миндалины покрыта такой же слизистой оболочкой, как и остальные лимфоаденоидные образования. Крипты и вся остальная поверхность носоглотки покрыты многослойным реснитчатым эпителием. При гипертрофии и воспалении слизистой оболочки, покрывающая глоточную миндалину, приобретает ярко-розовый или красный цвет, иногда с синюшным оттенком, может быть покрыта слизисто-гнойными выделениями, обильно стекающими по задней стенке глотки. Отрицательная роль аденоидов обычно не ограничивается нарушением носового дыхания, а заключается еще и в том, что при гипертрофии глоточной миндалины возникает нарушение кровообращения в полости носа и носоглотки, которые могут вызывать застойные явления не только в носу и околоносовых пазухах (как правило), но и в гипофизарно-селлярной области, нарушая тем самым функции одной из важнейших эндокринных желез, тесно связанной с гипоталамусом и другими эндокринными системами организма,- гипофиза. Отсюда — различные соматические и психоэмоциональные нарушения развивающегося детского организма.

Основные симптомы — нарушение носового дыхания и упорный насморк. Аденоиды у большинства детей формируют характерный тип лица (habitas adenoideus): апатичное выражение и бледность кожи, полуоткрытый рот, сглаженность носогубных складок, небольшой экзофтальм, отвисание нижней челюсти. Нарушается формирование лицевых костей: неправильно развивается зубочелюстная система, особенно альвеолярный отросток верхней челюсти с его сужением и клинообразным выстоянием кпереди; выражено сужение и высокое стояние неба (готическое небо — гипсистафилия); неправильно развиты верхние резцы, они значительно выступают вперёд и беспорядочно расположены; рано возникает кариес зубов; высоко стоящее твёрдое небо приводит к искривлению носовой перегородки и узости полости носа.
У детей замедляется рост, формирование речи, они отстают в физическом и психическом развитии. Голос теряет звучность, появляется гнусавость вследствие закупорки носа со стороны хоан («закрытая гнусавость»), снижено обоняние. Увеличенные аденоиды препятствуют нормальному дыханию и глотанию. Нарушены функции носа, развиваются синуситы. Выделения из носа при постоянном насморке вызывают раздражение кожи преддверия носа и носогубной области, а частое проглатывание выделений — нарушения со стороны желудочно-кишечного тракта.
Длительное ротовое поверхностное и частое дыхание служит причиной неправильного развития трудной клетки («куриная грудь»), анемии. Сон беспокойный с открытым ртом, сопровождается храпом. Рассеянность, ослабление памяти и внимания отражаются на успеваемости в школе. Постоянное вдыхание через рот неочищенного холодного воздуха приводит к развитию ангины, хронического тонзиллита, ларинготрахеобронхита, пневмонии, реже к нарушению функции сердечно-сосудистой системы. Застойные изменения слизистой оболочки полости носа с нарушением аэрации околоносовых пазух и оттока секрета из них способствуют их гнойному поражению. Закрытие глоточного устья слуховых труб сопровождается понижением слуха по кокдуктивному типу, развитием рецидивирующих и хронических заболеваний среднего уха.
Одновременно нарушается общее состояние детей. Отмечают раздражительность, плаксивость, апатию. Возникают недомогание, бледность кожных покровов, понижение питания, повышенная утомляемость. Ряд симптомов обусловлен не только нарушением дыхания. В их основе лежит нервно-рефлекторный механизм. Это психоневрологические и рефлекторные расстройства (неврозы), эпилептиформные припадки, бронхиальная астма, ночное недержание мочи (энурез) навязчивый приступообразный кашель, наклонность к спазмам голосовых складок, поражение зрения, хорееподобные движения мышц лица.
Снижается общая иммунная реактивность, а аденоиды также могут стать источником инфекции и аллергизации. Местные и общие нарушения а организме ребёнка зависят от длительности и степени выраженности затруднения носового дыхания.
При аденоидах, заполняющих весь свод носоглотки и препятствующих свободному носовому дыханию, т. е. исключающих резонаторную и фонаторную функции полости носа, отмечается нарушение фонации. Произношение согласных «М» и «Н» затруднено, они звучат как «Б» и «Д». Такое произношение «носовых» гласных получило название закрытой гнусавости, в отличие от открытой гнусавости, возникающей при параличе мягкого неба или его анатомического дефицита (рубцовое обезображивание, расщелина неба и др.).
Воздействие аденоидов на слуховую трубу — обтурация носоглоточного отверстия, гиперплазия трубной миндалины, инфицирование слизистой оболочки слухововй трубы (хронический евстахиит, тубоотит) в подавляющем большинстве случаев приводит к периодической или постоянной тугоухости, что обусловливает отставание в развитии ребенка, его рассеянность, и невнимательность. Дети раннего возраста из-за тугоухости трубного генеза с трудом овладевают речью, которая у них нередко искажается.
Постоянные густые вязкие выделения из носа вызывают раздражение и мацерацию кожи верхней губы, ее отечность и экзематозное поражение кожи преддверия носа.
У «аденоидных» детей постоянное дыхание через рот вызывает различные аномалии развития лицевого скелета. Особенно заметно изменяется форма верхней челюсти. Наблюдается ее сужение и удлинение кпереди, что придает ей клинообразную форму. Альвеолярный отросток и зубы выдаются вперед и за дугу нижней челюсти, из-за чего верхние зубы накрывают вестибулярную поверхность нижних зубов (так называемая верхняя прогнатия), что приводит к нарушению прикуса. Твердое небо, продолжая развиваться, вдается в полость носа в виде глубокого вдавления, напоминающего свод готического собора («готическое» небо). Одновременно отстает в развитии нижняя челюсть (микрогения), что еще больше подчеркивает деформацию лицевого скелета и увеличивает нарушение прикуса.
При не санированных своевременно аденоидах неизбежны осложнения, которые проявляются многочисленными нарушениями соматического и психического развития ребенка, а также многими нарушениями функций органов чувств и внутренних органов. Однако многочисленными клиническими наблюдениями установлено, что не существует никакой корреляции между величиной аденоидов и частотой, разнообразием и выраженностью осложнений. Часто небольшие аденоиды могут спровоцировать существенные осложнения со стороны различных органов и систем. Этот феномен объясняется фактом наличия в паренхиме аденоидных вегетации небольших, но многочисленных абсцедирующих фолликулов, которые, ввиду богатого кровоснабжения и лимфооттока, обсеменяют патогенными микроорганизмами не только близлежащие анатомические образования, но и органы и системы, расположенные далеко за пределами носоглотки.
Гипертрофия аденоидов — обратимый процесс. В период полового созревания они подвергаются обратному развитию, но возникшие осложнения остаются и часто приводят к инвалидиэации.

Различают три степени гипертрофии глоточной миндалины:
- I степень — аденоидная ткань занимает верхнюю треть носоглотки и прикрывает верхнюю треть сошника;
- II степень — аденоидная ткань занимает половину носоглотки и прикрывает половину сошника;
- III степень — аденоидная ткань занимает всю носоглотку, прикрывает сошник полностью, доходит до уровня заднего конца нижней носовой раковины; значительно реже увеличенные аденоиды выступают в просвет ротоглотки.

Среди осложнений наиболее часты хронический, часто обостряющийся аденоидит, острые воспаления небных миндалин, ларинготрахеиты и пневмонии, катары слуховой трубы, тубоотиты, острые гнойные средние отиты. Маленькие дети не умеют откашливать мокроту, попадающую в гортанную часть глотки из носоглотки, поэтому они ее заглатывают. Нередко из-за заглатывания инфицированной слизи у них возникают нарушения функций ЖКТ.
Нередки также и глазные осложнения в виде блефарита, конъюнктивита, язвенного кератита.
Нередко аденоидные разращения приводят к нарушениям развития скелета, носящим рахитоподобный характер: узкая «куриная» грудь, кифоз и сколиоз позвоночника, деформация нижних конечностей и др. Эти изменения связывают с частым нарушением при аденоидах обменных процессов, связанных с гиповитаминозом D.
Гиперплазия глоточной миндалины сопровождается, как правило, хроническим воспалением ее паренхимы, однако скопления патогенных микроорганизмов в ее бороздках значительно усугубляет воспалительный процесс, превращая глоточную миндалину в пропитанную гноем губку. Это вяло текущее воспаление получило название хронического аденоидита; оно значительно усложняет течение аденоидизма у детей и чаще всего приводит к различным гнойным осложнениям.
Воспалительный процесс из носоглотки легко распространяется на глотку, гортань и бронхи, особенно при острых катарах и частых и длительно протекающих воспалительных заболеваний верхних дыхательных путей. Затекание слизисто-гнойного отделяемого в гортань вызывает упорный кашель, особенно в ночное время. Регионарные лимфатические узлы (шейные, подчелюстные и затылочные) нередко значительно увеличены. Периодически возникающие обострения хронического аденоидита сопровождаются повышением температуры тела, скребущей локальной болью в носоглотке, увеличением слизисто-гнойного отделяемого, иррадиацией боли в основание черепа, затылок, глазницы. Глоточная миндалина, и без того гипертрофированная, резко увеличивается, полностью обтурируя хоаны. Общее состояние ребенка в таких случаях значительно ухудшается. Ребенок становится вялым, раздражительным, нередко плачет из-за болей в носоглотке, утрачивает аппетит, часто во время приема пищи у него возникает рвота.
Другим осложнением, связанным с гнездящейся в аденоидах инфекцией, является острый аденоидит, представляющий собой ретроназальную или носоглоточную ангину. В части случаев это осложнение протекает по типу катарального воспаления, в редких случаях — по типу фолликулярной ангины. Заболевание возникает, как правило, у детей раннего возраста и начинается внезапно с высокой температуры тела (39-40°С). Одновременно возникает полная обструкция носового дыхания, боль в ушах и приступообразный кашель по ночам. Острый аденоидит может возникнуть спонтанно, в отсутствие патологической гиперплазии глоточной миндалины, однако чаще всего именно инфицирование миндалины при этой гиперплазии и обусловливает возникновение в ней острого воспалительного процесса. Симптомы, обычно такие же, как и при обострении хронического аденоидита, разница заключается лишь в остроте возникшего воспаления и еще более плохом общем состоянии, при этом регионарные лимфатические узлы увеличиваются и становятся болезненными. Выделения из носоглотки становятся обильными и гнойными. Ребенок буквально захлебывается ими и, не умея их отхаркивать и сплевывать, заглатывает их, что нередко вызывает у него острое воспаление слизистой оболочки желудка и диспепсические расстройства. Наличие в детском возрасте более короткой и широкой слухововй трубой способствует попаданию инфекции в среднее ухо, особенно если родители пытаются научить ребенка сморкаться. Повышение давления в носоглотке при этих попытках облегчает попадание гнойного отделяемого в среднее ухо, и возникает острый гнойный средний отит.
Острый аденоидит, если при нем не возникло никаких осложнений, заканчивается, как и обыкновенная ангина, на 3-5-й день выздоровлением при соответствующем интенсивном лечении.
Другую группу осложнений составляют рефлекторные расстройства, которые, как полагал А.Г.Лихачев (1956), могут исходить из нервных рецепторов глоточной миндалины или возникать в результат сопутствующих изменений слизистой оболочки носа. Гистологическими исследованиями, проведенными разными авторами в середине XX в., было установлено, что глоточная миндалина снабжена многочисленными мякотными и безмякотными нервными волокнами, а также рецепторными приборами, которые заканчиваются как в строме миндалины, так и в ее паренхиме. Эти нервные образования, реагируя на воздушный поток, проходящий через носоглотку, играют важную роль в морфологическом развитии всего анатомического региона верхних дыхательных путей, поскольку они тесно связаны посредством вегетативных структур с гипоталамусом, гипофизом и другими подкорковыми нервными центрами, играющими важную роль в трофическом обеспечении организма и рефлекторной регуляции его функций.
К рефлекторным нарушениям может быть отнесено ночное недержание мочи, головные боли, астматические припадки, явления ларингоспазма, хореоподобные сокращения мышц лица, напоминающие произвольные детские гримасы и др.
Нервно-психические нарушения у «аденоидных» детей, такие как снижение памяти, замедление интеллектуального развития, постоянная заторможенность и сонливость, нарушения фиксации внимания, обусловлены патологическим влиянием аденоидных вегетации на гипофиз, имеющий тесные связи с глоточной миндалиной, не только опосредованные через нервные образования, но и прямые вследствие наличия у детей эмбрионального краниофарингеального канала, берущего начало в так называемой сумке Лутки и ведущего непосредственно к гипофизу. Посредством этого канала осуществляются сосудистые связи с передней долей гипофиза, ответственной за соматическое развитие организма. Гипофункция этой доли приводит к отставанию ребенка в росте и половом созревании. Удаление аденоидов восполняет этот недостаток и приводит к ликвидации большинства связанных с ниш рефлекторных нарушений.

Ребёнка с гипертрофированной глоточной миндалиной узнают по характерному внешнему виду.
И анамнезе есть указании на частые респираторно-вирусные заболевания с затяжными насморками и последующим субфебрилитетом, прогрессирующее нарушение общего состояния ребенка с поражением других ЛОР-органов.
Размеры и консистенцию аденоидов определяют при задней риноскопии и с помощью пальцевого исследовании носоглотки. Степень аденоидных разращении уточняют при боковой рентгенографии полости носа и носоглотки.

Клинические анализы крови и мочи, бактериологическое исследование отделяемого из носоглотки на микрофлору и чувствительность к антибиотикам, цитологическое исследование отпечатков с поверхности аденоидной ткани.
Непосредственный детальный осмотр носоглотки проводят методом задней риноскопии, при которой аденоидные вегетации визуализируются как образования неправильной формы с широким основанием, расположенные на своде носоглотки. На них находятся 4-6 продольных расщелин, из которых самая глубокая расположена в середине. Реже встречают разращения с шаровидной поверхностью, на которой отмечают отдельные глубокие карманы.
Аденоидные вегетации у детей отличаются мягкой консистенцией и розовой окраской. У взрослых они обычно несколько плотнее и бледнее. В редких случаях встречают склерозированные, очень плотные образования. Видны слизистое отделяемое, заполняющее носоглотку и носовые ходы, набухание, или гипертрофия носовых раковин. После анемизации слизистой оболочки полости носа во время фонации при передней риноскопии можно увидеть, как аденоидные разрастания перемещаются по задней стенке глотки. Косвенным признаком наличия аденоидов служат увеличенные нёбные миндалины и особенно гипертрофированные лимфоидные фолликулы задней стенки глотки. Характерно ограничение подвижности мягкого нёба.
Боковая рентгенография носоглотки — объективный метод определения степени гипертрофии аденоидной ткани, позволяющий также обнаружить особенности строения носоглотки, что имеет определённое значение при хирургическом вмешательстве. При затруднении проведения у детей раннего возраста задней риноскопии широко используют пальцевое исследование носоглотки.
При гистологическом исследовании аденоиды состоят из ретикулярной соединительной ткани, петли которой выполнены лимфоцитами. В зародышевых центрах фолликулов видны лимфоциты в разных стадиях кариокинетического деления. Поверхность аденоидов покрыта многослойным цилиндрическим мерцательным эпителием. В некоторых участках эпителий пронизан эмигрирующими лимфоцитами.
Дифференциальная диагностика аденоидов — весьма ответственный этап в обследовании больного, поскольку носоглотка — это та область, в которой могут развиваться многочисленные объемные заболевания, принципиально отличающиеся от аденоидов. Применение к некоторым из них неоперативных или хирургических методов, используемых при аденоидах, могут привести к непоправимым последствиям. Дифференцировать аденоиды следует от всех заболеваний полости носа, сопровождающихся затруднением носового дыхания, слизисто-гнойными выделениями из носа и носоглотки, от объемных доброкачественных и злокачественных опухолей носоглотки, специфических гранулем, врожденных аномалий носа и носоглотки (например атрезии хоан). Особое внимание должно быть уделено рецидивирующим аденоидам, особенно у взрослых. В этих случаях обследование больного должно быть проведено в направлении исключения опухолевого процесса (инвертированная папиллома, эпителиома, саркома), для чего перед следующим оперативным вмешательством проводят биопсию.
Аденоиды лечатся с целью восстановления свободного носового дыхания, профилактики развитии сопутствующих заболеваний ЛОР-органов, внутренних органов и систем организма, обусловленных частыми заболеваниями верхних дыхательных путей и длительными нарушением носового дыхания.
Необходимость проведения операции аденотомии.
КУФ-тубус на заднюю стенку глотки и эндоназально, гелий-неоновое лазерное воздействие на аденоидную ткань, диатермия и УВЧ на регионарные заднешейные, заушные и затылочные лимфатические узлы, ирригационная терапия(так называемый «назальный душ») дли элиминации антигенов со слизистой оболочки полости носа и носоглотки с использованием минеральной воды, назальных спреев «Аква марис» и «Физиомер», озонотерапия, кислородные коктейли, грязелечение. Санаторно-курортное лечение (климатические и бальнеогрязевые курорты н теплое время года): вакуумгидротерапия с морской неразведённой и йодобромной водой, грязевым раствором, ингаляционная терапия после промывания носоглотки углекислыми водами, грязевым раствором, фитонцидами, растительными маслами, эндоназальный электрофорез грязевого раствора, фототерапия (например, лазерное излучение носоглотки через световод или полость носа).
Гомеопатические лимфотропные препараты: умкалор, тонзилгон, тонзилотрен, иов-малыш в возрастной дозировке по различным схемам в течение 1-1,5 мес. Эффективность лимфомиозота при аденоидах не доказана.
Аденотомия, крио-, лазеро- и ультразвуковая деструкция аденоидной ткани.
Лечение аденоидов должно быть комплексным, сочетающим в себе методы местного и общего воздействия, особенно в запущенных случаях, когда в лимфоаденоидной ткани развивается воспалительный процесс, и отмечаются соматические и психоинтеллектуальные нарушения. Такие дети, по показаниям, должны быть осмотрены педиатром, детскими психотерапевтом, эндокринологом, интернистом, сурдологом, фониатром и другими специалистами в соответствии с обнаруженными у него психосоматическими и функциональными нарушениями.
Лечение аденоидов в основном хирургическое (аденотомия и аденэктомия; различие между указанными типами операции заключается в том, что при аденотомии удаляют лишь собственно гипертрофированную глоточную миндалину, а при аденэктомии — остальную доступную удалению лимфоидную ткань на боковых стенках носоглотки), особенно при аденоидах II и III степени.
Аденотомия проводится в любом возрасте при наличии соответствующих показаний.
У грудных детей оперативное лечение аденоидов производят в обязательном порядке при нарушениях носового дыхания, при шумном дыхании во время сна (особенно при возникновении стридорозного дыхания), при затруднении сосания (ребенок оставляет грудь, чтобы «перевести дыхание» или вообще отказывается от нее). Операция показана также при повторных аденоидитах, сальпингоотитах, трахеобронхитах и т. п. У детей этой возрастной группы, у которых наблюдаются частые отиты, длительные периоды субфебрилитета, не объяснимые другими причинами, длительные периоды септицемии в отсутствие других значимых очагов инфекции (например, хронический тонзиллит), явления нейротоксикоза (судороги, менингизм, изменения соматических рефлексов), допускается проведение аденотомии даже в период обострения хронического аденоидита под «прикрытием» соответствующих антибактериальных препаратов.
Дети в возрасте 5-7 лет подлежат хирургическому лечению при аденоидном происхождении затруднения носового дыхания, нарушении фонации, воспалительных заболеваний среднего уха и их осложнений; аденотомию в этом возрасте производят также при шейных аденитах, лимфатической лихорадке или субфебрилитете неясной этиологии, повторяющихся аденоамигдалитах, ринитах, синуситах, глазных инфекциях, ларинготрахеобронхитах, желудочно-кишечных нарушениях, деформациях лицевого скелета и грудной клетки, рефлекторных нарушениях (спазмы гортани и ночное недержание мочи, приступообразный конвульсивный кашель, головные боли и т. п.).
Аденотомия у взрослых производится даже в тех случаях, когда лимфоаденоидная ткань носоглотки сконцентрирована вокруг устьев слухововй трубы и препятствует выздоровлению при катаральных и гнойных отитах, риносинуситах, хронических бронхопневмониях.
Некоторые зарубежные авторы рекомендуют проведение больным всех возрастов (при наличии аденоидов), которым было произведено оперативное лечение аденоидов антроцелюллотомии или мастоидэктомии для более благоприятного течения послеоперационного периода основного оперативного вмешательства. В равной степени это относится и к оперативным вмешательствам на околоносовых пазухах.
Аденотомию не производят в тех случаях, когда глоточная миндалина, даже если она увеличена, не вызывает описанных выше явлений аденоидизма и осложнений. Хирургическое лечение аденоидов не проводится при наличии местных и общих воспалительных процессов банальной этиологии (острый аденоидит и тонзиллит, аденовирусная инфекция верхних дыхательных путей, острый насморк и др.). Оперативное вмешательство производят через 2-3 нед после завершения этих заболеваний. Оперативное вмешательство не производят во время эпидемий заразных заболеваний, например гриппа, а также при туберкулезе в активной фазе, наличии очагов инфекции в зубочелюстной области, серопозитивном сифилисе, декомпенсированных состояний при заболеваниях сердца и почек, гемофилии. Оперативное лечение аденоидов откладывают при других заболеваниях, которые поддаются эффективному лечению. Удаление аденоидов при врожденных дефектах мягкого и твердого неба (расщелины), а также при выраженной атрофии слизистой оболочки глотки, преозенозном состоянии и озене приводят к усугублению функциональных и трофических нарушений основного заболевания.

Перед тем, как будет проведено хирургическое лечение аденоидов, большое внимание необходимо уделить предоперационной подготовке, которая, в соответствие с общепринятыми правилами, включает ряд мероприятий (к сожалению, нередко эти правила полностью не соблюдаются и подготовка к хирургическому лечению при аденоидах проводится по «сокращенной программе», что нередко приводит к серьезным, порой фатальным осложнениям):
- тщательно собирают анамнез, выясняют, не болел ли ребенок в последнее время какими-либо инфекционными заболеваниями, не контактировал ли он в последние недели с больными детьми или не находился ли в эпидемически опасной среде; не страдает ли ребенок повышенной кровоточивостью, выясняют наследственные особенности;
- проводят ряд обследований (рентгенография груди, анализы крови (общеклинический и по гемостатическим показателям), мочи, серологические пробы на туберкулез и сифилис и, по показаниям, другие исследования; исследуют мазки из глотки на носительство Соr. diphtheriac;
- ребенка осматривают педиатр для выявления противопоказаний к оперативному вмешательству, стоматолог и, по показаниям, другие специалисты;
- если операцию планируют проводить под общим обезболиванием, то накануне ребенка осматривает анестезиолог-реаниматолог.
Перед проведением хирургического вмешательства многие ЛОР-педиатры рекомендуют проведение местного профилактического антисептического лечения для предупреждения послеоперационных гнойно-воспалительных осложнений. Для этого за 3-4 дня до операции ребенку назначают 3% раствор протаргола или 20-30% раствор сульфацил-натрия (альбуцида) в виде капель в нос, а также за 1 нед до оперативного вмешательства для улучшения гемостатических показателей — витамин С, кальция глюконат и др.
Операционная, в которой производят хирургическое лечение аденоидов, должна быть оборудована всем необходимым для оказания помощи при носоглоточных кровотечениях (задняя тампонада носа, перевязка наружной сонной артерии), асфиксии (языкодержатсль, наборы для интубации и трахеотомии), болевом шоке и коллапсе (набор лекарственных средств, стимулирующих деятельность сердечно-сосудистой и дыхательной систем, системы гипофиз — кора надпочечников, повышающих артериальное давление) по согласованию с реаниматологом.
Для аденотомии необходим следующий хирургический инструментарий: роторасширитель, языкодержатель, аденотомы Бекмана двух размеров, подобранные по правилу В.И.Воячека (объем носоглотки, ее ширина равна двум сложенным боковыми поверхностями дистальпым фалангам первых пальцев кистей), носовые щипцы Люка, длинные изогнутые ножницы и носоглоточные щипцы типа Любе — Барбона для грудных детей.
Для проведения оперативного вмешательства под общим обезболиванием необходимы соответствующие средства для интубационного наркоза.
Рекомендуется перед операцией плотно обернуть его в простыню для иммобилизации конечностей. Ребенка усаживают на левое бедро помощника, который охватывает своими голенями ноги ребенка, правой рукой — грудь ребенка, удерживая его левую руку, и фиксирует правую руку. Левой рукой фиксирует голову ребенка.
Грудным детям и детям до 2-3 лет оперативное лечение аденоидов производят без какой-либо анестезии з амбулаторных условиях. После 2-3 лет некоторые авторы рекомендуют проводить кратковременный масочный наркоз эфиром. Детям более старшего возраста и взрослым проводят аппликационную анестезию путем 3-4-кратного смазывания задних отделов слизистой оболочки носа и свода носоглотки 1-3% раствором дикаина или 5-10% раствором кокаина. Особенно тщательно анестезируют задний конец сошника. Анестезируют также заднюю стенку носоглотки и носоглоточную поверхность мягкого неба. Если по тем или иными причинами применение местного обезболивания невозможно, то операцию проводят под интубационным наркозом.

Аденотомия состоит из нескольких этапов:
- После отжатия языка книзу угловым шпателем кольцо аденотома вводят за мягкое небо, при этом рукоятку инструмента держат так, чтобы II палец фиксировал стержень аденотома; кольцо аденотома поворачивают на 90° относительно поверхности языка, продвигают по шпателю в направлении задней стенки глотки и, достигнув мягкое небо, заводят за него кольцо и разворачивают в обратном направлении так, чтобы лезвие заняло горизонтальное положение и дужка кольца была направлена в сторону ротового отверстия, т. е. режущей частью — к задней стенке глотки.
- Сложным движением аденотома (наклон рукоятки книзу, одновременное продвижение кольца кверху до свода носоглотки, прижатие дужки кольца к сошнику без потери контакта с последним возведение кольца с упором в угол, образованный сошником и сводом носоглотки, небольшой наклон головы ребенка кпереди) обеспечивают «стартовую позицию»
- Быстрым движением вдоль свода носоглотки, прижимая кольцо аденотома кверху и кзади, срезают аденоиды и вместе с ножом выносят их в полость рта и далее в почкообразный тазик. Во время срезания аденоидов помощник или сам хирург наклоняет голову ребенка книзу, чем достигается плотный контакт лезвия с удаляемым объектом и плавное скольжение ножа по задней стенке носоглотки. Как только аденоиды удалены, голову ребенка немедленно наклоняют книзу, чтобы кровь при обильном, но кратковременном кровотечении не попала в дыхательные пути, а излилась через нос и рот. Иногда удаленные аденоиды остаются на лоскуте слизистой оболочке задней стенки глотки и свисают из-за мягкого неба. Их захватывают зажимом и срезают ножницами.
- После некоторой паузы, определяемой хирургом, всю процедуру повторяют при помощи аденотома меньшего размера для завершения «медиальной» аденотомии и удаления латерально расположенных остатков аденоидов, прикрывающих носоглоточные отверстия слуховой трубы; для этого аденотом вводят еще два раза. Для предотвращения психического травмирования ребенка А.А.Горлина (1983) рекомендует во время этапа срезания аденоидов вести аденотом сверху вниз зигзагообразно, чем достигается более полное их удаление;
- По завершении оперативного вмешательства ребенку предлагают высморкаться и проверяют качество носового дыхания, при этом следует иметь в виду (что устанавливается еще до операции), что носовое дыхание может существенно не улучшиться из-за риногенных причин (полипы носа, гипертрофический ринит, искривление перегородки носа и др.). Кроме того, проводят пальцевое исследование носоглотки для контроля тщательности аденотомии. Далее производят осмотр удаленных аденоидов и сравнивают их с картиной in vivo. Удаленные аденоиды следует показать родителям ребенка для того, чтобы оии удостоверились в качественности проведенной операции, однако их следует также предупредить, что в редких случаях, несмотря на хорошо сделанную операцию, возможны рецидивы.

Осложнения во время и после аденотомии, хотя и редки, но могут вызывать опасные для жизни нарушения и причинять значительные затруднения в их устранении.
Самым частым осложнением после аденотомии является кровотечение, которое возникает сразу после операции или через несколько часов после нее. При всех остальных благоприятных условиях причиной такого кровотечения является неполное удаление аденоидной ткани, которое может зависеть от следующих обстоятельств: несовпадение размера аденотома с размером носоглотки, недостаточно высокое положение ножа при срезании аденоидов, которое может определяться неприжатием дуги кольца к сошнику и недостаточно плотным прижатием лезвия к верхнезадней стенке свода носоглотки, а также если больной во время срезания аденоидов приподнимается. При такого рода кровотечении необходимо повторить операцию и тщательно удалить остатки аденоидной ткани и все обрывки слизистой оболочки на задней стенке глотки конхотомом. Если кровотечение продолжается, то необходимо произвести заднюю тампонаду носа или предпринять другие меры.
Осложнения со стороны среднего уха (сальпингоотит, катаральный и острый гнойный средний отит) обусловлены трубным или гематогенным заносом инфекции. Лечение обычное.
Послеоперационное повышение температуры тела до 37,5-38°С без видимых причин — явление нередкое, продолжающееся не более 2 дней. При более высокой и продолжительной температуре следует заподозрить сепсис, дифтерию, пневмонию, обострение туберкулеза легких. Проводимые мероприятия должны быть направлены на установление причины гипертермии и ее ликвидацию.
Рвота кровью может возникнуть через непродолжительное время после операции, если во время удаления аденоидов произошло ее заглатывание. Возникновение указанной рвоты через несколько часов указывает на возобновившееся кровотечение. Такого ребенка необходимо немедленно доставить в стационар для установления причины этого осложнения.
Иногда возникает застревание аденотома в носоглотке, проявляющееся тем, что невозможно закончить операцию и вывести нож в полость рта. Причиной этого чаще всего бывает чрезмерный наклон головы во время срезания аденоидов или аномальное выстояние переднего бугорка I шейного позвонка. В первом случае для выведения наружу ножа голове придают начальное положение. Во втором случае при неудавшемся выведении аденотома голове придают легкий наклон, и форсированным движением срезают препятствие, находящееся на пути ножа. Случаются и такие казусы, как поломка кольца (ножа) и застревание его в носоглотке. Это случается в тех случаях, когда имеется материальный или конструктивный дефект кольца или конца стержня аденотома, к которому приварен нож. В таких случаях без всякой спешки пальцем или зажимом Микулича, щипцами Любе — Барбона, введенными в носоглотку, нащупывают оставшийся там металлический предмет, захватывают его и осторожно удаляют. Неудавшуюся аденотомию тут же повторяют или, если при удалении возникшего во время операции инородного тела была нанесена травма носоглотки, повторную операцию откладывают на 1 мес.
Травматические осложнения возникают при грубом оперативном вмешательстве. Например, при значительном давлении аденотомом на заднюю стенку носоглотки глубоко повреждается слизистая оболочка и в последующем могут возникать рубцовые стенозы носоглотки. Синехии и рубцовые деформации мягкого неба после аденотомии возникают у детей с врожденным сифилисом. Кривошея и ригидность шеи наблюдаются редко и возникают в результате повреждения аденотомом апоневроза и превертебральных мышц с инфицированием поврежденных тканей и развитием послевоспалительного рубцового процесса. Это осложнение происходит в тех случаях, когда во время кюретажа голова пациента не наклонена вперед и плохо фиксирована помощником, а напротив, ребенок ее резко отклоняет кзади, что значительно увеличивает естественный шейный лордоз, выпуклость которого попадает под лезвие аденотома. Это осложнение выдает себя вынужденным положением головы ребенка, которое характеризуется неподвижностью и экстензией головы. Описаны также случаи подвывиха атланта; заболевание получило название «носоглоточная кривошея», или синдром Гризеля, по имени описавшего его в 1930 г. французского врача P.Grisel. Синдром носоглоточной кривошеи характеризуется смещением атланта в положение люксации-ротации но причине односторонней контрактуры превертебральных мышц. Ребенок, прооперированный накануне по поводу аденоидов, просыпается утром с повернутой и наклоненной в одну сторону головой. При глубокой пальпации под углом нижней челюсти ребенок испытывает острую боль. На рентгенограмме верхних шейных позвонков выявляется признак люксации-ротации атланта. Применение антибиотиков, противоотечных средств, гидрокортизона, физиотерапии в течение нескольких дней приводит к выздоровлению.
Результатом травматизации слизистой оболочки носоглотки может явиться и атрофический эпифарингит, который возникает после неоднократных аденотомии, произведенных разными специалистами по некорректным показаниям.
Результаты операции у большинства детей положительны; восстанавливается носовое дыхание, имеющиеся воспалительные заболевания верхних дыхательных путей быстро ликвидируются, возвращается аппетит, повышается физическая и умственная активность, дальнейшее физическое и интеллектуальное развитие ребенка нормализуется. Однако, как показывают статистические данные, рецидивы аденоидов возникают в 2-3% случаев и в первую очередь у детей, страдающих аллергией, проявляющейся атонической астмой, отеками Квинке, крапивницей, сезонными бронхитами и др. Как правило, рецидив аденоидов возникает при неполном их удалении и не ранее чем через 3 мес после операции, и проявляется постепенным нарастанием затруднения носового дыхания и всех остальных признаков аденоидизма, которые наблюдались до оперативного вмешательства. Проведение аденотомии под контролем зрения под общим обезболиванием и при помощи современных видеохирургических методов резко сокращает число рецидивов.
Следует иметь в виду, что у детей после аденотомии даже при абсолютно свободном носовом дыхании остается привычка держать рот открытым, особенно в ночное время. Для устранения этой привычки с такими детьми проводят курсы специальной дыхательной гимнастики, определенные воспитательные мероприятия, иногда подвязывают платком нижнюю челюсть.
Если лечение аденоидов у ребенка проводится амбулаторно, его оставляют в лечебном учреждении на час (лежа на кушетке), в течение которого его периодически осматривает врач или опытная медсестра для того, чтобы убедиться в отсутствии кровотечения, и затем отпускают домой. В домашних условиях назначают постельный режим на 2-3 дня, исключают горячую пищу и напитки на 7-10 дней. В последующие дни физическую активность ребенка ограничивают на 2 нед, школьников освобождают от занятий на 2 нед, от занятий физкультурой на 1 мес. Детей старшего возраста и взрослых после удаления аденоидов задерживают в стационаре на 3 дня с назначением постельного режима и, по показаниям, — соответствующих симптоматических средств. Для облегчения носового дыхания и удаления образующихся в послеоперационном периоде кровянистых корок назначают масляные капли в нос 3-4 раза в день.

Данное лечение аденоидов является лишь вспомогательным методом, дополняющим хирургическое лечение. Его эффективность при развитых аденоидах сводится лишь к уменьшению воспалительных явлений и подготовке почвы к более благоприятному течению послеоперационного периода. На самых ранних стадиях аденоидных разрастаний (I степень) это лечение может дать положительные результаты лишь при комплексном подходе к нему и в первую очередь при ликвидации причины заболевания. Для этого проводят противоаллергическое и десенсибилизирующее лечение аденоидов, укрепление иммунных функций организма, планомерное закаливание, санируют очаги инфекции, насыщают организм витаминами А и D и необходимыми для гармоничного развития организма микроэлементами. Существенную роль в неоперативном лечении придают гелиотерапии, УФО-терапии, а в последние годы — и лазеротерапии.
Наблюдение отоларинголога, проведение дыхательной гимнастики и оздорови тельных мероприятий.
источник