Аденоидит – это воспалительное заболевание в патологически измененной глоточной миндалине (аденоидах). Аденоидит относится к самым распространенным оториноларингологическим заболеваниям у детей дошкольного и школьного возраста, что обусловлено разрастанием аденоидной ткани в данном возрасте. У взрослых пациентов заболевание регистрируется редко.
Глоточная миндалина вместе с язычной, небными и трубными миндалинами входит в состав лимфаденоидного глоточного кольца. При обычном осмотре глотки глоточная миндалина не видна, для ее визуализации применяют инструментальные методы обследования.
Развитию аденоидов способствуют воспалительные заболевания слизистой оболочки миндалин и полости носа. Патологическое разрастание аденоидной ткани наиболее часто отмечается у детей 3–10 лет.
Основной причиной развития аденоидита служит активизация сапрофитной микрофлоры, обитающей в носоглотке, чему способствует переохлаждение организма, а также инфекционные заболевания (в том числе ОРВИ, скарлатина, дифтерия, корь). В большинстве случаев инфекционными агентами при аденоидитах являются гемолитический стрептококк, респираторные вирусы, значительно реже – микроскопические грибки, микобактерии туберкулеза и пр.
Немаловажное значение в развитии аденоидита имеет генетическая предрасположенность. Отмечено, что если у одного из родителей в детском возрасте наблюдалось данное заболевание, риск того, что аденоидит возникнет и у ребенка, повышается. Кроме того, риск развития заболевания возрастает у детей с отягощенным аллергологическим анамнезом, длительным течением оториноларингологических заболеваний, а также с искривлением носовой перегородки.
По характеру течения аденоидит может быть острым, подострым и хроническим. Хронический аденоидит протекает с периодами обострений и ремиссий, как правило, обострения приходятся на осеннее-зимний период, т. е. имеют выраженную сезонность.
Аденоидит у детей может осложняться нарушениями слуха и речи, недоразвитием лицевого черепа с формированием неправильного прикуса, деформацией неба.
Выделяют три стадии развития заболевания, определяемых по степени гипертрофии глоточной миндалины:
- Разросшаяся аденоидная ткань закрывает только верхнюю 1/3 сошника (непарной костной пластинки, расположенной в носовой полости) или высоты носовых ходов.
- Аденоидная ткань закрывает 2/3 части сошника или высоты носовых ходов.
- Аденоидная ткань закрывает практически весь сошник.
Аденоидит может встречаться как изолированно, так и в сочетании с воспалительным процессом в небных миндалинах (тонзиллитом).
Острый аденоидит обычно дебютирует повышением температуры тела до высоких цифр и общими признаками интоксикации организма. К симптомам аденоидита относится затрудненное носовое дыхание, у больных появляются слизистые или слизисто-гнойные выделения из носа, отмечается гнусавость голоса, регионарные лимфатические узлы увеличены. По причине затруднения носового дыхания больной вынужден дышать ртом, попадание в дыхательные пути недостаточно согретого и очищенного воздуха повышает риск развития тонзиллита, фарингита, ларинготрахеита, патологий бронхолегочной системы. Задняя стенка ротоглотки у пациентов с аденоидитом резко гиперемирована, характерным для данного заболевания является полоска слизисто-гнойного отделяемого, которая стекает из носоглотки по задней стенке ротоглотки. Отмечается гиперемия задних небных дужек.
Появление кашля свидетельствует о раздражении гортани и трахеи отделяемым из носоглотки, что может обусловить развитие трахеобронхита. Нередко к патологическому процессу присоединяются воспаление слизистой оболочки евстахиевой трубы (евстахиит), воспаление среднего уха (отит), а также конъюнктивит. Особенно часто это случается у детей, в силу близости расположения анатомических структур и особенностей функционирования иммунной системы.
Аденоидит у детей часто принимает хроническое течение. При хроническом аденоидите обычно наблюдается незначительное повышение температуры тела (до субфебрильных цифр), больные быстро утомляются, являются раздражительными, нарушается ночной сон. Выделения из носа удаляются с трудом, облегчение носового дыхания после этого длится недолго. Характерным для больных аденоидитом внешним видом является гипомимичное лицо со сглаженными носогубными складками, а также приоткрытый по причине затруднения носового дыхания рот. При прогрессировании патологического процесса у детей могут возникать осложнения со стороны сердечно-сосудистой системы.
Первичная диагностика аденоидита базируется на данных, полученных при сборе анамнеза и в ходе физикальной диагностики. Проводится исследование полости носа с применением специальных зеркал (риноскопия). При передней риноскопии видна отечная и гиперемированная аденоидная ткань, покрытая слизисто-гнойной пленкой. Передняя риноскопия дает возможность оценить проходимость носовых ходов и состояние слизистой оболочки. При задней риноскопии отмечается выраженный отек глоточной миндалины, гиперемия слизистой оболочки, поверхность миндалины может быть покрыта точечным или сливным гнойным налетом. Задняя риноскопия технически является более сложной, особенно у маленьких детей, однако она позволяет оценить состояние задней стенки глотки, определить степень разрастания аденоидов и воспалительный процесс в патологически измененной глоточной миндалине.
При необходимости (как правило, при хроническом аденоидите) проводится лабораторное исследование отделяемого с целью обнаружения возбудителя и определения его чувствительности к антибактериальным средствам.
Развитию аденоидов способствуют воспалительные заболевания слизистой оболочки миндалин и полости носа. Патологическое разрастание аденоидной ткани наиболее часто отмечается у детей 3–10 лет.
С целью уточнения диагноза иногда возникает необходимость в рентгенологическом исследовании черепа в прямой и боковой проекциях. Риноцитологическое исследование позволяет оценить клеточный состав отделяемого носоглотки. При подозрении на аллергическую природу заболевания проводятся кожные пробы.
Для определения вовлечения в патологический процесс евстахиевой трубы и полости уха прибегают к отоскопии.
В диагностически сложных случаях могут применяться компьютерная и/или магниторезонансная томография.
Дифференциальная диагностика аденоидита проводится с синуситами, новообразованиями носоглотки, передней мозговой грыжей.
Лечение аденоидита может быть как консервативным, так и хирургическим, это зависит от стадии заболевания, общего состояния пациента, отклика на проводимую терапию, наличия осложнений.
Консервативная терапия при аденоидите включает применение противоинфекционных препаратов, антигистаминных и противовоспалительных средств. Для восстановления носового дыхания используются сосудосуживающие и антисептические препараты для местного применения, секретолитические средства в виде аэрозоля.
При лечении хронического аденоидита в ряде случаев прибегают к промыванию носоглоточной миндалины антисептиками и изотоническими солевыми растворами. Больным назначают противовоспалительные препараты, иммуномодуляторы и витаминные комплексы. Эффективны физиотерапевтические процедуры, ингаляции с муколитиками и антисептиками. Кроме того, больным аденоидитом показана дыхательная гимнастика.
Поскольку лимфоидная ткань глотки играет важную роль в общей иммунной защите организма, предпочтение отдается консервативным методам лечения аденоидита. Показаниями к хирургическому вмешательству может быть значительно разросшаяся аденоидная ткань, препятствующая носовому дыханию, отсутствие положительного эффекта от консервативной терапии, а также развитие осложнений. Хирургическое удаление аденоидов может проводиться в любом возрасте. Госпитализации пациента для проведения аденотомии не требуется. Период ремиссии после операции должен составлять не менее одного месяца.
У взрослых аденоидит часто становится причиной хронической головной боли, высокой аллергизации организма.
Существует две основные методики хирургического удаления аденоидов – традиционная и эндоскопическая аденотомия. Преимуществом последней является осуществление оперативного вмешательства под визуальным контролем, что позволяет проводить операцию с максимальной точностью (неполное удаление аденоидов может послужить причиной рецидива). Операция может проводиться под местным или общим наркозом. Обычно слизистая оболочка верхних дыхательных путей полностью восстанавливается через 2-3 месяца после оперативного вмешательства.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку. После аденотомии пациентам показан курс медикаментозной терапии.
По причине сформировавшейся привычки дышать ртом ребенку может потребоваться комплекс упражнений для восстановления носового дыхания, а в ряде случаев – курс лечения у логопеда.
Аденоидит у детей может осложняться нарушениями слуха и речи, недоразвитием лицевого черепа с формированием неправильного прикуса, деформацией неба. По причине хронической гипоксии у ребенка может задерживаться умственное и физическое развитие. Кроме того, аденоидит у детей может способствовать развитию анемии.
У взрослых аденоидит часто становится причиной хронической головной боли, высокой аллергизации организма. Являясь очагом хронической инфекции, он способствует возникновению других инфекционно-воспалительных заболеваний.
При своевременной диагностике и правильно подобранной схеме лечения прогноз благоприятный.
В целях профилактики аденоидита рекомендуется:
- своевременное лечение острых респираторных заболеваний у детей и взрослых;
- нормализация микроклимата в помещении;
- меры, способствующие общему укреплению организма (сбалансированное питание, оптимальные физические нагрузки, достаточное пребывание на свежем воздухе и т. д.).
Видео с YouTube по теме статьи:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Внутренний эндометриоз (аденомиоз) – заболевание матки, при котором эндометрий, ее внутренняя слизистая оболочка, прорастает в другие слои органа.
Аденомиоз – частный случай эндометриоза – системного доброкачественного заболевания, при котором клетки эндометрия начинают размножаться за пределами слизистой оболочки полости матки.
Новым местом расположения клеток эндометрия при этом могут быть как внутренние или внешние половые органы – матка, маточные трубы, яичники, влагалище (генитальный эндометриоз), так и другие органы и ткани организма – желудочно-кишечный тракт, мочевыводящая система, легкие, пупок, послеоперационные раны и т.п. (экстрагенитальный эндометриоз).
Генитальный эндометриоз, в свою очередь, подразделяют на внешний (эндометриоз яичников и влагалища) и внутренний – эндометриоз матки (аденомиоз).
Оказавшись за пределами слизистой оболочки матки, клетки эндометрия продолжают функционировать в соответствии с месячным циклом – это вызывает местные воспалительные явления, а затем и дегенеративные изменения, что серьезно нарушает деятельность органа, который они заселили.
Так, термин «аденомиоз» в буквальном переводе означает железистую дегенерацию мышечной ткани («адено» — железа, «мио» — мышечная ткань, суффикс «оз» — дегенеративные изменения). Под влиянием деятельности внедрившихся в миометрий клеток желез эндометрия, мышечный слой матки претерпевает серьезные патологические изменения, приводящие к дегенерации органа.
Термины «эндометриоз матки» и «аденомиоз» зарегистрированы в международной гистологической классификации. Однако, справедливости ради следует отметить, что согласно буквальному переводу, аденомиозом можно назвать лишь такую форму или степень эндометриоза матки, когда появляются серьезные патологические изменения в ее мышечном слое (узловая форма эндометриоза матки или диффузный аденомиоз 2-3 степени).
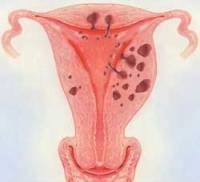
Диффузная форма аденомиоза морфологически представляет собой наличие слепых карманов в эндометрии, проникающих из полости матки на разную глубину ее слоев (вплоть до образования свищей в полость малого таза).
Узловая форма аденомиоза характеризуется проникновением железистого эпителия в мышечный слой матки с образованием узлов разной величины. Узлы, как правило, множественные, заполнены кровью или жидкостью шоколадного цвета, которая образуется вследствие функционирования желез эндометрия в соответствии с ритмом менструальных кровотечений.
Чаще всего эндометриозные узлы имеют плотную консистенцию, поскольку вокруг них происходит разрастание соединительной ткани. Такие узлы имеют сходство с доброкачественными инкапсулированными образованиями, однако и за пределами капсулоподобных соединительно-тканных разрастаний могут находиться клетки эндометрия.
Смешанная узловато-диффузная форма морфологически представлена обоими видами элементов.
По каким признакам определяется степень аденомиоза тела матки?
Что представляет собой аденомиоз матки 1, 2, 3 и 4 степени?
Классификация аденомиоза по степени распространенности не является международной, но она достаточно удобна, и поэтому часто встречается в отечественной литературе, и проводится на практике.
Степень выраженности в этой классификации определяется по глубине проникновения клеток эндометрия в нижележащие слои матки (используется исключительно по отношению к диффузной форме аденомиоза тела матки).
I. Диффузные разрастания клеток эндометрия в подслизистом слое матки.
II. Патологический процесс проник в мышечный слой матки, но захватил не более половины этого слоя.
III. Мышечный слой вовлечен в патологический процесс более чем наполовину.
IV. Разрастания клеток эндометрия за пределами мышечного слоя, в серозной оболочке матки, с дальнейшим переходом на брюшину и вовлечением в процесс органов малого таза.
Эндометриоз считается доброкачественной гиперплазией (патологическим разрастанием ткани), поскольку переселившиеся в другие органы и ткани клетки эндометрия сохраняют свою генетическую структуру. Однако такие признаки, как способность к прорастанию в другие органы, тенденция к расселению по всему организму и резистентность к внешнему воздействию – роднят его со злокачественными опухолями.
Слово «доброкачественный» также говорит о прогнозе заболевания – оно протекает годами и десятилетиями, как правило, не приводя к тяжелому истощению организма и гибели. Однако, так же как и в случае со злокачественной гиперплазией (рак, саркома и т.д.), аденомиоз (эндометриоз) сложно поддается консервативному лечению, а операции по поводу данной патологии намного объемней, чем в случае с доброкачественными опухолями, поскольку сложно определить границу между больной и здоровой тканью.
Наиболее частое осложнение аденомиоза связано с тем, что функционирующие в соответствии с месячным циклом клетки эндометрия приводят к обильным кровотечениям, что чревато развитием острого или/и хронического малокровия. В некоторых случаях пациенток приходиться госпитализировать, и даже оперировать в срочном порядке по поводу угрожающих жизни кровотечений.
Аденомиоз склонен к распространению процесса на другие органы и ткани, что приводит к системным поражениям. При экстрагенитальном расположении клеток эндометрия возможен целый ряд осложнений, требующих экстренного медицинского вмешательства (кишечная непроходимость при эндометриозе желудочно-кишечного тракта, гемоторакс (заполнение плевральной полости кровью) при эндометриозе легкого и т.п.).
И наконец, еще одна опасность эндометриоза вообще, и аденомиоза в частности – угроза злокачественной генетической трансформации переселившихся клеток. Такая трансформация весьма реальна, поскольку любая гиперплазия имеет более или менее выраженную тенденцию к озлокачествлению, а на новом месте клетки эндометрия вынуждены существовать в крайне неблагоприятных условиях.
По распространенности эндометриоз занимает третье место среди гинекологических заболеваний (после воспалительных поражений придатков и миомы матки).
Частота заболеваемости эндометриозом составляет около 20-90% (по разным источникам). Такой разброс цифровых данных не должен вызывать подозрений. Дело в том, что многие исследователи вносят в эти цифры и субклинические (бессимптомные) формы заболевания. По клиническим данным бессимптомный эндометриоз составляет до 45% от всех случаев патологии, и выявляется при исследовании женщин, обратившихся за помощью по причине бесплодия. Поскольку эндометриоз приводит к бесплодию далеко не во всех случаях, о числе больных эндометриозом женщин можно только догадываться. Отсюда неточность цифр о распространенности патологии.
Наиболее часто эндометриоз встречается у женщин репродуктивного возраста, но в отдельных случаях диагностируется у подростков, а также у женщин в менопаузе, принимающих заместительную гормональную терапию. Раньше считалось, что пик заболеваемости приходится на поздний репродуктивный возраст и пременопаузу, но появились работы, опровергающие данное утверждение.
В последние десятилетия отмечается выраженный рост заболеваемости эндометриозом. Это объясняется, с одной стороны, нарушением иммунологического статуса населения под влиянием многих причин (экологические проблемы, стрессы и т.п.), а с другой – внедрением новейших методов диагностики, резко увеличивших выявление мало- и бессимптомных форм (лапароскопия, ЯМР-томография, трансвагинальное ультразвуковое сканирование).

С уверенностью можно сказать лишь то, что эндометриоз – гормонально зависимое заболевание, развитию которого способствуют нарушения деятельности иммунной системы.
К факторам риска развития аденомиоза относятся:
- неблагоприятная наследственность по эндометриозу, а также по доброкачественным и злокачественным опухолям женской половой сферы;
- слишком раннее или позднее начало менструаций;
- позднее начало половой жизни;
- поздние роды;
- осложненные роды;
- ожирение;
- различные манипуляции на матке (аборты, диагностическое выскабливание);
- применение внутриматочной спирали;
- использование оральных контрацептивов;
- воспалительные заболевания матки и придатков, дисфункциональные кровотечения, особенно если имели место оперативные вмешательства или/и длительная гормональная терапия;
- наличие системных экстрагенитальных заболеваний (гипертоническая болезнь, заболевания желудочно-кишечного тракта);
- частые инфекционные заболевания, аллергические реакции, свидетельствующие о нарушении функций иммунной системы;
- низкий социально-экономический статус;
- тяжелый физический труд;
- стрессы, малоподвижный образ жизни;
- проживание в экологически неблагополучном регионе.
Основным и патогномичным (характерным только для данного заболевания) признаком аденомиоза служат обильные и/или длительные менструальные кровотечения, приводящие к вторичной железодефицитной анемии.
Малокровие, в свою очередь, проявляется следующими симптомами:
- слабость;
- сонливость;
- склонность к различным инфекционным заболеваниям;
- бледность кожных покровов и видимых слизистых оболочек;
- в тяжелых случаях — одышка при незначительной физической нагрузке;
- головокружение;
- резкое снижение работоспособности и способности к адекватной оценке собственного состояния.
К патогномичным для аденомиоза симптомам относятся также появление коричневых мажущих выделений за 2-3 дня до начала менструации, и через 2-3 дня после нее.
При распространенных формах аденомиоза могут развиваться метроррагии – маточные кровотечения, возникающие в середине менструального цикла.
Другим характерным признаком аденомиоза является болевой синдром, возникающий за несколько дней до наступления менструации и, как правило, исчезающий через 2-3 дня после ее начала (дисменорея или альгоменорея).
Характер и выраженность боли зависит от локализации процесса. Особенно сильный болевой синдром наблюдается при поражении перешейка матки, а также в случае распространенного аденомиоза с развитием спаечного процесса.
Аденомиоз часто встречается при такой патологии, как добавочный рог матки, при поражении которого эндометриозом клиника может напоминать острый живот (менструальная кровь забрасывается в полость малого таза, и вызывает симптоматику перитонита).
По иррадиации боли нередко можно установить локализацию патологического процесса. Так, при поражении угла матки, боль отдает в соответствующую паховую область, а при поражении перешейка – во влагалище или прямую кишку.
Еще один характерный симптом аденомиоза – болезненность во время полового акта, особенно накануне менструации (наиболее часто встречается при поражении перешейка матки).
При клиническом обследовании пациенток с аденомиозом определяется увеличение матки, особенно выраженное перед менструацией и в первые дни менструального цикла. Для диффузной формы характерна «шаровидная» матка. При узловатом аденомиозе иногда удается прощупать узлы.
Следует отметить, что выраженность симптомов аденомиоза в определенной мере зависит от степени распространенности процесса. Так, диффузный аденомиоз 1 степени является случайной находкой при проведении тех или иных обследований, и протекает бессимптомно. Однако при диффузном аденомиозе 2 и 3 степени, а также при узловой форме аденомиоза, выраженность клинических симптомов не всегда совпадает со степенью распространенности процесса и величиной узлов.
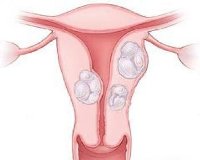
Увеличение матки в таких случаях, как правило, соответствует величине миомы. Размеры органа не возвращаются к норме после месячных, как это бывает при изолированном диффузном аденомиозе.
Однако остальные симптомы аденомиоза при сочетании с миомой не претерпевают выраженных изменений. Исключение составляет миома матки с подслизистым расположением узлов, в таких случаях наблюдаются обильные ациклические маточные кровотечения.
Сочетание аденомиоза с миомой матки плохо поддается консервативному лечению, поэтому именно при такой комбинации патологий пациенткам чаще всего советуют решиться на гистерэктомию (удаление матки).
Аденомиоз часто сочетается с эндометриозом яичников, что объясняется распространением на них процесса с полости матки. Многие исследователи предполагают, что образование эндометральных разрастаний на яичниках связано с забрасыванием через маточные трубы менструальной крови, содержащей способные к пролиферации живые клетки эндометрия.
По распространенности процесса выделяют четыре степени эндометриоза яичника:
I. Точечные очаги эндометриоза на поверхности яичника и на брюшине, в углублении между маткой и прямой кишкой.
II. Односторонняя эндометроидная киста размером не более 6 см, спаечный процесс в области придатков матки без вовлечения кишечника.
III. Двусторонние эндометроидные кисты величиной до 6 см, выраженный спаечный процесс с вовлечением кишечника.
IV. Крупные двусторонние кисты, переход процесса на мочевой пузырь и толстый кишечник, распространенный спаечный процесс.
При распространении эндометриоза из полости матки на яичники к признакам аденомиоза присоединяется целая группа симптомов.
Прежде всего, трансформируется болевой синдром. В отличие от аденомиоза, боль имеет постоянный, периодически усиливающийся характер. Максимальное усиление боли характерно для начала менструации и периода овуляции (выхода зрелой яйцеклетки из фолликула в середине менструального цикла). Боли при эндометриозе яичника локализуются внизу живота, в проекции придатков матки, имеют ноющий или тянущий характер, отдают в область поясницы, крестца, в прямую кишку.
Для аденомиоза, сочетающегося с эндометриозом яичника, более характерен выраженный предменструальный синдром, нередко сопровождающийся тошнотой, рвотой, похолоданием конечностей, резким снижением трудоспособности. В первые дни менструации возможен субфебрилитет, изменение лабораторных показателей общего анализа крови (повышение количества лейкоцитов и СОЭ).
При развитии спаечного процесса возможно появление нарушений работы кишечника и мочевого пузыря (запоры, частое и болезненное мочеиспускание).
Во время клинического обследования при пальпации придатков обнаруживается их увеличение и болезненность, иногда удается прощупать эндометриозные кисты яичников. Кисты прощупываются, как правило, при размерах более 6 см сбоку и/или кзади от матки, как опухолевидные образования плотноэластичной консистенции, неподвижные вследствие развития спаечного процесса, резко болезненные, особенно накануне и в период менструации.
Для точной постановки диагноза необходимы те же виды исследований, что и при изолированном аденомиозе.
Затем врач проводит физикальное обследование (осмотр на гинекологическом кресле), во время которого, в случае аденомиоза, как правило, обнаруживают шаровидное увеличение матки, соответствующее 8-10 неделям беременности (редко больше). Осмотр лучше всего проводить накануне менструации, поскольку в это время увеличение матки наиболее заметно. При узловатой форме аденомиоза нередко удается прощупать узлы или бугристость поверхности матки.
Как правило, тщательный сбор анамнеза с анализом полученных данных, дополненный физикальным обследованием, дает возможность правильно поставить предварительный диагноз внутреннего эндометриоза матки (аденомиоза).
Для уточнения диагноза, в частности для определения локализации и степени распространенности процесса, проводят дополнительные инструментальные исследования, позволяющие решить вопрос о дальнейшей тактике лечения пациентки.
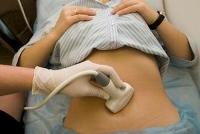
Золотым стандартом исследования при подозрении на аденомиоз является проведение ультразвукового сканирования. Кроме того, нередко используют такие методы обследования, как ядерно-магнитный резонанс, гистеросальпингография и гистероскопия.
Среди всех видов эхографии (УЗИ) наибольшей информативностью при аденомиозе обладает трансвагинальное ультразвуковое сканирование. Точность диагностики при этом методе обследования превышает 90%.
При подозрении на аденомиоз лучше всего проводить эхографию накануне менструации (на 23-25й дни цикла).
За долгие годы развития УЗИ-диагностики общепризнанными стали следующие патогномичные эхопризнаки внутреннего эндометриоза (аденомиоза) матки:
1. Увеличение передне-заднего размера матки, в результате чего орган приобретает шаровидную форму.
2. Увеличение матки до 6 недель беременности и более.
3. Асимметрия толщины стенок.
4. Появление накануне менструации в мышечной оболочке матки кистозных полостей размерами 3-5 мм и более.

Таким образом, при выборе метода терапии учитывают множество факторов, прежде всего:
- возраст пациентки, и ее желание в будущем иметь детей;
- локализацию и распространенность патологического процесса;
- тяжесть клинической картины и риск возникновения осложнений;
- общее состояние организма (наличие сопутствующих заболеваний, состояние иммунной системы и т.п.);
- длительность протекания аденомиоза.
Все медицинские меры борьбы с аденомиозом можно классифицировать следующим образом:
I. Хирургическое лечение:
- радикальное (удаление матки и яичников);
- органосохраняющее (проведение лапароскопии и иссечение эндометроидных очагов).
II. Консервативное лечение:
- гормональная терапия;
- неспецифическая противовоспалительная терапия;
- седативные (успокаивающие) препараты;
- витаминотерапия;
- поддержание функции печени;
- устранение анемии;
- иммуномодуляторы;
- рассасывающая терапия;
- физиотерапия.
III. Комбинированное лечение.
Общий алгоритм лечения больных аденомиозом следующий: прежде всего, назначают консервативное лечение, а в случае его неэффективности, либо при наличии противопоказаний к использованию гормональных препаратов, обращаются к хирургическим методам лечения.
В последние годы для лечения пациенток репродуктивного возраста успешно применяются органосохраняющие эндоскопические операции. Основными показаниями к их проведению являются:
- аденомиоз в сочетании с гиперплазией эндометрия;
- функционирующие эндометроидные кисты яичников (более 5 см в диаметре);
- нагноение пораженных эндометриозом придатков матки;
- спаечный процесс в ампулярном отделе маточных труб (основная причина бесплодия при эндометриозе);
- неэффективность гормональной терапии (нет позитивной динамики при лечении гормональными препаратами на протяжении более 3 месяцев);
- наличие соматических заболеваний, являющихся противопоказаниями к длительной гормональной терапии (варикозное расширение вен и тромбофлебиты, тяжелые заболевания печени, мигрень, депрессивные состояния, эпилепсия, нарушения мозгового кровообращения, ожирение, сахарный диабет, гипертония и т.д.).
Органосохраняющие операции не являются радикальным методом лечения, поскольку невозможно выделить все очаги эндометриоза, однако они являются методом выбора у женщин, желающих восстановить и/или сохранить детородную функцию.
Радикальное хирургическое вмешательство с удалением матки и/или яичников выполняют при наличии следующих показаний:
- прогрессирующее течение заболевания у женщин старше 40 лет;
- отсутствие эффекта от комбинированного лечения с проведением органосохраняющих операций;
- сочетание узловой формы аденомиоза или диффузного аденомиоза 3 степени с миомой матки;
- угроза злокачественной трансформации.
Аденомиоз – заболевание с хронически-рецидивирующим течением. Статистика рецидивов после успешно проведенного нерадикального лечения (консервативная терапия, органосохраняющие операции) составляет около 20% в год. После пяти лет количество рецидивов достигает 74%.
Наиболее длительный эффект наблюдается при комбинированном применении хирургического (органосохраняющие операции) и консервативного (гормональная терапия) методов лечения аденомиоза, однако в большинстве случаев рецидивы все-таки неизбежны.
Несколько лучше прогноз у женщин в пременопаузе, поскольку с физиологическим угасанием функции яичников активность процесса стихает.
У пациенток, перенесших радикальные операции (удаление матки и яичников), процесс не возобновляется.

Согласно статистическим исследованиям разных авторов, бесплодие при аденомиозе диагностируется в каждом третьем-втором случае, или даже чаще (по некоторым данным, среди больных аденомиозом уровень бесплодия достигает 60-80%).
Механизмы возникновения бесплодия при аденомиозе различны у разных пациенток, а, следовательно, различными будут прогноз и тактика лечения.
Перечислим наиболее часто встречающиеся причины бесплодия у пациенток с внутренним эндометриозом матки (в порядке убывания частоты наблюдений):
1. Нарушение транспортной функции маточных труб вследствие спаечного процесса, или снижение их двигательной активности, так что яйцеклетка не может попасть из яичника в полость матки.
2. Патологические изменения в гормональной сфере, препятствующие овуляции (созреванию яйцеклетки и выходу ее из фолликула). Некоторые авторы считают именно эту причину основной в возникновении бесплодия при аденомиозе.
3. Аутоиммунные реакции, приводящие к дезактивации сперматозоидов в полости матки, а также препятствующие имплантации оплодотворенной яйцеклетки и дальнейшему развитию зародыша.
4. Прерывание беременности на ранних сроках вследствие повышенной сократимости миометрия, вызванной воспалительными явлениями в мышечном слое матки.
5. Болезненность при половом акте, затрудняющая регулярную половую жизнь.
Нередко бесплодие при аденомиозе может быть вызвано сразу несколькими причинами, поэтому для восстановления репродуктивной функции необходимо длительное комплексное лечение. Успех терапии сильно зависит от продолжительности периода бесплодия. Так, наилучшие результаты получают, если его длительность не превышает 3 лет.
Таким образом, аденомиоз очень часто приводит к бесплодию, однако своевременное комплексное лечение дает шансы на восстановление способности к зачатию.
Какие существуют народные способы лечения внутреннего эндометриоза
(аденомиоза) матки? Можно ли вылечить аденомиоз народными
средствами?
Существует очень много разнообразных способов народного лечения аденомиоза, часть из них признается официальной медициной, и может быть включена в комплексное лечение патологии.
Однако в сети и в реальной квазимедицинской литературе содержится множество бесполезных и даже крайне вредных советов, поэтому прежде чем воспользоваться каким-либо из народных рецептов лечения аденомиоза, необходимо проконсультироваться с врачом. Ни в коем случае нельзя заменять назначенное врачом лечение народными способами.
Аденомиоз – заболевание, склонное к рецидивам, поэтому полностью излечить его весьма проблематично, как с помощью официальной, так и с помощью народной медицины.
Однако официальная медицина дает гарантию, что комплексное лечение внутреннего эндометриоза матки способно повысить качество жизни, приостановить процесс и свести риск осложнений к минимуму. При своевременном начале адекватной терапии шансы сохранить репродуктивную функцию достаточно высоки.
Поэтому при аденомиозе следует в первую очередь обращаться за помощью к официальной медицине. Можно использовать одобренные традиционной медициной народные способы лечения аденомиоза после консультации с лечащим врачом.
источник
Термин «аденомиоз» состоит из двух частей — приставки «адено», указывающей на связь с некой железой или железами, и корня «миоз», который обычно употребляется для характеристики различных воспалений. Таким образом, аденомиоз можно определить как связанный с деятельностью желез (т.е. гормональнозависимый) воспалительный процесс. Аденомиоз является одним из частных случаев эндометриоза, локализуется он в мышечном слое самой матки, и поэтому его второе название — внутренний генитальный эндометриоз.
Сущность заболевания заключается в том, что ткани эндометрия (слизистой оболочки матки) попадают в другие отделы организма (в данном случае — в маточный мышечный слой) и начинают разрастаться, вызывая сбои в нормальном функционировании системы. Этот процесс, как правило, сопровождается нарушением выработки гормонов и падением иммунитета, что приводит к появлению болезненных симптомов (см. ниже). Также возможны реакции, похожие на аллергические — пораженный участок увеличивается в размерах, отекает.
Согласно данным исследователей, и практика специалистов нашего медицинского центра «Евромедпрестиж» это полностью подтверждает, аденомиозу, в основном, подвержены женщины после 35 — 40 лет. Причины того, что именно эта категория женщин в основном страдает от данного заболевания, точно не выяснены, однако можно предположить некую связь между общим состоянием организма и развитием болезни. Так, в молодом возрасте иммунная и другие системы гораздо устойчивее к различного рода негативным воздействиям и могут самостоятельно побороть их. Между тем, с возрастом, в процессе неизбежного старения, понижается сопротивляемость организма к ряду отрицательных факторов, что при невнимательном отношением к своему здоровью приводит ко всяческим болезням, в частности, аденомиозу.
Наиболее типичными для аденомиоза являются такие симптомы, как:
- боли в тазовой области перед менструацией, во время ее, а также несколько дней спустя;
- темно-коричневые выделения из половых путей за некоторое время до менструации и после нее;
- различные нарушения менструального цикла (как правило, его сокращение);
- изменение величины и формы матки (данный симптом устанавливается при проведении специального обследования);
- диспареуния (болезненные ощущения во время полового акта).
Кроме того, примерно у 40 % женщин, которым был поставлен диагноз «аденомиоз», наблюдаются чрезмерно обильные менструации. Примерно столько же страдают предменструальным синдромом (обычно в средней или тяжелой форме).
Аденомиоз является одной из самых частых причин невозможности родить ребенка. Примерно у половины женщин, обращающихся в наш медицинский центр по вопросам бесплодия, выявляется аденомиоз.
Аденомиоз как отдельное заболевание начал рассматриваться в гинекологической практике не так давно, поэтому его причины и механизм возникновения не до конца ясны. Так как это одна из разновидностей эндометриоза, то, очевидно, клетки эндометрия под воздействием неких факторов начинают разрастаться не только в слизистой оболочке матки, но и в ее мышечном слое. Функционируя точно так же, как и в обычных условиях, эти клетки во второй половине цикла увеличиваются в размерах, чтобы принять зародыша. Однако если беременность не наступает, «лишние» части эндометрия выходят наружу вместе с менструальной кровью. При этом в мышечном слое матки нет таких путей, через которые организм мог бы освободиться от ненужных ему тканей. В результате этого происходит маленькое кровоизлияние, вызывающее воспалительный процесс.
Данный взгляд на механизм возникновения аденомиоза является одним из самых распространенных на сегодняшний день. Но вместе с тем, ученые до сих пор не могут точно определить, какие же факторы вызывают разрастание маточных тканей за пределами ее слизистой оболочки. Принято считать, что существует некоторая генетическая предрасположенность к заболеванию. Однако не все женщины, у матерей или других ближайших родственниц которых обнаружен аденомиоз, им заболевают. Таким образом, можно предположить, что существуют не только наследственные, но и различные индивидуальные причины аденомиоза.
Специалисты нашего медицинского центра «Евромедпрестиж», исходя из своей практики, говорят о следующих факторах, которые могут повлиять на развитие аденомиоза. Во-первых, это постоянные стрессовые ситуации и напряжение, часто возникающие у современных женщин, ведущих активный образ жизни. В группу риска попадают, в основном, бизнеследи; женщины, много работающие и одновременно воспитывающие детей; женщины, занимающиеся тяжелым физическим трудом.
Во-вторых, привести к аденомиозу способно злоупотребление солнечными ваннами и соляриями. Ультрафиолетовое облучение, которому подвергают себя ради получения загара, вызывает в организме ряд реакций. Для молодых девушек они не столь опасны, однако после 30 лет происходит повышение восприимчивости к облучению. Поэтому рекомендация врачей нашего медицинского центра (не только, кстати, гинекологов) женщинам старшего возраста — воздержаться от посещения различных курортов в жаркое время года ради заботы о своем здоровье. Вы уже не маленькие девочки, реализовались в жизни, научились ответственно относиться к работе и семье, отвечать за других. Настало время ответственно отнестись к себе: в так называемый «бархатный сезон» солнечный лучи гораздо благотворнее влияют на организм. Кроме того, частая и обычно резкая смена климатических поясов также способна дать толчок к развитию ряда заболеваний, включая аденомиоз.
Скрытую опасность таят в себе и различные грязевые ванны, столь популярные у современных женщин. При неумеренном или неправильном использовании они обычно приносят организму больше вреда, чем пользы, поэтому перед началом грязевой терапии желательно проконсультироваться с гинекологом, который сможет точно определить — подходит женщине данная процедура или нет.
Помимо вышеназванных моментов, стоит обратить внимание на то, что существенно повышают риск заболевания аденомиозом любые маточные хирургические вмешательства или выскабливания. В первую очередь, к ним относятся аборты, механические травмы, медицинское вмешательство после выкидыша и т.п.
Для того чтобы точно установить диагноз «аденомиоз», как правило, вначале используется комплексное обследование, включающее в себя:
- осмотр половых органов при помощи зеркал;
- кольпоскопию (исследование шейки матки посредством специального прибора, дающего увеличение примерно в 30 раз);
- взятие мазков;
- общее обследование органов дыхания, кровообращения, пищеварения, мочеиспускательной системы.
Последний пункт особенно важен для того, чтобы правильно подобрать дальнейшее лечение, так как некоторые лекарственные средства подходят далеко не всем (например, сердечная недостаточность является противопоказанием к приему ряда препаратов). Таким образом, помимо непосредственного осмотра у специалиста-гинеколога, при подозрении на аденомиоз рекомендуется консультации и у других специалистов — терапевта, гастроэнтеролога, гематолога и т п.
После первичного осмотра, в медицинском центре «Евромедпрестиж» пациентке обычно проводят УЗИ органов малого таза, являющееся одним из самых популярных и безболезненных методов диагностики гинекологических заболеваний. При соответствующих показаниях, могут использоваться такие методы, как гистероскопия и лапароскопия. Также наши специалисты рекомендуют сделать анализ микрофлоры влагалища, чтобы исключить процесс размножения нежелательных бактерий.
Существует также специальная предоперационная подготовка больных аденомиозом, используемая в той ситуации, когда пациентке назначается хирургическое лечение. Сюда входят:
- ряд анализов крови (биохимический и др.);
- обязательное определение группы крови и резус-фактора;
- общий анализ мочи;
- повторное исследование мазков, взятых из влагалища;
- рентген органов грудной клетки.
Данные процедуры не являются строго обязательными, однако для максимально полной диагностики, для избежания негативных последствий и различных осложнений в результате лечения, их рекомендуется провести.
Как и в лечении эндометриоза, частным случаем которого аденомиоз является, существует два пути устранения заболевания — терапия или хирургическое вмешательство. Первый способ заключается в применении различных лекарственных средств, основная цель его — нормализация деятельности иммунной и гормональной систем организма. В медицинском центре «Евромедпрестиж», чтобы сохранить здоровье женщины, используют комплексное лечение современными препаратами, коструктивная особенность которых — целевое действие и практически полное отсутствии епобочных эффектов. Лекарственные препараты подбираются исходя из индивидуальных особенностей женского организма. Как правило, это различные средства, содержащие гормональные вещества (гестагены), главное достоинство которых в том, что после их применения существенно повышается вероятность наступления беременности. Длительность терапии определяется врачом, исходя из результатов обследования, но обычно не бывает меньше 2 — 3 месяцев.
Восстановление нормального менструального цикла после лечения, как показывает практика, происходит примерно через 4 — 6 недель. Кроме того, современные гормональные средства при надлежащем применении совершенно безопасны для всего организма и, в отличие от своих предшественников 60 — годов, не вызывают побочных эффектов.
Задача хирургического лечения аденомиоза — восстановление нормального анатомического строения внутренних половых органов и удаление максимально возможного числа очагов локализации заболевания. Эффективность хирургических вмешательств во многом зависит от тяжести аденомиоза (степени его развития). Чем больше участков поражено, тем сложнее операция, и тем меньше шансов на последующее наступление беременности. Так, у женщин с умеренной степенью аденомиоза вероятность зачатия после хирургического лечения составляет около 60%, а при обширном поражении — 35 %. С большим прискорбием следует отметить, что если в течение двух лет беременность не наступает, то ее вероятность в дальнейшем крайне мала.
Восстановительный период после хирургического вмешательства чаще всего длится несколько дней. В это время пациентке рекомендуется находиться в стационаре под наблюдением врача. Следующие два месяца специалисты советуют консультироваться примерно раз в 7 — 10 дней для того, чтобы вовремя предупредить возможные осложнения. Затем консультации проводятся по стандартному графику — один раз в полгода.
Постепенно появляются и новые методы лечения аденомиоза. На современном этапе, кроме двух вышеназванных классических способов, для лечения аденомиоза используют электрокоагуляцию — специальный метод удаления новообразований. Часто она применяется вместе с анестезией, что делает ее совершенно безболезненной.
Принято считать, что женщина вылечилась от аденомиоза в том случае, если у нее не возникают тазовые боли и другие сопутствующие симптомы, а также если в течение пяти лет не происходит рецидивов заболевания.
Многие девочки и женщины ошибочно считают, что поводом для визита к врачу-гинекологу может стать только беременность или некие болезненные симптомы. Такое мнение впоследствии может крайне негативно отразиться на здоровье, ведь, как известно, чем раньше обнаружено заболевание, тем легче его вылечить. Поэтому специалисты нашего медицинского центра «Евромедпрестиж» рекомендуют регулярно (примерно раз в полгода) проходить первичный осмотр у гинеколога, что само по себе является профилактикой многих болезней, в числе которых и аденомиоз.
Помимо этого, женщинам, замечающим у себя несильные тазовые боли, рекомендуется некоторое время отдохнуть, побыть в спокойной обстановке, чтобы снять стресс. Возможно также проведение специальных процедур, направленных на расслабление и успокоение. Проконсультировавшись с врачом, можно попробовать прием ряда лекарственных препаратов соответствующего действия, физиотерапию, релаксационный массаж.
Также профилактической мерой заболевания аденомиозом служит, как уже говорилось ранее, не злоупотребление солнечными ваннами и сопутствующими им облучением.
При внимательном отношении к своему здоровью, Вы сводите риск аденомиоза и других гинекологических нарушений к минимуму.
Эндометриоз – гормонально-зависимое заболевание, которое проявляется проникновением ткани схожей со слизистой тела матки в мышцу матки. При этом во время менструации очаги эндометриоза менструируют также, что приводит к развитию воспаления. Симптомами аденомиоза (эндометриоз матки) являются обильные и болезненные менструации, кровотечения, мажущие кровянистые выделения до и после менструации. Нередко эндометриозу сопутствует бесплодие и невынашивание беременности. Оральные контрацептивы способствуют регрессии очагов эндометриоза
Если у Вас нет жалоб, Вы не планируете беременность, миома не растет, тогда прием лекарств Вам не нужен. Лечение любого заболевания проводят по показаниям. Дюфастон назначают при выраженнной клинике аденомиоза: обильных и болезненных менструациях, межменструальных кровотечениях, для подготовки к беременности. Эти же симптомы одновременно являются симптомами миомы матки, и тут дюфастон тоже оказывает благоприятное влияние. Но если жалоб нет, прием его необязателен.
Сохранить в соцсетях:
источник
На сегодняшний день аденоиды у детей можно назвать одной из самых распространённых проблем ЛОР-органов малышей 3 — 7 лет. Более того, данная патология молодеет и прогрессирует со временем. Своевременное и грамотное лечение позволит от них избавиться, а запущенное состояние в свою очередь может привести к серьёзным осложнениям и ухудшению качества жизни ребёнка.
Аденоидами у детей называется разрастание ткани глоточной миндалины. То есть это анатомическое образование, в норме являющееся важной частью иммунной системы ребёнка. Проще говоря, она держит первую линию обороны против микроорганизмов, которые стремятся попасть с вдыхаемым воздухом в организм.
Зачастую аденоиды являются сопутствующим симптомом какого-либо другого заболевания, но в некоторых случаях они могут перерасти в отдельную хроническую проблему, мешающую ребёнку нормально дышать и жить. Как правило, они появляются у детей до десяти лет, а с возрастом размер глоточной миндалины уменьшается, а у взрослых она иногда полностью пропадает. Для детей это незаменимый орган, поскольку до пяти лет ребёнок впервые сталкивается с гигантским количеством бактерий, вирусов и микробов – таким образом формируется его иммунитет.
Гипертрофия аденоидов у детей является характерным признаком для любых простудных и вирусных заболеваний. При ОРВИ ребёнок не может полноценно дышать носом, однако, как правило, это длится не больше недели.
Перечислим случаи, когда наблюдается увеличение миндалин и почему ткани не уменьшаются длительное время.
Частые острые респираторные заболевания. Если ребёнок регулярно контактирует с заражёнными людьми, то он довольно часто болеет, это особенно выражено при слабом его иммунитете. В таком случае миндалины приходить в норму просто не успевают и постоянно находятся в отёкшем виде. Данное состояние наиболее часто наблюдается у ослабленных детей, которые регулярно посещают детские коллективы (ходят в детский сад).
Инфекция. Большинство инфекционных заболеваний имеют такое проявление в совокупности с прочими симптомами. Если ребёнок внезапно перестал дышать носом, но при этом нет никаких выделений, нужно его осмотреть на наличие сыпи, а также следить за температурой. Миндалины могут быть увеличенными при гриппе, скарлатине, кори, краснухе, дифтерии, коклюше и др.
Ослабленный иммунитет. Если ребёнок не имеет полноценного и здорового питания, не гуляет на свежем воздухе, постоянно переносит инфекционные заболевания, то его иммунитет очень слабый. Также защитные силы маленького организма снижаются, если малыш дышит сухим пыльным воздухом или живёт в неблагоприятной экологической обстановке. Слишком частое употребление сладкого, искусственных красителей и консервантов, ароматизаторов, а также переедание очень пагубно влияют на общее состояние организма.
Наследственность. В некоторых случаях предрасположенность к увеличению лимфоидной ткани заложена на генетическом уровне. А именно, такая патология называется лимфатизм. Она приводит также к ухудшению нормального функционирования щитовидной железы: малыш становится апатичным, вялым и легко набирает вес.
Аллергия. Постоянно увеличенное и воспалённое состояние глоточной миндалины может свидетельствовать о регулярном контакте организма с аллергенами. То есть аденоиды формируются в ответ на раздражение слизистой. Таким образом, аллергеном может быть всё что угодно: пыльца растений, пищевые продукты, шерсть животных, пыль и т. д.
Осложнения. Иногда склонность к появлению аденоидов у ребёнка – это результат различных проблем у мамы в период беременности. К ним относятся: внутриутробная гипоксия и травмы плода, приём антибиотиков, приём сильнодействующих лекарственных препаратов, алкоголя или наркотиков, особенно на ранних этапах беременности.
В группе риска появления аденоидов находятся дети в возрасте от трёх до семи лет, которые регулярно посещают детские коллективы и имеют постоянный контакт с инфекциями. Верхние дыхательные пути у маленького ребёнка достаточно узкие и даже при незначительном отёке глоточной миндалины они полностью могут перекрываться и значительно затруднять или делать вовсе невозможным дыхание через нос. Однако у детей более старшего возраста вероятность возникновения аденоидов резко снижается, поскольку после семи лет размеры носоглотки увеличиваются, а миндалины, наоборот, начинают атрофироваться. Аденоиды уже в меньшей степени доставляют дискомфорт и мешают дыханию.
В зависимости от размеров принято различать три степени увеличения аденоидов:
- Аденоиды 1-й степени: миндалины небольшие и перекрывают верхнюю часть носоглотки не более чем на треть; проблемы с дыханием через нос бывают у детей лишь при горизонтальном положении тела, в основном по ночам.
- Аденоиды 2-й степени: глоточная миндалина значительно увеличена и примерно на половину перекрывает просвет носоглотки, при этом у детей носовое дыхание затруднено как днём, так и ночью.
- Аденоиды 3-й степени у детей занимают почти весь просвет носоглотки, поэтому ребёнок вынужден дышать ртом круглосуточно.
Клинические проявления гипертрофированной глоточной миндалины у детей связаны с сочетанием трёх факторов: механическим препятствием, которое вызвано увеличением миндалины, развитием инфекции в аденоидной ткани и нарушением рефлекторных связей.
Основным и самым очевидным симптомом, по которому можно заподозрить аденоиды у ребёнка, является регулярное затруднённое дыхание через нос и заложенность при отсутствии выделений из него.
Характерными признаками являются:
- расстройства сна, малыш спит некрепко, почти всегда с открытым ртом, часто просыпается и плачет во сне;
- вялость, капризность, быстрая утомляемость, раздражительность;
- сопение, храп, задержки и остановки дыхания во сне;
- сухой кашель по утрам;
- пересыхание слизистой рта;
- гнусавая речь, изменение тембра голоса;
- частые тонзиллиты, фарингиты, риниты;
- боли в ухе, снижение слуха, частые отиты из-за перекрытия канала, который соединяет носоглотку и ушную полость;
- ухудшение аппетита;
- головные боли.
У детей на фоне аденоидов довольно часто может развиваться такое осложнение, как аденоидит, которое может иметь острый или хронический характер. В первом случае он сопровождается болью и чувством жжения в носоглотке, повышением температуры тела, общей слабостью, насморком и заложенностью носа, слизисто-гнойными выделениями, а также болезненностью и увеличением ближайших лимфатических узлов.
Для диагностирования данной патологии достаточно несколько несложных, но довольно информативных методов.
Заподозрить аденоиды у ребёнка первоначально позволяет выявление таких клинических проявлений заболевания, как заложенность носа и гнусавость. При хроническом продолжительном течении достаточно отчётливо наблюдается симптом аденоидного типа лица, который характеризуется следующими характерными признаками: полуоткрытый рот, клинообразная нижняя челюсть, неправильный прикус, гнусавость, безэмоциональное и удручённое выражение лица.
К более объективным методам диагностики относят следующие:
1. Пальцевое исследование — доктор ориентировочно оценивает состояние носоглотки, а также степень увеличения аденоидов при помощи введения указательного пальца руки в рот ребёнку.
2. Задняя риноскопия — метод, при котором полость носоглотки осматривают с помощью специального небольшого зеркальца. Его не всегда с успехом удаётся применить, так как зеркало может вызвать рвотный рефлекс, раздражая слизистую оболочку, или при использовании у маленьких детей его диаметр попросту больше размера входа в носоглотку.
3. Эндоскопический метод с точки зрения постановки точного диагноза является наиболее информативным. Для осмотра полости рта и носоглотки используют специальный прибор – эндоскоп, который увеличивает и передаёт на экран монитора чёткое изображение. Данный метод помогает безболезненно и довольно быстро поставить верный диагноз. Кроме того, при эндоскопическом исследовании возможно выявление сопутствующих патологических изменений в носовой и ротовой полостях.
Для того чтобы назначить правильное лечение, необходимо точно дифференцировать степень аденоидов.
| Критерий | 1 степень | 2 степень | 3 степень |
| Размеры аденоидов | Размеры их невелики и лишь частично закрывают просвет носовых ходов. | Закрывают половину или даже две трети просвета носовых ходов. | Значительное увеличение миндалины, которая почти полностью закрывает просвет носоглотки. |
| Нарушение носового дыхания | Чаще всего в дневное время носовое дыхание остаётся нормальным. Его нарушение появляется в ночное время. Возможно сопение или храп во сне. | Дыхание через нос затруднено ночью и днём. Дышать ребёнок начинает преимущественно через рот, а ночью нередко храпит. | Носовое дыхание становится невозможным, поэтому ребёнок постоянно вынужден дышать через рот. |
| Другие симптомы | Иногда после сна дети остаются вялыми, так как дыхание через рот в полной мере не обеспечивает клетки головного мозга кислородом. | Из-за развития воспаления слизистой оболочки носа (ринит) происходит выделение секрета в большом количестве. Из-за частого вдыхания воздуха через рот высока вероятность острых респираторных заболеваний (ОРЗ). | У таких детей развивается «аденоидное лицо». Голос становится гнусавым. Иногда во время сна может происходить удушье из-за западания языка. После ночного сна дети остаются вялыми, нередко появляется головная боль. Кроме ринита, часто развивается средний отит (воспаление среднего уха). |
| Нарушение слуха | Не отмечается. | В редких случаях. | Возникает довольно часто. Увеличенные аденоиды не позволяют проникать воздуху в евстахиеву трубу (она нужна для уравновешивания разницы давления в среднем ухе). В результате ухудшается восприятие звука, и создаются условия для развития среднего отита. |
| Тактика лечения | Медикаментозное лечение. | Нередко прибегают к хирургическому лечению. | В абсолютном большинстве случаев требуется оперативное удаление аденоидов у детей. |
Аденоиды могут также встречаться и у взрослых людей. Раньше считалось, что они представляют собой только лишь детскую патологию. Но всё дело в том, что из-за анатомического строения у взрослых носоглотки обнаружить разрастания аденоидной ткани без специального оборудования бывает крайне трудно. Однако с введением новых методов диагностики в широкую практику (эндоскопическое исследование) появилась возможность диагностировать данную патологию у людей любого возраста.
Развиваться аденоиды могут по различным причинам. Чаще всего они возникают вследствие продолжительного воспаления слизистой оболочки носа, у взрослых это происходит при хроническом гайморите, рините или наличии аденоидов в детском возрасте.
На сегодняшний день лечение аденоидов не представляет трудностей. Учитывая степень увеличения, патологическое изменение в строении, а также частоту повторных явлений воспаления, прибегают к двум основным способам. К первому относится консервативный метод, который предусматривает приём лекарственных препаратов. Второй (хирургический) является более радикальным, при этом ребёнку удаляют патологически разросшуюся миндалину.
Данный метод применяется на начальных этапах развития патологического процесса. При этом учитывают наличие следующих факторов:
- аденоиды 1 — 2-й степени у детей;
- отсутствие признаков воспаления (отёчность, покраснение, болезненность и др.);
- нет функциональных расстройств (в аденоидах в норме имеется лимфатическая ткань, которая борется с возбудителями инфекции и предотвращает попадание их в организм).
При соблюдении всех назначений врача и правильном уходе размеры аденоидов с течением времени могут уменьшаться, и пропадает необходимость в хирургическом удалении.
К лекарственным средствам относят антигистаминные препараты, которые уменьшают аллергические реакции. Механизм действия их заключается в предотвращении образования веществ, под влиянием которых происходит возникновение аллергических и воспалительных реакций в носовой полости и носоглотке. Данные препараты уменьшают боль, отёчность, патологические выделения из носа, то есть ликвидируют явления насморка.
Антисептические средства используют для местного применения. Они обладают угнетающим воздействием на патологические микроорганизмы.
Для того чтобы укрепить иммунитет, применяют поливитаминные препараты.
В совокупности с лекарственными средствами проводят ультразвуковые токи, прогревание и другие физиотерапевтические процедуры.
Аденотомия у детей — самый эффективный метод лечения при третьей степени, когда из-за нарушения носового дыхания значительно ухудшается качество жизни. Операция проводится в плановом порядке в условиях стационара ЛОР-отделения строго по показаниям. Данная процедура не занимает много времени, и при отсутствии осложнений ребёнка отпускают домой в этот же день.
Показаниями для проведения операции являются:
- неэффективность медикаментозной терапии;
- значительное затруднение или отсутствие носового дыхания;
- воспаления аденоидов до четырёх раз в год;
- рецидивирующие воспаления среднего уха;
- хронический синусит;
- нарушения слуха;
- деформация лицевого скелета и грудной клетки;
- остановки дыхания во сне.
Удаление аденоидов у детей противопоказано, если есть врождённые аномалии развития мягкого и/или твёрдого нёба, заболевания крови, повышенная склонность к кровотечениям, тяжёлые заболевания сердечно-сосудистой системы, а также воспалительный процесс в аденоидах. Кроме того, аденотомия не выполняется в течение месяца после проведения плановой прививки и в период эпидемий гриппа.
Операция почти всегда осуществляется под общей анестезией. Это помогает избежать психологической травмы, которую ребёнок получает при проведении процедуры под местным обезболиванием.
Эндоскопическая методика является малотравматичной, имеет минимальное количество осложнений, позволяет ребёнку вернуться к обычному образу жизни в течение короткого времени, а также сводит возможность рецидива к минимуму.
С целью профилактики послеоперационных осложнений необходимо соблюдать следующие правила:
- принимать лекарства, назначенные врачом;
- не употреблять горячую твёрдую пищу;
- ограничить физические нагрузки в течение двух недель;
- не посещать детские коллективы и места массового скопления людей;
- избегать пребывания на открытом солнце;
- не принимать ванны в течение трёх — четырёх дней.
Противопоказаниями для проведения хирургического лечения аденоидов являются: заболевания крови, при которых повышен риск осложнений в виде кровотечений, тяжёлые нарушения функций сердечно-сосудистой системы, увеличение вилочковой железы, а также острые инфекционные заболевания. В последнем случае аденотомию обычно проводят через 30 — 45 дней после полного выздоровления.
Профилактика появления аденоидов у детей сводится к следующим основным принципам:
- Необходимо принимать меры, которые повышают защитные силы организма ребёнка. К ним относятся закаливающие процедуры (регулярные прогулки на свежем воздухе, обтирания мокрым полотенцем, активные занятия спортом).
- Постоянное употребление свежих фруктов и овощей обогатит организм витаминами и минералами, которые нужны для нормального функционирования всех систем и органов, а также укрепят иммунный статус. В зимнее время и весной в качестве дополнения к основному рациону прибегают к применению поливитаминных препаратов.
- Если всё же малыш часто болеет острыми респираторными заболеваниями (ринит, гайморит, ангина), необходимо своевременное соответствующее лечение, назначенное доктором, во избежание перехода в хронические формы. Также в таких случаях в сочетании с приёмом витаминных препаратов рекомендуется давать ребёнку лекарства, повышающие иммунный ответ организма.
Хотелось бы в заключении отметить, что аденоиды есть у всех детей, а часть из них даже переносит их воспаление. Однако выраженность данного процесса может быть различной: от легко поддающейся лечению до тяжёлой, с осложнениями и постоянными рецидивами. Повлиять на него возможно, лишь своевременно проводя необходимое лечение и профилактику повторных случаев заболевания.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник