С 9:00 до 21:00, 365 дней в году
без перерыва и выходных
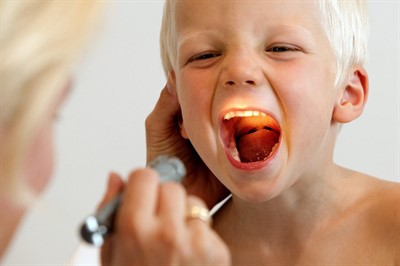
А где поставить запятую – решит врач. Аденоид – это миндалина, расположенная в носоглотке человека. Основная часть у аденоида состоит из лимфоидных тканей, функция которых состоит в производстве клеток иммунитета, лимфоцитов, и формировании первого защитного барьера от патогенных организмов в органах дыхания.
Другими словами, аденоиды уничтожают вирусы и бактерии, попадающие в организм. В этой статье мы собрали всю актуальную и важную информацию об аденоидах – от ответов на вопрос «Что это такое?», лечения и до показаний к оперативному вмешательству.
Аденоидная миндалина вместе с нёбными и другими миндалинами (язычная, трубная) – это органы иммунной защиты, которые активно функционируют у всех детей до первых 10-12 лет. Они захватывают и уничтожают вирусы и бактерии и увеличиваются почти у всех детей к 2-3 годам, достигая максимальных размеров к 5-6 годам. После 6 лет она подвергается обратному развитию и уменьшается. К 15 годам они практически отсутствуют.
В процессе функционирования миндалины подвергаются атакам огромного количества вирусов и бактерий, которые попадают туда с вдыхаемым воздухом.
В тот момент, когда поверхность миндалины полностью засыпана вирусами и бактериями, она начинает увеличиваться чтобы «работать лучше» за счет увеличения ткани. Обычно это происходит в 2-3 года, когда дети попадают в садик и часто болеют.
Степень увеличения аденоидов не очень связана с тяжестью её проявлений (поэтому одни дети с аденоидами 3 стадии не имеют никаких проявлений, а другие с 1-2 стадией имеют выраженные проявления) и играет незначительную роль в принятии решения о лечебной тактике. Главный ориентир-самочувствие ребёнка!
Когда же это пройдет? У большинства детей (но не у всех) процесс уменьшения аденоидов происходит примерно в 6 лет. Характерные проявления увеличенных аденоидов наблюдаются у 25-40% детей с гипертрофией аденоидов в зависимости от индивидуальной предрасположенности.
Достаточно часто увеличение аденоид сочетается с аллергическим ринитом, что затрудняет диагностику. Запомните, врач на осмотре не может их увидеть. Он может только заподозрить по косвенным признакам. Окончательный диагноз ставится при наблюдении ребёнка достаточное время и с помощью рентгеновского снимка. Самыми характерными признаками, при которых надо обращаться к врачу являются: постоянно открытый рот, наличие постоянно любого отделяемого из носа, храп во сне, нарушение носового дыхания, снижение слуха. Аденоиды практически не поддаются консервативному лечению, вообще не поддаются физиотерапевтическому лечению и в большинстве случаев лечатся хирургическим путём. В любом случае, ребёнок с аденоидитом должен наблюдаться врачом, так как очень часто возникают осложнения.
Наследственность — по крайней мере, если родители страдали аденоидами, ребёнок в той или иной степени тоже с этой проблемой столкнется.
Воспалительные заболевания носа, горла, глотки — и респираторные вирусные инфекции, и корь, и коклюш, и скарлатина, и ангины и т. д.
Нарушения питания — особенно перекармливание и избыток сладкого.
Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
Нарушения оптимальных свойств воздуха, которым дышит ребёнок — очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
Таким образом, действия родителей, направленные на профилактику аденоидов, сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета — кормление по аппетиту, физические нагрузки, закаливание, ограничение контактов с пылью и бытовой химией, оптимизация физических свойств вдыхаемого воздуха.
Но если аденоиды есть, лечить надо — уж слишком опасны и непредсказуемы последствия, если не вмешиваться. В то же время главное — коррекция образа жизни и только потом лечебные мероприятия.
Главным, наиболее существенным и наиболее опасным следствием аденоидов является постоянное нарушение носового дыхания. Ощутимое препятствие для прохождения воздушной струи приводит к дыханию через рот, а, следовательно, к тому, что нос не может выполнять свои функции, которые, в свою очередь, очень важны. Следствие очевидно — в дыхательные пути попадает необработанный воздух — не очищенный, не согретый и не увлажненный. А это многократно увеличивает вероятность воспалительных процессов в глотке, в гортани, в трахее, в бронхах, в легких (ангины, ларингиты, трахеиты, бронхиты, пневмонии).
Постоянно затрудненное носовое дыхание отражается и на работе самого носа — возникают застойные явления, отёк слизистой оболочки носовых ходов, непроходящие насморки, нередко возникают гаймориты, изменяется голос — становится гнусавым. Нарушение проходимости слуховых труб, в свою очередь, приводит к ухудшению слуха, к частым отитам.
Дети спят с открытым ртом, храпят, жалуются на головные боли, часто болеют респираторными вирусными инфекциями.
Внешний вид ребёнка с аденоидами удручающий — постоянно открытый рот, густые сопли, раздражение под носом, платочки во всех карманах. Врачи даже придумали специальный термин — «аденоидное лицо».
Увеличенные аденоиды проявляют себя в 25-40% случаев от всех гипертрофированных аденоидов.
Эти проявления возникают из-за особого расположения аденоидов в носоглотке как пересечении нескольких дорог, где:
- Проходит воздух
- Открываются слуховые трубы
- Возникает скопление и застой слизи после ОРВИ
- Выполняется резонаторная функция речи
Уверенные аденоиды нарушают проходимость дыхательных путей, частично (редко — полностью) перекрывая носовые ходы. Поэтому увеличенные аденоиды могут нарушать механизмы дыхания, слуха, голосообразования и прикуса, что проявляться как:
- храп и шумное дыхание во сне;
- постоянная/периодическая заложенность носа с насморком или без (выделения из носа или стекание по задней стенке);
- затяжные насморки после ОРВИ (> 10-14д) и частые отиты, снижение слуха;
- постоянное дыхание через рот и изменение прикуса (формирование «аденоидного лица», гнусавость речи).
Ряд исследований показали, что нарушение дыхания во сне может приводить к кислородному голоданию с нарушением работы сердца/легких и возникновению беспокойного сна (ночные кошмары, обильное потоотделение, атипичные позиции во сне, ночные мочеиспускания). После восстановления проходимости дыхательных путей на фоне операции все эти проявления проходят.
Стекание слизи по задней стенке на фоне затяжного насморка может вызывать раздражение голосовых связок и нижних дыхательных путей, в результате чего возникает кашель.
Однако, кашель во сне и стекание слизи по задней стенке не являются специфичными симптомами так как могут встречаться при большом количестве других патологий (например, ОРВИ или рефлюксной болезни): при наличии таких симптомов нужна детальная оценка ситуации.
Понятие «аденоидит» во всем мире уже не используется, так как у детей редко отмечается изолированное воспаление того или иного отдела носа. Чаще при воспалительном процессе в носу у детей задействованы несколько отделов носа одновременно и почти каждое воспаление в носу будет сопровождаться и синуситом, и задним ринитом и стеканием слизи по задней стенке глотки.
В определенный момент, когда аденоиды полностью покрыты бактериями, они теряют свою защитную функцию и, увы, становятся источником хронического воспаления в организме. Увеличенные аденоиды нарушают носовое дыхание, что приводит к дыханию через рот и вследствие этого воздух начинает давить на язык, а щеки-на челюсть, происходит деформация верхней челюсти и её сужение, а в дальнейшем – к нарушению механизма жевания и глотания, что приводит к повреждению височно-нижнечелюстного сустава.
Операция рекомендована в случае отсутствие эффекта от консервативного лечения при сохранении симптомов, нарушающих состояние ребёнка:
- Затяжной насморк (больше 3 месяцев) на фоне других симптомов увеличенных аденоидов
- 3 и более острых средних отитов за полгода, 4 и более за год независимо от степени увеличения аденоидов
- Экссудативный средний отит (наличие жидкости за барабанной перепонкой без признаков острого воспаления) в течение 3 и более месяцев и с достоверным снижением слуха и/или задержкой речевого развития, а также при наличии структурных изменений в среднем ухе у детей старше 4 лет
- Остановки дыхания во сне (может быть 3 степеней тяжести, установить которые можно на полисомнографии)
- Нарушение прикуса
Стандартом на сегодня является аденотомия под контролем эндоскопа (когда хирург видит аденоиды через камеру)
По данным некоторых исследований, аденотомия облегчает течение бронхиальной астмы.
После аденотомии вероятность рецидива низкая, но все же есть, особенно у детей раннего возраста (до 3 лет). Если возникает повторное разрастание это не значит, что снова нужна будет операция – часто бывает достаточно консервативной терапии.
Многие родители ждут от операции чуда. С операцией действительно «уходят» такие симптомы, как частые насморки и отиты. Но коррекция прикуса и нарушение дыхания во сне могут не пройти быстро. Также, незначительно снижается частота стандартных ОРВИ.
В любом случае решение должен принимать врач.
Суть операции — удаление увеличенной глоточной миндалины.
Операция возможна и под местной, и под общей анестезией.
Операция по продолжительности одна из самых коротких — одна-две минуты, а сам процесс «отрезания» — несколько секунд. Специальный кольцевидный нож (аденотом) вводится в область свода носоглотки, прижимается к нему и в этот момент аденоидная ткань входит в кольцо аденотома. Одно движение руки — и аденоиды удалены.
Несложность операции не является свидетельством безопасности операции. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
Аденотомия не является неотложной операцией. К ней желательно подготовиться, пройти нормальное обследование и т. д. Нежелательна операция во время эпидемий гриппа, после перенесенных острых инфекционных болезней.
Восстановительный период после операции протекает быстро, ну разве что один-два дня желательно не очень «скакать» и не есть твердого и горячего.
Обращаю внимание на тот факт, что, вне зависимости от квалификации хирурга, удалить глоточную миндалину полностью невозможно — хоть что-то да останется. И всегда имеется вероятность того, что аденоиды появятся (вырастут) вновь.
Повторное появление аденоидов является поводом для серьёзных родительских раздумий. И вовсе не о том, что «попался» нехороший врач. А о том, что все врачи, вместе взятые, не помогут, если ребёнка окружают пыль, сухой и теплый воздух, если дитя кормят с уговорами, если телевизор важнее прогулок, если нет физических нагрузок, если. Если маме и папе проще отвести ребёнка к отоларингологу, чем расстаться с любимым ковром, организовать закаливание, занятия спортом, достаточное пребывание на свежем воздухе.
У примерно 30% детей симптомы аденоидной гипертрофии могут значительно уменьшаться или вовсе проходить от правильного лечения.
Самый эффективный способ консервативного лечения аденоидов сегодня – интраназальные стероиды в виде спреев. Они создаются на основе собственных гормонов человека, не имеют побочных эффектов и безопасны для детей даже при длительном применении. Эти лекарства местного применения, активные вещества всасываются в слизистую всего лишь на 20%. Главное — не прерывать лечение и правильно использовать спреи. Терапия длится от 4 недель до 3 месяцев.
Второй важнейший момент — регулярное наблюдение ЛОРа.
Увеличение аденоидов – нормально для всех детей. А лечение зависит от клинических проявлений, связанных с увеличенными аденоидами.
- убедиться, что проявления связаны именно с аденоидами
- оценить выраженность проявлений
Что же можно поделать с такими проявлениями аденоидов, как частые отиты, затяжные насморки, храп, нарушение прикуса?
- Затяжные насморки (больше 2 недель от начала ОРВИ) лечатся:
- солевыми растворами
- противовоспалительными препаратами (назонекс, авамис – разрешены с 2 лет)
- системными антибиотиками
Другие средства (физиотерапия, антигистаминные, местные антибиотики, протаргол, деринат, гомеопатические средства) не входят в стандарты лечения, так как нет доказательств их эффективности.
- Для снижения храпа и улучшения сна (самое грозное проявление, так как может скрывать за собой остановки дыхания во сне) эффективны:
Спреи на гормональной основе (Авамис и Назонекс, курсом на 1-3 месяца) – стандарт консервативного лечения нарушения дыхания во сне – достоверно снижают храп и остановку дыхания во сне.
Монтелукаст (сингуляр), Зафиролукаст: антилекотриеновые препараты улучшают дыхание во сне и уменьшают размеры аденоидов, особенно у детей с аллергическими заболеваниями.
- При наличии повторных острых средних отитов рекомендованы:
Вакцинация от пневмококка (превенар-13, пневмовакс-23) и гемофильной палочки (Хиберикс, Акт-хиб, в составе Пентаксима): доказано снижение количества отитов и их тяжести.
Шунтирование барабанных перепонок отдельно или в комбинации с аденотомией.
- Нарушение прикуса (высокое стояние твердого неба, сужение верхней челюсти, скученность зубов, перекрестный прикус в боковом отделе): консультация ортодонта.
Увы, обычно частота ОРВИ после консервативного лечения или аденотомии снижается незначительно. Считается нормальным, если ребёнок болеет до 8-12р/год даже без увеличенных аденоидов!
источник
Большинство родителей имеет свой взгляд на любую педиатрическую проблему. И зачастую этот взгляд с мнением докторов не совпадает. В этом смысле вопрос об удалении аденоидов не является исключением. Почти все мамы думают: «Родного ребенка под нож не отдам». Установку же некоторых врачей можно выразить одной крылатой фразой из известного фильма: «Резать к чертовой матери, не дожидаясь. » Стоп! А что же такого страшного можно ожидать от аденоидов?
Для начала попробуем разобраться, что это вообще за заболевание, почему оно возникает и по каким признакам его можно у ребенка обнаружить.
Аденоиды — это патологическое увеличение (гипертрофия) носоглоточной миндалины. В норме миндалина выполняет функцию самую что ни на есть благородную — защищает организм от инфекций, фактически служит пограничником, который в случае нападения врага — бактерий или вирусов — первым вступает в битву за здоровье.
А вот ее увеличение приводит к появлению не очень-то приятных симптомов: к обильным выделениям из носа, его заложенности и, как следствие, к затрудненности дыхания. Разросшаяся лимфоидная ткань перекрывает доступ воздуху, попадающему в легкие через носоглотку.
Заканчивается все тем, что ребенок начинает дышать исключительно через рот. Его он закрывает только после настоятельной просьбы родителей. Но уже через несколько минут все возвращается на круги своя: малыш ходит, играет, ест и спит с открытым ртом. Некоторые взрослые могут спросить: Ну и что? Какой от этого вред? Какая разница, как дышит ребенок? А разница, оказывается, есть. При дыхании через рот в организм поступает слишком мало кислорода.
Все ткани и органы ощущают нехватку питания, и прежде всего, это касается головного мозга. По этой причине малыш с аденоидами развивается хуже своих сверстников. Он плохо концентрирует внимание, быстро устает, отличается вялостью и апатией. В школе у таких детей часто снижена успеваемость. Хотя, на самом деле интеллектуальное развитие остается у них в норме.
Постоянное дыхание через рот также приводит к деформации лицевого черепа. Отоларингологи даже придумали специальный термин — аденоидное лицо. Специалист легко определит наличие заболевания у ребенка по его отвисшей нижней челюсти, воспаленной верхней губе и сглаженным носогубным складкам. Со временем у маленьких пациентов формируется неправильный прикус, возникают логопедические проблемы, и это уже на фоне имеющейся гнусавости. Если заболевание возникает в раннем периоде — до года, то малыш с трудом овладевает речью.
Дети с тяжелой формой аденоидов нередко страдают и от беспокойного сна. Бывает, что они просыпаются по несколько раз за ночь, потому что им трудно дышать, а также из-за собственного храпа или из-за сухого кашля, который возникает рефлекторно, в ответ на проглатывание выделений из слизистой носа. В некоторых случаях может возникать ночное недержание мочи, вызванное изменениями ритма кровообращения головного мозга.
Еще одно неприятное следствие увеличенной миндалины — ухудшение слуха. Аденоиды закрывают отверстия евстахиевых труб и нарушают нормальную вентиляцию среднего уха, что приводит к развитию частых отитов и даже тугоухости.
Проверить, в порядке ли слух у ребенка, каждая мама может самостоятельно, не обращаясь за помощью к специалисту. Для этого существует несложный метод диагностики — шепотная речь. Как его применить? Просто позовите ребенка шепотом с отдаленного расстояния. Если он не услышит с первого раза, подойдите поближе и повторите его имя снова.
Продолжайте обращаться к малышу до тех пор, пока он не отзовется. Если окажется, что ребенок воспринимает шепотную речь с расстояния менее шести метров, то это — повод обратиться к отоларингологу. В том случае, если тугоухость связана с аденоидами, то пугаться ее не стоит. Нарушения слуха пройдут, как только будет решена проблема, их вызвавшая. Правда, причиной может оказаться и другая болезнь, например, неврит слухового нерва. В любом случае медлить с консультацией у отоларинголога не стоит.
Мы перечислили достаточно много осложнений, вызванных аденоидами. Наверное, даже чересчур много для одной единственной миндалины, не правда ли? А ведь это еще далеко не все. Прибавьте ко всему вышесказанному частые головные боли, проблемы с желудочно-кишечным трактом, анемии, астматические приступы. В общем, получается, что одна патология в организме автоматически влечет за собой другую. А запущенность процесса приводит к тому, что здоровье ребенка оказывается под серьезной угрозой.
Каковы же причины столь опасного заболевания? Подмечено, что чаще всего аденоиды появляются у детей в возрасте 3-7 лет, когда малыши начинают ходить в детский сад, школу и обмениваться со сверстниками не только своими игрушками, но и микрофлорой. В результате чего возникают частые болезни: скарлатина, корь, дифтерия, ОРВИ и т.д. Они-то в свою очередь и провоцируют увеличение и воспаление миндалины. Также большую роль в развитии заболевания играют наследственные факторы. Если папе или маме ребенка в детстве ставили диагноз аденоидные разрастания, то вероятность их появления у крохи очень высока.
Важно, чтобы заболевание было диагностировано как можно раньше. Тогда вероятность успешного лечения аденоидов значительно возрастает.
Возникает логичный вопрос: «Как же бороться с аденоидами в носу?» Здесь все зависит от степени разрастания миндалины. Если она не сильно перекрывает просвет воздухоносных путей, то можно обойтись медикаментозным лечением, физиотерапией, дыхательной гимнастикой и курортотерапией. Но справедливости ради надо сказать, что все эти меры не всегда оказываются эффективными. Если в течение полугода никаких улучшений от их применения не наблюдается, и ребенок продолжает мучиться от болезни, то впору подумать о хирургическом решении проблемы.
Операция по удалению аденоидов (аденотомия — частичное удаление или аденэктомия — полное удаление носоглоточной миндалины), сегодня проводится под местной анестезией или под общим обезболиванием. Первый считается более безопасным с физиологической точки зрения. Но большинство врачей полагают, что наблюдение за ходом операции у неподготовленного малыша может вызвать серьезную психологическую травму. Память о проделанной экзекуции и страх перед людьми в белых халатах останутся на долгие годы. Именно поэтому все чаще в больницах прибегают к общей анестезии, как к более гуманному способу обезболивания по отношению к ребенку.
Проводится операция быстро: всего за несколько минут при местной анестезии и 20-30 минут при эндоскопическрм вмешательстве. Три первых послеоперационных дня ребенку нельзя давать горячую пищу: она может вызвать расширение сосудов и кровотечения.
Исключен также прием острых, холодных блюд. Подогретыми супами и кашами кормят, начиная с четвертого дня, не раньше. Такой режим устанавливают малышу дней на 9-10. Затем он сможет вернуться к привычному образу жизни.
Побочные эффекты и осложнения от аденотомии или аденэктомии встречаются редко. Поначалу после удаления миндалины ребенок будет дышать ртом. Это не значит, что операция оказалась бесполезной. Просто малышу трудно сразу перейти на носовое дыхание. Помимо этого, на месте удаленных аденоидов появляется послеоперационный отек. Он загораживает носоглотку и мешает сделать полноценный вдох в первые дни после операции. Но к десятому дню все проходит, и ребенок дышит свободно.
Существует еще одна неувязка: удаленная миндалина может отрасти заново. И она тоже не застрахована от гипертрофии и воспаления. Но происходит это не всегда, да и вновь появившиеся аденоиды повторно удаляют нечасто. В таких случаях врачи стараются ограничиться консервативным лечением.
Иногда бывает так, что родители малыша отказываются от проведения операции, узнав о том, что с возрастом носоглоточная миндалина уменьшается в размерах, а у большинства взрослых она вообще атрофируется. Действительно, зачем удалять проблему, которая со временем сама может исчезнуть? Для начала нужно вспомнить, что излишняя категоричность до добра еще никого не доводила. Возобладать в принятии окончательного решения должны не домыслы и предубеждения, а здравый смысл.
Надо все взвесить, тщательно продумать и сообща с детским врачом прийти к определенному, и главное, разумному выводу. Доктора знают, что до 5 лет носоглоточная миндалина играет большую роль в формировании детского иммунитета и придерживаются золотого правила: если ребенку можно обойтись без операции, то ее лучше не назначать. Хирургическое вмешательство — крайняя мера. Если врач на ней настаивает — значит это действительно необходимо.
При аденоидах малого и среднего размера (заболевании 1 и 2 степени) назначают консервативное лечение: закапывание в нос 2 %-ого раствора протаргола, промывание носовой полости, применение детских сосудосуживающих капель, спасающих нос от заложенности.
К промыванию носа на фоне аденоидов у ребенка следует подходить с крайней осторожностью. Неправильно проделанная процедура может привести к попаданию раствора в полость среднего уха и развитию острого отита. В 100-% случаев такая ситуация возникает при аденоидах 3 и 4 степени. Поэтому важно помнить, что при тяжелых формах заболевания нос промывать запрещено. Также как нельзя это делать при часто возникающих носовых кровотечениях и хронических отитах у маленьких пациентов.
Большинство детей относятся к данному методу лечения с неприязнью и даже боятся его. Поэтому важно подойти к вопросу деликатно, объяснить ребенку, что это необходимо для его здоровья — чтобы носик лучше дышал. Хорошо, если процесс будет проведен в игровой форме или один из родителей на своем примере покажет, что промывание носа абсолютно безболезненно. Наглядная демонстрация процедуры папой или мамой должна убедить ребенка в том, что делать ее совсем не страшно.
Многих родителей интересует вопрос, с какого возраста вообще можно промывать нос ребенку? Ответ прост. С того момента, как вы сможете объяснить ему порядок проведения процедуры и будете уверенны в том, что малыш сумеет понять вас правильно. Врачи советуют это делать не раньше 4 лет. До этого момента для очищения полости носа пользуются специальными детскими капельками, которые размягчают густые выделения слизистой, ватными фитильками и аспираторами.
Для промывания можно применять обычную кипяченую воду, отвары лекарственных трав (ромашки, эвкалипта, календулы, шалфея, зверобоя), морскую воду, изотонический раствор или специальные готовые составы, которые продаются в аптеке. Разрешается чередовать разные средства: использовать то одно, то другое. Растворы подбирают совместно с врачом-отоларингологом, исходя из того, какие аллергические реакции проявлялись у ребенка в анамнезе. Готовый препарат должен быть немного теплым (температура 34-36°). Объема 100-200 мл будет вполне достаточно для проведения одной процедуры.
Очень хорошо не только удаляет скопившуюся слизь, но также снимает отек и оказывает бактерицидное действие морская вода. Приготовить ее можно из сухой морской соли (1/2 ч. л. развести на стакан воды) или, за неимением оной, из обычной пищевой (1/3 ч. л. растворяют в стакане воды и добавляют 2 капли йода).
Перед тем, как приступить к процедуре, убедитесь в том, что нос ребенка не заложен. Отоларингологи советуют предварительно очистить полость от выделений либо с помощью аспиратора, либо путем тщательного отсмаркивания. Если и после этого проходимость носовых ходов остается затрудненной, разрешается закапать малышу сосудосуживающие капли (по одной капле в каждую ноздрю). После этого можно начинать промывание.
Процедуру проводят, стоя над раковиной. Раствор набирают в небольшую спринцовку с тонким носиком или пользуются специальным аптечным устройством (его еще называют «носовым душем»). Ребенку нужно наклониться вперед на 90°. Голову следует держать строго вертикально, наклонять ее во время процедуры вправо-влево нельзя. Попросите ребенка сделать глубокий вдох и выдавите небольшое количество раствора в одну из ноздрей. Жидкость полностью заполнит носовой ход и вытечет из другого.
Если вода будет попадать в рот, можно посоветовать ребенку произносить во время впрыскивания протяжный звук «и-и». Мягкое небо при этом подымается и отграничивает носоглотку. После этого необходимо высморкаться и повторить процедуру со второй ноздрей. И так — несколько раз. Завершают промывание продуванием носовых ходов, которое удалит остатки раствора со слизистой.
Если такой — проточный метод промывания (из одной ноздри в другую) — вызывает затруднения, можно попробовать более простой способ: впрысните небольшое количество жидкости ребенку в нос и попросите его тут же высморкаться. Следите, чтобы голова опять же находилась в вертикальном положении и ни в коем случае не запрокидывалась назад. Раствор не должен попадать ни в рот, ни тем более в уши. Даже небольшое количество жидкости, оказавшееся в полости среднего уха, спровоцирует серьезный отит, вылечить который потом будет очень нелегко.
По истечении 15 минут после промывания наступает черед назначенных доктором анисептических или антибактериальных средств. К антисептическим относят коллоидные препараты серебра, в частности протаргол.
В отличие от сосудосуживающих капель, которые нужно закапывать малышу на боку так, чтобы они не попали в рот и подействовали только на слизистую полости носа, протаргол закапывается на спине. Делается это для того, чтобы вещество стекло из носовой полости в носоглотку и достигло поверхности миндалины. Ионы серебра, содержащиеся в протарголе, убивают все болезнетворные микроорганизмы, а также немного подсушивают воспаленную лимфоидную ткань, уменьшая ее в размерах. В каждую ноздрю закапывают 2-6 капель препарата (в зависимости от возраста пациента и тяжести заболевания).
Рекомендуется, чтобы ребенок после этого какое-то время еще полежал на спине, не поднимая головы. В идеале — минут 15. Но если малыш капризничает, можно ограничиться и 5 минутами. Закапывание проводят по рекомендации врача, как правило, 2 раза в сутки в течение 2 недель. Повторный курс лечения может быть назначен через месяц. Не забывайте, что срок годности у 2 %-ого раствора протаргола очень небольшой. Всего 30 дней с момента изготовления. Поэтому старый флакончик с препаратом для нового курса использовать будет уже нельзя.
Не стоит пренебрегать и дыхательной гимнастикой, которую рекомендуют специалисты для лечения аденоидов. Проводить ее маме лучше одновременно с малышом, превращая процесс в забавную игру. Гимнастика укрепляет дыхательные мышцы, стимулирует кровообращение в пазухах носа, способствует профилактике гайморита. Кроме того, в процессе упражнений больной организм насыщается недостающим ему кислородом.
К сожалению, у детей аденоиды часто сопровождаются еще одним заболеванием — гипертрофией небных миндалин (по-народному, гланд). В таком случае затрудняется дыхание не только через нос, но уже и через рот. Небные миндалины, как и носоглоточная, защищают малыша от патогенных микроорганизмов, но делают это гораздо активнее. Поэтому их удаление — более ощутимая потеря для организма. Без них ребенок в большей степени подвержен риску бронхолегочных заболеваний.
Воспаленные небные миндалины представляют собой гораздо большую опасность, чем возможные простуды. Они — источник хронической стрептококковой инфекции, которая, периодически обостряясь, провоцирует развитие лихорадки и ангины. Последняя в свою очередь может дать осложнения на почки и сердце. Так что в случае «двойного комплекта» болезни бывает разумнее пойти на хирургическую операцию, нежели подвергать здоровье ребенка серьезному риску.
В заключении хочется отметить, что увеличенные миндалины — вопрос очень деликатный. Здесь многое зависит от компетентности врача и здравомыслия родителей. Решение о лечении должен принимать грамотный специалист. Не бабушки, которые «вас вырастили здоровыми, и о внуках позаботятся», не подруги, у которых была «точь-в-точь такая же ситуация» и тем более не многочисленные форумы с виртуальными мамочками.На стороне врача — доскональное знание проблемы и опыт. Поверьте, он до последнего будет сражаться за то, чтобы привести миндалины «в чувство» без скальпеля. Но если лечение не помогает, а аденоиды продолжают подрывать здоровье ребенка, то откладывать хирургическое вмешательство в долгий ящик не стоит.
источник
Весна — время, когда родители, измученные простудами у ребенка, уставшие бороться с заложенностью носа, очень часто получат от ЛОР-врача направление на удаление аденоидов. Нужно ли удалять аденоиды, рассказывает отоларинголог Иван Лесков, который написал о лечении аденоидов целую книгу — «Аденоиды без операции». А для родителей создал простой тест, позволяющий оценить состояние аденоидов у ребенка.
Если попросить ребенка открыть рот и сказать «а» (что, кстати, не очень правильно с точки зрения техники осмотра), то аденоидов вы не увидите — их будет скрывать от вас мягкое небо. Точно так же нельзя увидеть аденоиды и через нос, если посветить туда фонариком. Даже ЛОР-врач, который использует рефлектор и носорасширитель, заглядывая в нос, аденоидов не видит. Для того чтобы их увидеть и оценить, необходимы специальные методы исследования — рентген, компьютерная томография, эндоскопия носоглотки, осмотр носоглотки зеркалом.
Так что если врач при осмотре ни одним из перечисленных методов не воспользовался, но сказал вам: «У ребенка аденоиды, надо удалять», — не торопитесь впадать в отчаяние. Врач не поставил диагноз, сделал предположение А предположение вовсе не является показанием к операции.
Аденоиды, несмотря на то, что величают их во множественном числе — это миндалина. Расположена она в носоглотке, тотчас позади носа. Надо сказать, что миндалина у нас такая не одна — есть еще небные миндалины (их иногда называют гландами и вот их-то как раз и легко увидеть, если ребенок откроет рот), есть тубарные миндалины — они прикрывают вход в устье евстахиевых труб, чтобы инфекция не проскакивала по этим самым трубам из носоглотки в ухо и не вызывала бы отитов.
Есть еще несколько миндалин, и все вместе их называют лимфоидным кольцом глотки. Это самое кольцо контролирует вход в организм на предмет попадания в него всяких там микробов, вирусов и прочей нечисти.
Лимфоидная ткань состоит из основы (соединительной ткани) и прибывших туда со всех уголков организма лимфоидных клеток — лейкоцитов.
Когда организм растет, большая часть непростой работы по борьбе с входящей инфекцией валится именно на аденоиды (из-за этого они и увеличиваются). А поскольку организм еще маленький и иммунная система у него незрелая, собравшиеся со всего организма лимфоциты только учатся распознавать чужеродные клетки — антигены.
Примерно к 6-7 годам аденоиды передают эстафету небным миндалинам (которые гланды) и начинают потихоньку уменьшаться. Именно на этом основано убеждение, что ребенок может аденоиды попросту перерасти.
Внешне аденоиды разделены на три дольки, они розовые, а в центре их расположена неглубокая лакуна — именно в этой лакуне и собираются слизь и гной, когда начинается воспаление.
Сами по себе аденоиды кровоснабжаются достаточно скудно — к ним идут только капиллярные сосуды. Как раз поэтому — из-за плохого кровоснабжения — врачи так легко предлагают аденоиды удалить и как раз поэтому лечение антибиотиками чаще всего не оказывает никакого влияния на воспаление собственно аденоидов.
А еще аденоиды не имеют четкой границы с окружающими тканями (как, например, небные миндалины, имеющие капсулу), поэтому удалить их полностью невозможно физически. Все равно остаются небольшие скопления лимфоидных клеток, из которых потом — при соответствующих условиях — аденоиды с удовольствием вырастают до прежних размеров.
Если врач поставил вам диагноз «аденоиды», очень важен вопрос, каким образом он это сделал.
Типичный осмотр выглядит так: доктор оценивает состояние ребенка (если врач отработал в поликлинике больше пяти лет, для этого достаточно одного взгляда), затем выслушивает жалобы, затем бегло щупает лимфоузлы и заглядывает ребенку в уши, горло и нос.
Мы с вами помним, что аденоиды, вот так просто заглянув в нос и горло, увидеть нельзя. И если врач после такого осмотра поставил вам диагноз «аденоиды второй степени», то он не видел их и не установил их размер. Выражаясь вульгарным языком, вас попросту развели.
Так что же на самом деле должен сделать врач, чтобы аденоиды увидеть?
- Самый древний способ — пальцевое исследование носоглотки. Врач вводит палец ребенку в рот и пытается, заведя палец в носоглотку, ощупать аденоиды. При прощупывании аденоидов степень их увеличения установить легко, но высока вероятность травмы — воспаленные аденоиды на малейшее прикосновение отвечают кровотечением.
- Исследование носоглотки при помощи зеркала (задняя риноскопия). Врач берет очень маленькое круглое зеркало на длинной ручке и пытается втиснуть его в горло ребенку как можно глубже. Такой осмотр позволяет не только оценить степень увеличения аденоидов, но и увидеть на них воспалительные изменения. Однако единственный способ задокументировать увиденное врачом — это запись в карте. Так что придется верить врачу на слово.
- Рентген носоглотки. Долгое время врачи, не утруждая себя осмотром носоглотки, молча отправляли детей с затруднением носового дыхания на рентген. Однако рентгеновские лучи одинаково «видят» как мягкие ткани (аденоиды), так и скопившееся на поверхности слизь или гной — в виде серой тени, закрывающей просвет носоглотки. А значит, рентген запросто может прибавить вашему ребенку степень-другую увеличения аденоидов. И даже если ребенок просто часто болеет, а в носоглотке у него скопились сопли, вас все равно направят на операцию с диагнозом «аденоиды третьей степени».
- В наше время врачи все чаще вместо рентгена или осмотра носоглотки зеркалом проводят эндоскопическое обследование носоглотки. Это самый современный, самый информативный и самый, если так можно выразиться, престижный метод диагностики. Врач осматривает нос ребенка специальной трубочкой — очень длинной и тонкой, с фонариком на конце.
Но! Эндоскоп дает увеличение аж в 50 раз. Носовые ходы у ребенка узкие, а время на исследование ограничено. И в какой-то момент врач, проводя эндоскоп через нос, просто упрется в аденоиды, которые при том самом 50-кратном увеличении покажутся доктору (да и вам тоже) невероятно огромными. Результат — все то же прибавление одной-двух степеней к не так чтобы уж и разросшимся аденоидам.
Это очень простой тест на то, нужно ли удалять аденоиды вашему ребенку, или проблему можно решить методами консервативного лечения (о них мы поговорим в следующий раз).
Тест состоит всего из семи вопросов, которые основаны на Европейских рекомендациях по лечению аденоидов. Для прохождения теста достаточно той информации, которую родители могут получить, просто наблюдая за ребенком.
1. Сколько лет ребенку?
До 3 лет — 0 баллов
От 3 до 5 лет — 1 балл
От 5 до 6 лет — 2 балла
2. Как часто ребенок болеет?
От 6 раз в полгода и более — 0 баллов
От 4 до 6 раз в полгода — 1 балл
Меньше трех раз — 2 балла
3. Когда у ребенка заложен нос?
Дышит и в дневное время, и во время сна — 0 баллов
Заложен только ночью — 1 балл
Дыхания через нос нет ни днем, ни ночью — 2 балла
4. Становится ли дыхание легче летом?
Да, после поездки на море ребенок дышит носом свободно — 0 баллов
Да, но болеет и летом, и тогда нос снова закладывает — 0 баллов
Нет, даже на море ребенок не дышит носом — 2 балла
5. Есть ли кашель по утрам?
Да — 0 баллов
Нет — 1 балл
6. Переспрашивает ли ребенок, когда вы к нему обращаетесь?
Ребенок не переспрашивает никогда — 0 баллов
Переспрашивает изредка или когда болеет — 1 балл
Переспрашивает всегда и часто не слышит, когда к нему обращаются — 2 балла
7. Увеличены ли у ребенка небные миндалины или шейные лимфоузлы?
Всегда; увеличенные лимфоузлы видны невооруженным глазом — 0 баллов
Увеличиваются только когда ребенок болеет — 1 балл
Не увеличены — 2 балла
10-13 баллов — к сожалению, вам не повезло. Это состояние называется гипертрофией аденоидов, и решить проблему можно только при помощи операции.
6-12 баллов — аденоиды, конечно, увеличены, но увеличены они за счет воспаления. Если верить европейским рекомендациям, то вам лучше провести консервативное лечение, направленное на уменьшение воспаления, а не ложиться под нож. И только когда воспаление будет подавлено, стоит подумать, так ли вам нужна операция. Если же последовать совету врача и взять направление на аденотомию, вас с большой долей вероятности ждет рецидив аденоидов в течение 6-12 месяцев.
0-5 баллов. Никаких аденоидов у вас на самом деле нет. Если что-то и беспокоит, это небольшой ринит, с которым довольно легко справиться. А обо всем, что вам наговорил врач, просто забудьте.
источник
Шмыгающий нос давно стал синонимом детства. Дети много болеют, особенно простудными заболеваниями. Частые воспалительные заболевания в носоглотке приводят к появлению аденоидов.
При прогрессировании заболевания единственным способом его лечения является оперативное удаление разросшейся ткани. Это зачастую пугает и ребенка и его маму и папу. Как проходит удаление аденоидов у детей интересует многих родителей.
Аденоиды – это патологически разросшаяся носоглоточная миндалина, которая вызывает затруднение дыхание, ухудшение слуха и прочие нарушения.
Миндалина расположена в своде носоглотки и не видна невооруженным глазом. Рассмотреть ее может только врач отоларинголог с помощью специального зеркала.
При аденоидных разрастаниях происходит перекрытие носового дыхания. Ребенок все чаще дышит ртом. Из-за этого не выполняют свою функцию защитные механизмы организма, воздух недостаточно фильтруется и в дыхательные пути проникают вирусы и микробы.
Поэтому все чаще возникают воспалительные заболевания: ангины, бронхиты, синуситы и прочие. Повышается риск развития пневмоний. Из-за воспалительных процессов в носоглотке у детей часто развиваются отиты (воспаления среднего уха).
Аденоиды могут развиться у детей от 1 года до 14 лет, однако чаще всего страдают дети от 3 до 7 лет.
Вследствие аденоидных разрастаний появляются такие проблемы:
- Голос становится гнусавым, ребенок говорит как бы в нос;
- Появляется хронический насморк с трудным, часто гнойным, отделяемым;
- Из-за постоянного воспалительного процесса и ослабления иммунной системы ребенок часто болеет, трудно выздоравливает, возникают осложнения при ОРЗ;
- Начинает храпеть во сне;
- Может снизиться слух;
- Возникают частые головные боли, бледность кожных покровов, рассеянность.
Различают три стадии аденоидных разрастаний:
- Начальная стадия. Носоглоточная миндалина слегка увеличена и немного закрывает носовой проход;
- Вторая стадия. Аденоиды закрывают более половины носового прохода;
- Третья стадия. Разросшаяся аденоидная ткань почти полностью перекрывает носовой проход.
На ранних стадиях, чтобы остановить разрастание ткани, может быть назначено консервативное лечение. Это обычно специальные капли, промывание носа и носоглотки лечебными растворами, гомеопатические препараты и прочее.
Если оно не помогает и разрастание аденоидной ткани продолжается, то ее удаляют хирургическим путем.
Не всегда при аденоидах назначают операцию по их удалению. Причинами оперативного вмешательства становятся:
Аденоиды третей степени, когда они на более чем на 2/3 перекрывают просвет носоглотки;
При закрытии аденоидными разрастаниями выводного соустья евстахиевых труб и, вследствие этого, скопления слизи в среднем ухе. Это приводит к снижению слуха и возникновению частых отитов, в том числе, гнойных.
Часто родители боятся делать операцию из-за возможных осложнений. Тем не менее, аденотомия (операция по удалению аденоидов) не считается сложной или опасной процедурой. Современные методики делают ее максимально эффективной и безболезненной.
Однако иногда возникают такие последствия:
- Повышение температуры выше 38 градусов более 48 часов может свидетельствовать о возникновении инфекционного воспаления;
- Непрекращающееся кровотечение из носоглотки. Возникает, если ткань аденоидов удалена не полностью. Необходима дополнительная чистка или прижигание лазером;
- Повреждение соседней слизистой ткани, ведущая в дальнейшем к развитию атрофического эпифарингита;
- Рецидивы заболевания.
Чтобы избежать возможных осложнений необходимо тщательно подойти к выбору специалиста, который будет проводить операцию и методу удаления аденоидов у детей.
Родители часто сомневаются и не хотят делать ребенку операцию. Конечно, оперативное вмешательство является стрессом для ребенка. Но стоит учитывать, что другой альтернативы избавиться от аденоидов, нет.
Иногда родители путают аденоидные разрастания и аденоидит. Аденоидит возникает в результате воспаления аденоидной ткани. Его можно пролечить и воспаление пройдет. Однако разросшиеся аденоиды так пролечить невозможно.
Операцию не назначают без крайней необходимости. Если серьезных нарушений аденоиды не вызывают, то их разрастание пробуют остановить консервативно. В случае не эффективности лечения и дальнейшего роста патологии, операции не избежать.
Поэтому, если необходимо оперативное вмешательство, то не стоит его откладывать, чтобы избежать необратимых последствий для здоровья ребенка.
Некоторые родители, перенесшие удаление аденоидов в детстве, помнят ее, как неприятную и болезненную процедуру. Они отказываются подвергать ей своего ребенка. Но стоит заметить, что в те времена эта операция проводилась без анестезии. Поэтому и воспоминания остались печальные.
Эта форма наркоза имеет ряд противопоказаний. Поэтому иногда используют местную анестезию. Она дает достаточное обезболивание, но ребенок может испугаться вида инструментов или крови. Так что при местной анестезии дополнительно делают инъекцию успокоительного лекарства.
Если операция необходима, а сделать наркоз нет возможности, то проводят операцию и без обезболивания. Аденоиды не имеют нервных окончаний, поэтому их удаление хоть и неприятная процедура, но не слишком болезненная.

Однако существуют и другие методы удаления аденоидов у детей.
В современной медицине выделяют такие основные методы:
- Эндоскопическое удаление;
- Лазерное иссечение аденоидов;
- Иссечение аденоидной ткани радиоволновым аппаратом.
В ходе операции проводят полное или частичное удаление аденоидов.
При хирургической операции врач может использовать различные инструменты: обычный аденотом, электрокоагуляцию, микродебридер (шейвер), плазменный нож и другие.
Однако независимо от применяемой методики суть операции заключается в иссечении и удалении аденоидной ткани из носоглотки. Для визуализации используют эндоскоп.
При больших разрастаниях аденоидов целесообразно провести хирургическое иссечение с последующим прижиганием лазером.
При использовании радиоволнового аппарата для удаления аденоидов под действием тока высокой частоты происходит своеобразное выпаривание ткани, и аденоиды уменьшаются.
Достоинством радиоволновой хирургии являются минимальная травматичность, бескровность, ускоренное заживление раны.
Увеличение аденоидов чаще всего сопровождается и увеличение небных миндалин. Это может привести к тому, что дышать становится тяжело не только носом, но и ртом. Особенно часто ребенок задыхается ночью.
Самое страшное, что если произошла деформация, то процесс необратимый даже при учете операции. Поэтому не стоит затягивать с лечением аденоидов.
Еще одним частым осложнением аденоидов является снижение слуха и наступление тугоухости. Однако это нарушение обратимо. После удаления аденоидов слух восстанавливается.
Многие опасаются удалять аденоиды, т.к. боятся, что организм ребенка потеряет своеобразный «защитный барьер» и станет болеть еще чаще, чем до удаления.
Среди мам, которые согласились на операцию у ребенка есть и такие, которые не довольны результатом, и даже считают, что стало хуже. Для того, чтобы взвесить все «за» и против» операции проконсультируйтесь со своим лечащим врачом.
Хорошо, если у вас уже есть проверенный семейный доктор, если нет, обратитесь к врачу, которому вы доверяете.
Помните, что при сильном разрастании аденоидов операция обязательна.
Подготовится к операции необходимо, прежде всего, психологически. Важно, чтобы родители сами соблюдали спокойствие. Нужно объяснить ребенку необходимость процедуры, рассказать, что его ждет, но так, чтобы он не испугался. Можно пообещать малышу после процедуры мороженое.
При планировании аденотомии врач назначит необходимые анализы и обследования. Накануне операции могут назначить прием препаратов для улучшения свертываемости крови.
В тот день, когда назначено хирургическое вмешательство, нельзя кормить ребенка и не поить за два часа до процедуры. Особенно это важно, если предполагается анестезия. Иначе может возникнуть рвота.
Еще некоторое время ребенок будет отходить от наркоза. Если все прошло благополучно, то через 2-3 часа после того, как малыш пришел в себя, его отпускают домой.
После аденотомии холод оказывает успокаивающее воздействие на слизистую носоглотки, снимает отек, останавливает кровотечение.
Поэтому иногда рекомендуют давать ребенку рассасывать мороженое, замороженный сок или просто лед.
Но если ребенку трудно глотать или он плохо себя чувствует после наркоза, не нужно настаивать.
В первый день после операции может возникнуть кашель с кровью или рвота с кровью. Это возникает из-за того, что во время операции в желудок попала кровь.
Раны на слизистой еще не зажили и могут немного кровоточить, особенно при раздражении.
Поэтому в первые дни рекомендована диета в виде жидкой, протертой пищи, не горячей и не острой.
После операции в первые сутки может повышаться температура, присутствует слабость.
Не рекомендуется давать ребенку аспирин. Он разжижает кровь и может вызвать кровотечение.
В первые дни ребенку предписывают больше отдыхать, не гулять на улице, избегать нагрузок, заниматься дыхательной гимнастикой.
Для нормализации функции носового дыхания на 5 дней назначают сосудосуживающие капли.
Восстановление носового дыхания и слуха происходит обычно в течение 7-10 дней после операции.
Иногда случаются рецидивы после удаления аденоидов у детей. Повторное разрастание аденоидной ткани возможно если
- Лимфоидную ткань удалили не полностью;
- Операция у ребенка до 3 лет;
- Наличие факторов, вызывающих аденоидные разрастания (аллергия, наследственность, частые болезни).
Такие случаи бывают не часто и требуют консультации специалиста.
Отзывы взрослых людей, которые прошли процедуру удаления аденоидов в своем детстве отличаются от отзывов мам, чьи дети перенесли операцию в недавнем прошлом.
Если раньше процедуру делали без наркоза, детей привязывали и держали и воспоминания о самой процедуре у них довольно неприятные, то современные мамы описывают ее так:
Задышал нос, уши не болят. Впервые заболели ОРВИ через 2 месяца после операции. Температуры и отита нет, насморк лечится! До этого ничего не помогало.
Не жалею, что пошли на операцию, а то так бы и ели лекарства жменями.
Кристина: Удалили сыну аденоиды, когда ему было около 4 лет. До этого храпел во сне, часто был насморк. Вместе с аденоидами удалили часть миндалин. Операция длилась 20 минут. Боли и слез не было. Ребенок меньше стал болеть, носик хорошо дышит, не храпит. Сыну уже 9 лет.
Людмила: Наконец удалили ребенку аденоиды. Мучились 4 месяца перед операцией. Постоянно дышал ртом, храпел ночью, были задержки дыхания, постоянные инфекции, пять отитов за 3 месяца! Немного деформировалась челюсть. Делали операцию под контролем эндоскопа под общей анестезией. Операция 15 минут.
После наркоза была слабость, не слушались ножки, жаловался на боль в горле. На следующий день все прошло. Неделю был отек и сын храпел, но потом все прошло, слух восстановился. Жалею, что не сделали раньше.
На начальной стадии аденоидов для предотвращения их разрастания можно воспользоваться лечебными травами. Чаще всего пользуются такими способами:
1 ч. л. травы заварить стаканом кипятка, настаивать 5 минут, охладить. Можно промывать нос этим настоем 2-3 раза в день. Лечение не менее 2-х недель и дольше;
Можно использовать еще настои таких трав: зверобой, ромашка, эвкалипт, зеленый чай.
Приготовление и применение аналогично хвощу.
Из следующего видео вы узнаете, что думает по поводу лечения или хирургического удаления аденоидов известный врач-педиатр Е.О.Комаровский:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
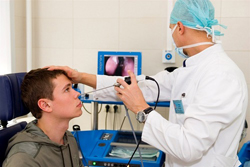
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|