Воспаление аденоидов у детей можно заподозрить, если ребенок часто болеет насморком и отитом, подолгу не выздоравливает, дышит ртом, а не носом, даже в здоровом состоянии. Причиной таких симптомов является разрастание носоглоточных миндалин – аденоидов. В горле миндалины отчетливо видны, но рассмотреть аденоиды у детей в носу невооруженным глазом не получится.
Что такое аденоиды не по наслышке знают дети с врожденным искривлением носовой перегородки и узкими пазухами носа. На задней поверхности свода полости носоглотки находятся миндалины, которые состоят из лимфоидной ткани.
У ребенка аденоиды в горле выглядят как ярко-розовый петушиный гребешок, округлой формы.
При инфекционном заболевании миндалины воспаляются, формируется гипертрофия аденоидов, они увеличиваются и свисают по задней стенке горла, проникают в полость носа. Если пазухи носа слишком узкие, увеличенные миндалины затрудняют дыхание. Ребенку приходится дышать ртом. Возникают сопутствующие симптомы и лечение осложняется. Если лимфоидная ткань разрастается сверх меры, то вылечить аденоиды без операции становится невозможно.
Причины аденоидов у детей связаны с врожденными аномалиями и перенесенными заболеваниями:
Разрастание аденоидов может происходить только в носу, в виде изолированной патологии, но чаще всего возникает вместе с ангиной.
У детей данный процесс обусловлен становлением иммунной системы. Детский иммунитет терпит высокие бактериальные нагрузки, а гипертрофия миндалин становится частью механизма компенсации.
Увеличение аденоидов в носу не только мешает ребенку свободно дышать, но и создает препятствие для оттока слизи. Сопли превращаются в благоприятную среду для размножения болезнетворных агентов. Со временем миндалины превращаются в очаг инфекции, возникает вторичный воспалительный процесс (острый аденоидит), который заставляет лимфоидную ткань разрастаться еще сильнее.
Симптомы аденоидов у детей сложно не заметить:
- Хроническая заложенность носа и шумное, сопящее дыхание ртом, даже если ребенок здоров. Мучает ночной храп, меняется голос, малыш гнусавит и разговаривает в нос.
- Приступы раздражающего кашля у детей при аденоидах связаны с пересыханием слизистой горла из-за ротового дыхания и недостатка увлажненности. Малыш будет кашлять постоянно, даже если не болен, мокрота не отделяется.
- При аденоидах ребенок страдает хроническим насморком. Отделяются жидкие прозрачные сопли. При остром воспалении аденоидов сопли становятся желтыми или зелеными, гнойными, как при гайморите.
- Разрастание миндалин приводит к частым отитам. Ребенок беспокойно спит, плохо есть, становится невнимательным и капризным. Нарушается формирование прикуса, лицо приобретает характерный аденоидный вид.
Температуры при аденоидах у детей может и не быть, если к заболеванию не присоединяются вторичные вирусные и бактериальные инфекции.
Всего существует три степени аденоидов у детей. Лучше не запускать заболевание и вылечить его на начальной стадии, потому что III степень аденоидита чревата очень тяжелыми последствиями.
Первая степень аденоидов выглядит как небольшая гипертрофия ткани миндалин, розоватого цвета, локализующаяся на своем естественном месте, по бокам носоглотки. Аденоиды увеличиваются в размерах, занимая 1/3 пространства.
- Трудно дышать во сне, сопение и храп;
- Слизистая отекает, гнойные сопли;
- Ухудшается слух.
Начальная степень возникает после ОРВИ и гриппа.
Вторая степень аденоидов характеризуется бурным воспалительным процессом. Ткани миндалин разрастаются настолько, что перекрывают 1/2 пространства носоглотки.
- Ребенок вообще не дышит носом;
- Задыхается во сне;
- Вылечить насморк уже невозможно;
- Постоянно болит голова;
- Плохое настроение, раздраженность;
- Воспаление ушей, горла, носа;
- Постоянный кашель и сопли;
- Болит горло.
Родители, которые не знают, как выглядят аденоиды, путают заболевание с обычной простудой, но попытки вылечить ребенка ни к чему не приводят.
III степень
Третья степень аденоидов – самая опасная и трудноизлечимая. Разросшиеся миндалины полностью закрывают просвет носоглотки, выглядят рыхлыми, обвисшими, цвет меняется на ярко красный. Наступают необратимые изменения в организме малыша.
- Типичное аденоидное выражение лица – открытый рот, выступающая верхняя челюсть, неправильный прикус, искривленная перегородка носа;
- Хроническая гипоксия, ребенку не хватает воздуха;
- Речь становится гнусавой;
- Малыш плохо слышит;
- Сухость во рту;
- Сухой кашель после сна;
- Хроническая усталость, вследствие плохого сна;
- Страдает нервная система, сердце, сосуды;
- Хронический ларингит и ангина.
Итогом заболевания могут стать задержка физического развития и умственная отсталость, поэтому лечение III степени аденоидов лучше не откладывать на потом.
Диагностикой и лечением аденоидов у детей занимается ЛОР-врач. Сначала доктор проводит пальцевое обследование, проверяет размеры разрастания наощупь. Если этого недостаточно, назначает аппаратную диагностику:
Эндоскопия позволяет узнать, как выглядят аденоиды, насколько разрослись ткани. На основании полученной информации врач назначает лечение.
На первой стадии лечение аденоидов у детей без операции проводится в домашних условиях. В рамках медикаментозной терапии применяют капли в нос, антибактериальные средства, ингаляции и рецепты народной медицины.
Назначают гормональные, антибактериальные и увлажняющие капли в нос при аденоидах у детей. Задача данных препаратов – остановить инфекционный процесс, устранить сухость слизистой и вернуть нормальный размер миндалинам.
Капли Назонекс относятся к глюкокортикостероидам. В составе содержится гормональный компонент, который снимает воспаление и аллергию. Дозировка для детей до 12-ти лет – 1 впрыскивание, 1 раз в день. Детям от 12-ти лет – 2 впрыскивания, 2 раза в день. Назонекс при аденоидах бессмысленно применять дольше 1 года. Если препарат не помогает, ребенку нужно сделать операцию.
Спрей Авамис также является глюкокортикостероидом. Активный компонент флутиказон снимает отеки, воспаление и аллергию. Детям до 12-ти лет назначают 1 дозу, 1 раз в день. Детям от 12-ти лет по 2 дозы, 1 раз в сутки. Многие родители опасаются применять Авамис при аденоидах у детей, потому что в составе есть гормоны. Спрей действует местно и безопасен для ребенка, побочек не вызывает.
Протаргол – это раствор для закапывания в нос, в составе находится 2%-е коллоидное серебро. Готовое средство не продается, его делают в аптеках на заказ. Протаргол при аденоидах капают детям в нос, дозировка 3-5 капель, дважды в сутки. Перед процедурой нужно тщательно промыть носовую полость физраствором и удалить слизь. Грудничкам лучше смазывать слизистую носа ватной палочкой, обмакнув её в Протаргол. Максимальный срок терапии – 7 дней, иначе серебро начнет накапливаться в организме.
Капли и таблетки Лимфомиозот состоят из вытяжек лекарственных трав. Препарат активизирует местный иммунитет, обмен веществ и отток лимфы в миндалинах. Капли нужно растворить в воде и выпить, а таблетки рассосать. Лимфомиозот при аденоидах у детей нужно принимать не меньше 3-5 недель.
Антибиотик местного действия в каплях Изофра при аденоидах у детей применяется только в острой фазе. Препарат уничтожает болезнетворные бактерии в носу, предотвращая воспаление. Дозировка – 1 впрыскивание в каждый носовой проход, 3 раза в сутки, в течение недели.
Комбинированный препарат Полидекса ребенку назначают при хроническом аденоидите. В составе находятся два вида антибиотика, кортикостероиды и адреномиметики. Применять средство можно с 2.5-летнего возраста. Дозировка для детей до 15 лет – 1 впрыскивание 3 раза в сутки. Детям от 15 лет – 1 доза до 5 раз в день. Если лекарство попало в горло, попросите ребенка его выплюнуть, глотать нельзя.
Чтобы узнать, как лечить аденоиды у ребенка народными средствами, обратимся к старинным рецептам растительных лекарств. Можно приготовить капли из трав, овощей и меда – эти компоненты легче всего добыть.
- Свекольный сок с медом. Натереть свеклу, отжать сок, смешать с медом в пропорции 1 стакан на 1 ложку. Капать ребенку в нос по 5 капель, каждый день 3 раза. в течение 2-3 недель.
- Дубовый отвар. 2 ложки дубовой коры, по 1 ложке зверобоя и мяты, залить водой, прокипятить, настоять в течение часа и процедить. Отвар нужно капать в нос 2-4 капли, 2 раза в сутки.
- Настойка шиповника. 1 ложка листьев смородины, по 0,5 ложки цветов календулы и калины, по 2 ложки шиповника и ромашки. Залить кипяченой водой из расчета 1 ложка смеси на 1 стакан жидкости. Настаивать 8 часов, процедить, добавить каплю масла туи. Капать 2-3 капли дважды в день.
- Раствор для промывания. Половину чайной ложки соли растворить в стакане воды, добавить отвары трав. Промывать нос ребенку 2 раза в день.
Помните, что лечение аденоидов у детей народными средствами, хоть и довольно эффективное, не сможет полностью заменить традиционную медицину.
Хорошим средством при аденоидах у детей станут ингаляции небулайзером в домашних условиях. Приобретая ингалятор, остановите выбор на моделях с несколькими режимами и насадками.
- Снять отек;
- Устранить воспаление;
- Увлажнить слизистую;
- Облегчить кашель;
- Укрепить иммунитет.
Можно делать профилактические увлажняющие ингаляции небулайзером с минеральной водой и физраствором либо добавлять специальные препараты:
- Деринат – качественный иммуномодулятор;
- Флуимуцилл – устраняет воспаление;
- Амбробене – для разжижения слизи;
- Пульмикорт – уменьшает кашель.
Прежде чем залить в ингалятор лекарство, его нужно смешать с физраствором. Делать ингаляции небулайзером при аденоидах можно как на ранних стадиях заболевания, так и при хроническом аденоидите.
Особенное средство при аденоидах у детей – масло туи, можно приобрести в аптеках под торговыми марками Туя Эдас-801 и Туя ДН. Лечение маслом туи длится около 2 месяцев по специальной схеме:
- Промыть ребенку нос Аквамарисом или его аналогом;
- Закапать 2 капли Протаргола;
- Через 20 минут закапать масло туи.
Придерживаться данной схемы лечения нужно не менее 2 недель. Потом заменить Протаргол аналогом Арголайфом, прокапать масло туи по схеме еще 2 недели. Затем снова поменять на Протаргол и прокапать оставшиеся 2 недели. 6 недель спустя, капать только масло туи по 2 капли в каждую ноздрю, трижды в сутки.
Операция по удалению аденоидов пугает и детей и их родителей. Раньше аденотомию делали «наживую», без анестезии и наркоза. Западные страны первыми отказались от такого жестокого метода удаления аденоидов. Сегодня и в России аденотомию детям делают под наркозом или местной анестезией.
Классическая операция проводится с помощью специального инструмента эндоскопа, в который вмонтирована камера. Врач вводит инструмент через нос, подрезает миндалину и вытаскивает её. Удалять аденоиды ребенку лучше под наркозом, чтобы не травмировать нежную детскую психику.
Лазеротерапию назначают при второй степени аденоидов у детей. Предварительно полость носа очищают от слизи, вводят специальный прибор, который посредством лазерного луча воздействует на лимфоидные ткани.
Как такового удаления аденоидов у детей лазером не происходит. Световой луч просто снимает отек, ускоряет движение крови и лимфы.
Миндалины сохраняют здоровыми и неповрежденными, они могут и дальше выполнять защитную функцию. Дыхание восстанавливается, симптомы воспаления уходят. Терапия лазером эффективна не всегда, особенно если речь идет о третьей степени аденоидов.
Криотерапию аденоидов у детей проводят жидким азотом. Вещество замораживает ткани миндалины, уменьшая её размеры. В процессе операции доктор также осуществляет криодеструкцию отдельных участков вегетации. Криолечение назначают на второй и третьей стадии аденоидов.
Процедуру проводят по местным наркозом. С помощью специальной трубочки, которую вводят в пазухи носа, миндалины орошают парами азота. Операция безболезненная и занимает всего 20 минут. Весь курс криотерапии состоит из 3-5 сеансов. Во время восстановительного периода гипертрофированные участки аденоидов отпадают самостоятельно.
После операции возможны легкие осложнения, не опасные для ребенка:
- Температура на следующий день после удаления аденоидов у ребенка может подскочить до 39 градусов – это нормально. Можно дать жаропонижающее средство, только без аспирина в составе. Аспирин усиливает кровотечение.
- Кровить миндалины будут еще несколько дней после хирургического удаления. Может быть кровавая рвота, понос, такие симптомы проходят через 1-2 дня.
- Около 10-ти дней после удаления будет держаться отек слизистой и хлюпать в носу, но дыхание заметно улучшится.
Чтобы ускорить заживление, врач назначит сосудосуживающие капли в нос и растворы с анестезирующим и подсушивающим эффектом. Также необходимо соблюдать диету, кормить ребенка жидкой калорийной пищей.
Если у ребенка были удалены аденоиды, через некоторое время возможны рецидивы, особенно при склонности к аллергии. Главная причина – некачественная операция. Даже миллиметр ткани, оставленной хирургом, способен спровоцировать повторную вегетацию.
Чем младше ребенок, чем выше шанс рецидива, поэтому аденотомию назначают в возрасте от 3-х лет, кроме случаев, когда хирургическое вмешательство отложить нельзя.
У некоторых детей есть врожденная склонность к аденоидным вегетациям. В таком случае даже эндоскопическое удаление не принесет длительного результата.
источник
Многие родители очень переживают за то, чтобы ребенок не подхватил какой-нибудь вирус или инфекцию. Ведь у малышей иммунная система только формируется, поэтому в организм не справляется с внешними факторами. К примеру, в дошкольном возрасте у ребенка часто появляется такая болезнь, как аденоидит. Заболевание влияет на умственные способности ребенка и дыхание через нос. В связи с этим родители стараются избежать хирургического вмешательства, поборов болезнь консервативными методами лечения.
Воспаленные миндалины являются проблемой для малыша, так как в этот момент он чувствует дискомфорт и затрудненное дыхание. Если во время не излечить аденоиды, то воспалительный процесс может сильно затронуть органы, изменив их в худшую сторону. К счастью, врачи научились эффективно лечить аденоиды у детей, назначая высокоэффективное лечение. Главное своевременно заметить и распознать аденоидит, тогда можно избежать проблем в будущем.
У медиков есть такое понятие, как «аденоидные вегетации», что означает образование чрезмерной лимфоидной ткани в районе носоглотки. Напомним, что миндалины играют большую роль при формировании иммунной системы, поэтому, когда страдает орган, то ухудшается здоровье ребенка. В этот момент в организм попадает большое количество вирусов, вредных бактерий и инфекций. Другими словами, аденоиды это гланды, которые подвержены воспалительному процессу. Как правило, чтобы увидеть глоточную миндалину, врачи используют носовое зеркало, так как по-другому не провести осмотр.
Формирование миндалин происходит до подросткового возраста, затем они полностью исчезают. Этот орган первый контактирует с инфекциями и вирусами, увеличиваясь в размерах. Однако лимфоидная ткань после лечения принимает нормальные размеры. Этот фактор дает возможность врачам справиться с проблемой медикаментозным путем. Хотя часто бывает так, что воспалительный процесс возвращается, как только ребенок заболевает простудой или ОРВИ. Стенки слизистой носоглотки становятся утолщенными, приобретая вид бороздок.
Когда болезнь приобретает запущенный характер, то появляются следующие проблемы: воспаление носоглотки, корь, простудные заболевания, ОРВИ, ангина скарлатина и т.д. Врачи рекомендуют родителям своевременно замечать отклонения в ребенке, чтобы справиться с болезнью на ранней стадии.
Родителей также должен интересовать вопрос о том, как проверить аденоиды у малыша. В первую очередь, при обнаружении симптомов аденоидита, нужно отвести ребенка к специалисту, чтобы тот провел полную диагностику организма. Стоит отметить, что не обязательно проводить исследования для определения аденоидов, достаточно визуального осмотра врача. Как только доктор изучит степень болезни, будет известен диагноз. В определенных ситуациях помогут потребоваться дополнительные методы диагностики:
- Врач вправе осмотреть носоглотку при помощи пальцев, чтобы определить стадию развития аденоидов. Этот метод еще называют пальцевым исследованием.
- Задняя риноскопия делается посредством медицинского зеркала. Как правило, у детей появляется рвотный рефлекс при соприкосновении инструмента со слизистой.
- Исследовать область воспаления можно при помощи эндоскопии. Данный метол позволяет полностью осмотреть носоглотку и быстро определить степень заболевания. Более того, эндоскопический метод отображается на большом мониторе для детального изучения.
- Есть также рентген, он назначается только при необходимости.
Аденоиды не заразны, однако всегда сопровождаются простудными заболеваниями. Ребенок чувствует себя дискомфортно, поэтому находится на домашнем лечении. После диагностики врачу легче назначить высокоэффективное лечение.
Первое на что стоит обратить внимание, это на простудные заболевания. Дело в том, что даже лекарственные препараты могут не помочь избавиться от кашля и воспалительного процесса в области носоглотки. Как правило, если простуда не проходит за две недели, то стоит непременно обратиться к медицинскому специалисту.
Самые основные причины появления аденоидов у детей:
- Частые воспалительные заболевания: температура, кашель, ОРВИ и т.д.
- Инфекционные заболевания: корь, краснуха, дифтерия, коклюш, скарлатина.
- Проблемы во время беременности. Если мать ребенка во время беременности перенесла острые вирусные инфекции, то это может пагубно сказаться на здоровье малыша.
- Хронические бактериальные инфекции.
- Аллергические реакции, насморк.
По мнению врачей, причинами возникновения аденоидов может также стать неправильное питание, консерванты, сухой воздух, плохая экологическая обстановка, ароматизаторы и стабилизаторы.
Все эти факторы в той или иной степени влияют на здоровье всей семьи. Не стоит забывать о том, что у ребенка неокрепший организм, поэтому даже малейшая неосторожность может привести к возникновению аденоидов.
Если у ребенка зафиксированы первые признаки аденоидов, включая сильный кашель и затрудненное дыхание, то непременно нужно обратиться к доктору за помощью. Симптомы и признаки также могут проявиться в ночное время суток, когда малыш спит. Это может быть храп, плохой сон или открытый рот.
Еще одним ключевым признаком является длительная простуда, которая ведет к развитию аденоидов. Все это может сопровождаться постоянными выделениями из носа — слизь и гной. Безусловно, заболевание не из приятных, но вовремя замеченные симптомы дают возможность эффективно справиться с аденоидом.
Случается так, что у ребенка может и не быть болей, зато есть все признаки аденоидов. Малыш старается в это время дышать только через рот, что бывает на последней степени заболевания.
Стоит подробно рассмотреть степени аденоидита:
- Когда наступает первая степень аденоидов, то родители могут и не заметить наступления заболевания. Дело в том, что ребенок не испытывает особого затруднения с носовым дыханием. Хотя ночью малыш может начать дышать через рот, нужно быть внимательным. Как правило, миндалина перекрывает 1/3 носоглотки.
- Вторая степень заболевания характеризуется выраженными симптомами: рвота, ротовое дыхание, дискомфорт и т.д. В данном случае не стоит затягивать поход к врачу, так как быстрая диагностика даст понять, какое лечение назначит ребенку.
- Симптомы у детей с аденоидами при третьей степени ухудшаются, так как ребенок перестает вовсе дышать через нос. Аденоидная ткань перекрывать дыхательные пути, вызывая головные боли, тревогу и раздражительность.
Стоит отметить, что когда у ребенка вторая или третья степень, то мозг малыша испытывает кислородное голодание, что сказывается на умственных способностях. В таком состоянии мозг функционирует очень слабо: слабая память, головокружения, снижение скорости соображения и т.д.
Врачи также напоминают о том, что затяжное заболевание чревато изменением внешнего вида. В частности, изменяются лицевые кости, появляются круги под глазами, лицо становится одутловатым. В таком состоянии малыш плохо переносит духоту и тесные помещения.
Каждый родитель должен для себя подчеркнуть следующие симптомы:
- Во время сна ребенок может чувствовать удушье или апноэ. Ребенок храпит и дышит исключительно только ртом.
- Сухой кашель, во рту пересыхает слизистая.
- Изменение голоса и тембра. Речь гнусавая.
- Плохое настроение, вялость, раздражительность и плохой аппетит.
- Проблемы со слухом, боли в ушах.
- Головокружение, головные боли.
Если болезнь усложняется, то врач диагностирует аденоидит, когда происходит гипертрофия глоточной миндалины на фоне сильного раздражения и воспаления. Запускать такую болезнь не стоит, так как в дальнейшем у ребенка может быть повышение температуры тела, озноб, прогрессирующая заложенность носа. Также ребенок будет страдать от слизисто-гнойных выделений, жжения в носоглотке.
Если своевременно не обратиться в клинику за помощью, то у ребенка возникнет задержка умственного развития и изменения лица.
Каждый родитель желает знать, что делать с аденоидами ребенка и как их лечить? В данном случае все зависит от стадии аденоидов. Только после диагностики доктор может назначить высокоэффективное лечение. Но сперва стоит устранить факторы, которые негативно влияют на здоровье малыша.
Если болезнь не так выражена, то можно воспользоваться консервативным методом лечения. Это значит, что ребенок будет лечиться при помощи специальных капель, антибиотиков, витаминов, минералов и лекарств от простуды. Обычно врачи подходят к этому дело комплексно, назначая дополнительно физиотерапию, лазеротерапию и т.д.
Когда ребенку диагностировали острую степень болезни, то без операции вряд ли можно справиться. Однако хирургическое вмешательство делается с наркозом совершенно безболезненно и безопасно. Сейчас врачи помимо классического иссечения аденоидов используют и другие методики — «лазерная аденотомия» и «эндоскопическая аденотомия».
Перед тем как назначить операцию, доктор рассматривает следующие показания:
- Нарушение слуха, отиты.
- Храп, постоянная заложенность носа. В данном случае лекарства не помогают.
- Болезни горла.
- Лицевые аномалии.
Но также есть и противопоказания к хирургическому вмешательству:
- Проблемы с сердечно-сосудистой системой.
- Острые инфекционные болезни.
- Кожные заболевания.
- Патологии крови.
Несмотря на большое количество информации о болезни, существуем масса способом вылечить аденоиды. К примеру, есть народные средства, которые не уступают медикаментозному лечению. Народные методы лечения могут позволить избежать хирургического вмешательства и вылечить аденоидит. В данном случае речь идет о следующих процедурах: промывание носа физраствором, капли из оливкового масла, массаж лица, дыхательная гимнастика, настои и отвары на травах и т.д.
Профилактика аденоидов детей очень важна. Родителям стоит задуматься над тем, как ведет свой образ жизни малыш и подкорректировать, если нужно. Например, необходимо, чтобы чадо как можно больше времени проводило на улице и дышало свежим воздухом. Если дома плохая экологическая обстановка, то нужно сменить место проживания. Ребенку, пережившему аденоиды, нужно заниматься спортом — легкая атлетика. А вот такие виды спорта не подойдут — самбо, карате, шахматы и тренажерных зал. Дело в том, что данных помещениях очень душно, поэтому ребенок может ощущать дискомфорт. В любом случае, родителям нужно действовать по рекомендации лечащего врача и следить за правильным питанием малыша.
источник
Иммунная система человека представляет собой совокупность лимфоидных образований, находящихся в разных частях тела. Миндалины являются скоплением лимфоэпителиальной ткани, выстилающей верхний отдел дыхательной системы.
Аденоиды у детей – важная часть иммунитета, отвечающая за предотвращение попадания в организм инфекционных агентов. Располагаясь на пути следования потоков воздуха и пищи, они выполняют функцию биологических фильтров. Пористая структура органа позволяет ему удерживать чужеродные вещества, патогенные микроорганизмы, вирусы, бактерии, инфекции. Внутри миндалин осуществляется выработка защитных клеток – лимфоцитов, макрофагов, антител, что важно для поддержания здорового и стабильного иммунитета.
Миндалины в организме человека размещены в пограничной области между ротовой полостью и носоглоткой. Существует всего шесть миндалин. Вместе они образуют лимфаденоидное глоточное кольцо. Для человека это первоочередной защитный барьер между внутренней и внешней средами. Небные и трубные миндалины образованы парами, они размещены в глотке с двух сторон. Носоглоточная и язычная миндалины являются единичным органом.
Небные миндалины самые крупные из шести. Внутри них имеются особые ходы (лакуны), в которых происходит созревание лимфоцитов, вырабатываются защитные антитела. В детстве ткань миндалин рыхлая, а сам орган крупный. В таком виде он эффективнее справляется со своей защитной ролью.
С возрастом миндалины инволюционируют, то есть значительно уменьшаются в размерах. Процесс этот долгосрочный, у некоторых людей продолжается до глубокой старости.
Трубные миндалины считаются продолжением небных миндалин. Они размещаются в углублениях на боковых стенках носоглотки вблизи устьев слуховых труб. Увеличение этой пары миндалин связано с хроническим насморком или отитом, так как между ухом, горлом и носом существует прямая взаимосвязь.
Миндалина носоглоточная – непарная, она находится по центральной линии носоглотки. Аденоиды у ребенка представляют процесс патологического увеличения объема носоглоточной миндалины. Инволюция органа начинается с возрастного рубежа 14-15 лет. Воспаление миндалины мешает нормальному носовому дыханию, значительно сокращая количество воздуха, поступающего в организм. Значительно разросшаяся ткань может перекрывать слуховые ходы, снижая качество слуха у детей.
Язычная миндалина присутствует вблизи корня языка, она не имеет пары. Ее увеличение происходит крайне редко, под действием постоянных раздражающих факторов – инфекций, аллергенов, патогенов. К 20-ти годам жизни человека она полностью прекращает свое развитие.
Многие дети сталкиваются с аденоидами в раннем или школьном возрасте. Родители интересуются, где находятся аденоиды у ребенка. Самостоятельно обнаружить носоглоточную миндалину в нормальном состоянии невозможно. Она располагается на задней стенке носоглотки, глубоко внутри. Осматривать орган должен врач-отоларинголог.
Разрастание аденоидов ребенок чувствует – у него прерывается носовое дыхание, снижается слух, ухудшается речь, возникают болевые симптомы. В увеличенном виде их можно обнаружить в горле и в носу. Орган разрастается, заполняя все свободное пространство носоглотки.
Аденоиды в носу у детей увеличиваются при воспалении. После выздоровления орган приходит в норму. При хронических или часто рецидивирующих ЛОР-заболеваниях, лимфоидная ткань значительно увеличивается в объеме. Возвращение в нормальное состояние может занимать много времени — от нескольких месяцев до нескольких лет.
Диагностировать патологический процесс в самом начале поможет отоларинголог, используя специальный инструмент – зеркальный ларингоскоп. Проводя эндоскопию, врач проникает туда, где находятся аденоиды. Если есть проблема, то видно, что слизистая гиперемирована, присутствует отек, лимфоидная ткань по объему в разы превышает норму.
Наиболее частой причиной разрастания аденоидов является постоянное воздействие болезнетворных микроорганизмов на фоне слабого иммунитета. Подразделяются аденоиды на 3 степени, каждая из которых характеризуется определенными симптомами, выраженностью и объемом глоточной миндалины.
Аденоиды 1 степени у ребенка слегка увеличены. Процесс разрастания может быть неравномерным, охватывающим площадь от 0,5 до 2 см. Воспаление практически не ощущается, поэтому на данной стадии редко кто обращается за медицинской помощью.
Аденоиды у детей 2 степени могут блокировать больше 2/3 части носовых ходов. При таком состоянии носовое дыхание становится затруднительным, ребенок дышит в основном через рот. Аденоиды у ребенка 2 степени лечатся медикаментами и физиопроцедурами. Детям назначаются противовоспалительные, иммуномодулирующие средства, антибиотики и антисептики при необходимости.
Аденоиды у детей 3 степени практически полностью заполняют носовые ходы, поэтому дыхание носом становится невозможным, ребенок почти всегда дышит ртом. У таких детей наблюдается отставание в развитии, ухудшается речь, слышится гнусавость.
В запущенном состоянии может формироваться аденоидный тип лица, когда рот постоянно приоткрыт, челюсть становится клинообразной, присутствует неправильный прикус. Аденоиды у ребенка 3 степени устраняются операцией, особенно, если медикаментозная терапия на протяжении долгого времени оказывается безуспешной.
В медицине термин «гланды» принято употреблять в отношении пары небных миндалин. При желании родители могут самостоятельно увидеть гланды у ребенка или у самих себя, глядя в зеркало, если широко открыть рот.
Если болит горло, то гланды становятся отечными и красными, могут покрываться белым налетом, гнойными высыпаниями.
В отношении язычной, глоточной и трубчатых лимфоидных образований правильнее будет использовать термин «миндалины». Об аденоидах у детей говорят тогда, когда происходит воспаление носоглоточной миндалины, при котором она превышает норму по размерам, значительно увеличиваясь в объеме.
Аденоиды, гланды, миндалины – все это структуры одного и того же тонзиллярного органа. Они имеют сходное строение, одно и то же место нахождения, выполняют единую функцию. Говоря о том, в чем разница между аденоидом и миндалиной, следует отметить, что их отличие заключается в особенностях строения и локализации, длительности существования.
Из всех 6-ти миндалин самостоятельно увидеть можно только небную пару. Рассмотреть остальные сумеет только врач, если воспользуется специальным оборудованием, инструментами. Что такое аденоиды у детей? Аденоиды являются результатом значительного разрастания глоточной миндалины. Чем больше миндалина по размеру, тем более выраженной становится негативная симптоматика.
В нормальном состоянии орган имеет гребнеобразную форму, он покрыт небольшими сосочками, поэтому его структура неоднородная. Признаком здоровой миндалины будет розовый цвет, нормальный размер, отсутствие отечности, налета, высыпаний, гнойных образований. Гиперемия (покраснение), гипертрофия (отек, разрастание), наличие выделений – все это признаки, указывающие на активный воспалительный процесс.
Миндалины присутствуют у младенца при рождении. Они закладываются еще в утробе матери. На протяжении первого года этот орган активно растет, в нем созревают фолликулы, которые в будущем будут выполнять важную защитную функцию. Замечено, что быстрее остальных у ребенка развивается глоточная миндалина, аденоиды в горле. Воспаление и дискомфорт в глотке – это частое явление среди детей в возрасте от 2 до 6 лет, так как они часто сталкиваются с различной инфекцией дома, на улице, в коллективе.
Воспаление аденоидов у детей приводит к перекрыванию дыхания, болезненному глотанию, повышению температуры тела.
- Защищают от внешних факторов. В детском возрасте защитная функция является первостепенной. Именно здесь, на поверхности и в глубине миндалин, происходит обезвреживание большей части вирусов, бактерий, аллергенов, атакующих организм ребенка извне. Повышенная нагрузка на орган приходится, когда ребенок попадает в новый коллектив – садик, школу, к микрофлоре которого он еще не адаптирован.
- Формируют периферический иммунитет. Каждый раз, когда в организм ребенка попадает патогенный микроорганизм, происходит его распознавание и обезвреживание. В ответ на новые бактерии в лакунах вырабатываются лимфоциты и специфические антитела, к уже известным у ребенка имеется устойчивая защита. Так происходит формирование местного и общего иммунитета.
- Осуществляют выработку лейкоцитов. Под действием лейкоцитов инфекция, осевшая на поверхности миндалин, разрушается. Природой предусмотрена способность миндалин к самоочищению. При сильном воспалении механизм самоочищения нарушается, тогда орган сам становится источником инфекции.
Симптомы воспаления аденоидов у ребенка в большинстве случаях очевидны, поэтому то, как определить их, не является проблемой. На начальном этапе родители замечают, что у ребенка долго не проходит насморк, затягиваясь на несколько месяцев. Пазухи носа забиваются слизью, поэтому носовое дыхание чередуется с дыханием через рот.
Со временем увеличивающиеся образования начинают беспокоить ночью, можно услышать сопение, свист, храпы. В тяжелых случаях у детей возникают приступы апноэ (удушья), требующие немедленной хирургии.
Установлено, что аденоиды в детском возрасте приводят к нежелательному кислородному голоданию, снижая поступление в организм воздуха на 20 или 30%.
Разрастающаяся лимфоидная ткань в носоглотке может приводить к развитию многих осложнений. Наблюдается тенденция отставания детей с аденоидами в физическом и умственном развитии. У них нарушается формирование нервной и сердечно-сосудистой систем, снижается работа головного мозга, ухудшается функционирование ЖКТ. Из-за ослабленного иммунитета возрастает число заболеваний простудными респираторными вирусными инфекциями.
Близкое расположение аденоидов к ушам приводит к ухудшению слуха, что в дальнейшем не восстанавливается или с трудом поддается коррекции. Хронические аденоиды приводят к необратимым изменениям в строении лица – удлинению носовых ходов, утолщению пазух носа, значительному искажению прикуса. Ребенок страдает нарушением речевой функции, многие звуки не проговариваются.
С младенческого возраста у ребенка есть аденоиды, их функция в организме неоценима. Им отведена особая роль в формировании иммунитета, функции кроветворения. Они являются физической преградой на пути потоков воздуха, воды и пищи, потребляемых детьми.
При воспалении лимфоидная ткань носоглотки увеличивается в размерах. По мере того, как состояние ребенка приходит в норму, орган возвращается к первоначальному размеру.
Если воспалительный процесс затягивается, приобретая хроническую форму течения, болезни проходят с часто повторяющимися рецидивами или осложнениями, то глоточная миндалина начинает разрастаться чрезмерно, заполняя собой всю полость носоглотки. При таком состоянии орган сам становится источником инфекции, провоцируя воспаление изнутри. После 14-15 лет существует тенденция аденоидов к инволюции, когда клетки органа сами собой отмирают.
Рассмотрим, почему растут аденоиды у детей. Причины их появления классифицируют на внешние и внутренние. Большое значение имеет профилактика болезней ЛОР-органов, меры по укреплению иммунитета, начиная с момента рождения ребенка.
Почему появляются аденоиды:
- по причине слабого, не до конца сформированного иммунитета;
- на фоне хронических воспалительных процессов полости рта и глотки;
- при склонности ребенка к аллергическим реакциям, чувствительности к различным аллергенам;
- наследственный фактор, сопровождающийся нарушением щитовидной железы, физиологическими особенностями строения носоглотки.
Изменению аденоидов могут способствовать вредные условия жизнедеятельности ребенка – загазованность, запыленность воздуха, негативная экологическая ситуация, пассивное курение. Питание напрямую влияет на иммунитет, поэтому способно отражаться на состоянии аденоидов. Хорошо, если ребенок находится на грудном вскармливании до 1-2 лет, в последующем его рацион полезный и сбалансированный.
Чем сильнее развита патология, тем больше объем аденоидной железы. Проверить аденоиды у ребенка, в первую очередь, можно по косвенным признакам, которые были рассмотрены выше.
Увидеть их самому можно, если процесс значительно запущен. В этом случае разрастание лимфоидной ткани видно через ноздри и при широко открытом рте. Крайняя степень аденоидов проявляется полным перекрыванием дыхательных путей.
Заметив у ребенка симптомы, указывающие на наличие аденоидов, родителям следует обратиться к врачу-отоларингологу.
Через нос у детей аденоиды выглядят как многочисленные округлые образования неоднородной структуры, похожие на гроздья. Это видоизмененные сосочки, которые до этого из-за незначительного размера были малозаметными. Их оттенок варьирует от насыщенного розового до красного. Определить аденоиды у ребенка в носу непосредственно, без специальных инструментов, как ни стараться, невозможно.
Ответ на вопрос о том, заразны ли аденоиды у детей, очевиден. Рассматриваемые образования представляют собой патологически разросшуюся лимфоидную ткань, сформированную в плотные узлы. Данное состояние возникает у детей из-за низкого иммунитета, при наследственной предрасположенности, от постоянного воздействия провоцирующих факторов.
Аденоиды не заразны, не передаются через воздух, бытовым или контактным путем. На фоне частых инфекционных заболеваний может произойти осложнение – аденоидит. В этом случае при плотном контакте другой человек может заразиться респираторной вирусной инфекцией, тонзиллитом.
Аденоиды, как один из важнейших органов иммунной системы, развивается в период от года до 15 лет. Именно в этом возрасте происходит формирование и становление иммунитета человека.
С возрастом данный орган утрачивает свой объем, с последующей полной атрофией. Однако бывают случаи, когда подобная тенденция не соблюдается, аденоидная ткань сохраняет прежний объем до старости.
Вот в чем разница между аденоидами и гландами:
- аденоиды с годами инволюционируют, переставая реагировать на внешние и внутренние раздражители;
- гланды (небные миндалины) сохраняются у человека на всю жизнь, выполняя важную защитную функцию.
Гланды воспаляются и болят у людей в любом возрасте, характеризуясь хроническим или острым тонзиллитом, ангиной.
Лечение аденоидов у детей проходит в двух направлениях – консервативная терапия, полное или частичное хирургическое иссечение органа. Оперативное вмешательство проводится по медицинским показаниям – третьей степенью аденоидной вегетации, в случае безрезультатного медикаментозного и физиотерапевтического лечения.
Систематические гигиенические процедуры, направленные на очищение пазух носа и горла от выделений, является важной частью успешного лечения при любом диагнозе.
Для лечения аденоидов применяют лекарственные препараты локального действия – спреи, капли, растворы для промывания. Эффективным дополнением к медикаментам будут физиотерапевтические мероприятия – УФО, УВЧ, электрофорез, лазерный луч, магниты. Полезно посещение естественных соляных пещер, искусственно созданных спелеокамер.
Аденотомия – операция по удалению аденоидов. Сегодня данную манипуляцию проводят только с визуализацией, путем использования современного эндоскопического оборудования. Практика слепого метода приостановлена в связи с высоким процентом негативных постоперационных последствий.
Используя современные инструменты и технику, при наличии должной квалификации врача, пациент может быть выписан домой уже на вторые сутки после хирургической операции.
Иссечение аденоидов проводится по медицинским показателям под общим наркозом через рот. В большинстве случаев хирургу удается максимально точно и эффективно убрать аденоидную ткань. Срочное хирургическое вмешательство осуществляется при значительном разрастании аденоидов в носоглотке, часто возникающих критических состояний апноэ, развитии гнойных осложнений.
Лазерное лечение – это современный малотравматичный метод удаления аденоидных вегетаций. Процедура не приносит сильных болевых ощущений, что крайне важно в детском возрасте, безопасная и эффективная, имеет короткий реабилитационный период. Методика воздействия лазером дает возможность убрать исключительно воспаленные ткани, оставив нетронутой здоровую часть важного иммунного органа.
Вспомогательные средства консервативного лечения аденоидов у детей и взрослых – это ароматерапия, климатотерапия, фитотерапия, гомеопатия, специальные дыхательные упражнения. Применение любой дополнительной меры воздействия должно проводиться при отсутствии противопоказаний и при согласовании с квалифицированным врачом. Гомеопатические препараты не оказывают на организм лечебного воздействия, их эффективность никем не доказана и не подтверждена. К числу гомеопатических средств относится масло Туя Эдас-801, рекомендуемое к применению при аденоидах.
Из следующего видео можно узнать дополнительную информацию об аденоидах у детей:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
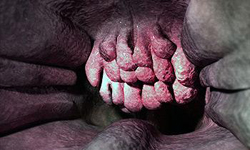
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
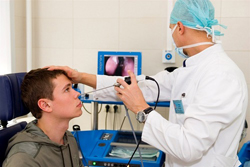
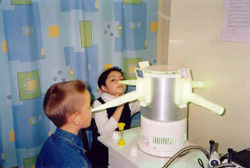
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|


