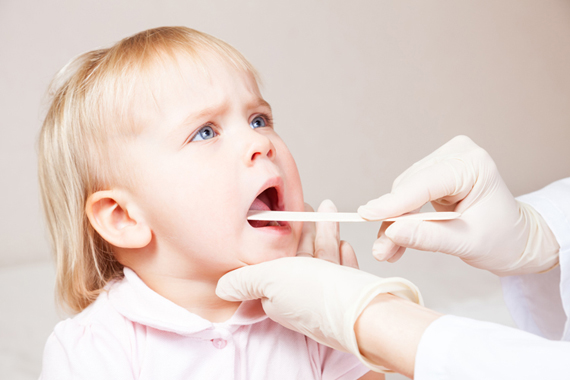
Аденоиды (увеличенная глоточная миндалина) представляют собой небольшие образования из лимфоидной ткани, которые вырабатывают иммунные клетки. При частом развитии респираторных заболеваний иммунный орган увеличивается в размерах, что неизбежно приводит к закупорке носовых ходов и, соответственно, затруднению дыхания. Если разросшаяся аденоидная ткань перекрывает собой более 1/3 носоглотки, пациенту назначают хирургическое лечение, т.е. аденотомию. Могут ли аденоиды вырасти снова после операции и прохождения реабилитации?
Содержание статьи
Оперативное вмешательство — радикальный, но все же симптоматический метод лечения патологии. Хирургическая операция позволяет ликвидировать непосредственно аденоидные разрастания, но не причину их возникновения. Кроме того, спровоцировать повторное развитие болезни могут аллергия, хронический насморк, вторичные иммунодефициты и еще целый ряд причин.

Основная причина появления аденоидных вегетаций — частые обострения инфекционных заболеваний, которые возникают из-за снижения иммунитета.
В связи с постоянными атаками болезнетворных микроорганизмов иммунная система начинает работать в усиленном режиме. При развитии воспаления в носоглотке миндалина увеличивается в размерах, что свидетельствует об интенсивной выработке клеток-защитников. На стадии выздоровления размеры иммунного органа уменьшаются, но при вялотекущем или частом развитии инфекций аденоиды только разрастаются, что и приводит к закупорке носовых ходов.
Многие родители ошибочно полагают, что вылечить любое заболевание можно с помощью лекарственных средств, но это не так. Следует понимать, что разросшаяся миндалина — это не отек и не воспаление, которые могут со временем рассосаться. Аденоидные вегетации — сформировавшиеся опухоли, которые нельзя устранить с помощью противовоспалительных и сосудосуживающих средств.
Совсем другое дело, когда речь идет о воспалении иммунного органа, т.е. аденоидите. При развитии инфекционного заболевания аденоиды действительно увеличиваются в размерах из-за воспаления и отека тканей. По этой причине лечение аденоидита может ограничиваться приемом лекарственных средств и проведением физиотерапевтических процедур.
Если аденоиды увеличены незначительно и не препятствуют нормальному носовому дыханию, врачи не рекомендуют проводить аденотомию. Однако при развитии осложнений, вызванных сильным разращением иммунного органа, нельзя отказываться от оперативного лечения. При игнорировании проблемы у детей нередко развиваются хронические риниты, отиты, синуситы и т.д.
Операции по удалению аденоидов проводят во всех медучреждениях, где есть отделение отоларингологии. Несложная процедура занимает не более 15 минут, после чего больного практически сразу отпускают домой. Успешность лечения зависит от выполнения правил послеоперационной терапии, которая заключается в соблюдении щадящей диеты и приеме антимикробных средств.
Какие существуют показания для проведения аденотомии? Оперативное вмешательство обосновано только при наличии следующих показаний:
- отсутствие эффекта от проведения лекарственной терапии;
- 2 и 3 стадия развития аденоидных вегетаций;
- появление осложнений (отит, гайморит, хронический насморк);
- абсолютная непроходимость носовых ходов;
- изменение структуры тканей носоглотки.
Нельзя проводить аденотомию при нарушенной свертываемости крови, лейкозе (раке крови) и заболеваниях сердечно-сосудистой системы.
Разросшаяся миндалина становится рассадником инфекции, поэтому ее удаление в каком-то смысле способствует повышению иммунитета. Если вовремя не устранить заложенность носовых ходов и не вырезать аденоидные вегетации, это может даже привести к изменению формы нижней челюсти и, соответственно, нарушению прикуса.

Вероятность вторичного развития ЛОР-заболевания зависит от нескольких факторов, а именно:
- качества проведения аденотомии — даже несколько миллиметров оставшейся лимфоидной ткани может привести к разращению аденоидов;
- возраста пациента чем меньше возраст пациента, тем выше вероятность рецидива заболевания; поэтому аденотомию рекомендуют проводить у детей от 3-4 лет;
- склонности к аллергии — регулярное воспаление и отек носоглотки способствует раздражению слизистой и патологическому развитию железистых тканей;
- наличия эндокринных заболеваний — нестабильность гормонального фона и сбои в работе вилочковой (щитовидной) железы негативно влияют на иммунитет и функционирование иммунных органов, в частности глоточной миндалины.
Чаще всего рецидивы заболевания наблюдаются при удалении носоглоточной миндалины обычным аденотомом, т.е. ножницами кольцевидной формы.
Как показывает практика, повторный рост миндалины приводит к еще большему увеличению объема лимфаденоидной ткани. Поэтому при обнаружении новообразований необходимо повторно провести хирургическое лечение.
Когда целесообразнее проводить операцию по удалению миндалины? Существуют благоприятные и неблагоприятные периоды для проведения оперативного вмешательства. Процесс физического развития ребенка условно разделяют на 2 фазы:
- «вытягивание» — активное развитие и рост тела в длину;
- «округление» — замедление развития и, соответственно, роста.
Специалистами было замечено, что при вырезании миндалин в период бурного развития организма повторное образование доброкачественной опухоли наблюдается в 35% случаев. В связи с этим наиболее благоприятным временем для проведения операции является возраст от 5 до 6 и от 13 до 14 лет — фазы «округления».
Редукция, т.е. упрощение или атрофия глоточной миндалины, начинается в возрасте от 8-9 лет. В большинстве случаев иммунный орган практически полностью рассасывается после пубертатного периода. Именно поэтому аденоиды чаще всего диагностируют у детей дошкольного возраста. Чтобы снизить вероятность повторной гипертрофии (увеличения) миндалины, необходимо обеспечить удовлетворительное состояние иммунитета.
Как предотвратить повторное образование аденоидов после аденотомии? Предупредить гипертрофию миндалины можно в случае выполнения предписаний ЛОР-врача по проведению реабилитации. В течение недели после аденотомии нежелательно купать ребенка в горячей воде, поскольку это может привести к расширению сосудов и, соответственно, кровотечению в месте прооперированных тканей.
Ускорить заживление носоглотки и предотвратить ее гнойное воспаление можно при использовании таких лекарственных средств, как:
- антибиотики — «Флемоксин Солютаб», «Аугментин», «Ампициллин»;
- сосудосуживающие капли — «Санорин», «Нафтизин», «Назол»;
- противовоспалительные средства — «Ибупрофен», «Кеторол», «Найз»;
- противоаллергические препараты — «Тавегил», «Супрастин», «Хлоропирамидин».
В течение 1 месяца после аденотомии нужно избегать переохлаждения и длительного нахождения на солнце, так как это может привести к осложнениям, а иногда и повторному развитию аденоидов.
Подсушивающие и противоаллергические средства помогают снять отечность со слизистых и облегчить дыхание через нос. Таким образом предотвращается застой слизи в носоглотке и снижается вероятность воспаления, которое и стимулирует разращение лимфоидных тканей.

При аденоидите наблюдается воспаление не только иммунного органа, но и окружающих его тканей. По этой причине полностью удалить гипетрофированную (разросшуюся) миндалину практически невозможно. Из-за наличия воспаления в носоглотке аденоидная ткань разрастается повторно, что и приводит к рецидиву патологии.
Аденотомию можно проводить только в случае 100% устранения гнойного и катарального воспаления верхних дыхательных путей.
Аденотомия — симптоматический метод лечения заболевания, который ликвидирует только следствие патологических процессов в органах дыхания. Чтобы предупредить повторное развитие аденоидных вегетаций, необходимо определить и устранить причины их образования. Чаще всего гипертрофия миндалины обусловлена:
- аллергическими реакциями;
- вторичными иммунодефицитами;
- неблагоприятными экологическими условиями;
- частыми рецидивами инфекций;
- вредными привычками (табакокурение).
Чтобы снизить вероятность повторного образования аденоидов, нужно исключить все провоцирующие факторы. У детей аденоиды чаще возникают на фоне ОРВИ, скарлатины, кори, гриппа, тонзиллита и синусита. Инфекционные заболевания приводят к воспалению придаточных пазух и слизистой носоглотки. Застой вязкого секрета в носовой полости является ключевым звеном в пусковом механизме, стимулирующем образование доброкачественных опухолей.
Иммуностимулирующая терапия — лучшая профилактика аденоидов у детей. Лекарственные средства для стимуляции иммунитета дают импульс к активации защитных механизмов. Существует несколько видов иммуностимулирующих препаратов, которые используются после аденотомии для предупреждения гипертрофии аденоидной ткани:
- медикаменты бактериального происхождения;
- препараты интерферона;
- лекарства на основе нуклеиновых кислот;
- витаминизированные средства.
Иммуностимуляторы препятствуют развитию воспаления, которое и провоцирует разрастание глоточной миндалины.
Для повышения иммунных сил организма могут использоваться такие средства:
| Название препарата | Активные компоненты | Назначение |
|---|---|---|
| «Лаферобион» | лейкоцитарный интерферон | предупреждает бактериальное и вирусное воспаление тканей, препятствует образованию опухолей |
| «Циклоферон» | акридонуксусная кислота | стимулирует выработку естественного интерферона, за счет чего повышается общий иммунитет |
| «Афинитор» | эверолимус | препятствует выработке ДНК и РНК болезнетворных микроорганизмов, вследствие чего снижается вероятность воспаления органов дыхания |
| «Энгистол» | сульфур и экстракт ластовня | увеличивает активность иммунных клеток, что приводит к укреплению иммунитета |
| «Анаферон» | стерат натрия, лейкоцитарный интерферон | способствует выработке интерферона, который разрушает клетки болезнетворных бактерий и вирусов |
Согласно медицинским данным, при проведении профилактических мероприятий риск повторного развития болезни снижается на 25%. Кроме того, иммуностимуляторы рекомендуется использовать в преддверии сезонных респираторных заболеваний, таких как грипп, аллергия, ОРВИ и т.д.
источник
Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются, и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
— Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенока, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.
— Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя. Ведь причина болезни (искривление перегородки носа либо воспалительный процесс или др.) никуда не делась.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
— Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.
А бывают ситуации, когда без операции все-таки не обойтись?
— В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
— Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
источник
Гланды и аденоиды, или небные и носоглоточная миндалины, – это часть нашей иммунной системы, без которой, как принято было думать до недавнего времени, человек легко обходится
Многие из нас и наших детей пережили операцию по удалению этих органов в возрасте 3-7 лет, а некоторые – уже будучи подростками или совсем взрослыми.
Операция неприятная, но, как правило, проходит быстро и без осложнений, а боль после отхода местной анестезии здоровый (без эмоциональных расстройств) ребенок быстро забудет.
Еще недавно отоларингологи довольно легко направляли детей на тонзиллэктомию (удаление небных миндалин), сопровождающуюся, как правило, и аденоидэктомией/аднотомией (удалением аденоидов).
Самое распространенное показание к операции – частые ангины. Российские врачи рекомендуют ее при 7 заболеваниях в течение года, либо 5 обострениях в год в течение двух лет или же при 3 ежегодных обострениях в течение 3 лет. Сходные критерии существуют в США и некоторых других странах.
В последнее время, однако, все чаще можно слышать, что эти органы являются важным элементом иммунной системы, особенно в детском возрасте, и их удаление совсем небезобидно и может иметь очень нежелательные последствия.
Но прежде, чем разобраться с данными науки, давайте повнимательнее посмотрим на гланды и аденоиды.
Это скопления лимфоидной ткани, расположенные в области носоглотки и ротовой полости.
То, что мы называем гландами – это небные миндалины (первая и вторая), лежащие в углублении между мягким небом и языком.
Аденоиды – это патологическое увеличение глоточной (носоглоточной) миндалины, лежащей в области свода и задней части стенки глотки (третья миндалина, миндалина Лушки).
Обратите внимание: и гланды и аденоиды – миндалины, в то время как мы привыкли называть этим словом только гланды.
Миндалины выполняют защитную и кроветворную функции. Они формируют так называемое иммунологическое кольцо, которое и задерживают значительную часть болезнетворных организмов, вдыхаемых человеком, и таким образом частично препятствуют инфицированию легких, бронхов, гортани.
Углубления в миндалинах работают как своеобразный индикатор, распознающий и оценивающий попадающие к нему с воздухом и пищей вещества. Миндалины участвуют в синтезе защитных белков, которые помогают организму бороться с инфекциями, а также предотвращают развитие аллергической реакции на получаемые с пищей вещества.
Данные, ставившие под сомнение безобидность тонзиллэктомии, наукой были получены уже некоторое время назад.
В 2014 году, например, известный пульмонолог из Бостонской детской больницы Элиот Кац установил, что удаление миндалин может привести к избыточному весу у детей 5-10 лет.
В исследовании принимали участие 464 ребенка, страдавших от ночного апноэ в результате разрастания миндалин. Пациенты были разделены на две группы: первой удалили миндалины и аденоиды, вторую лечили медикаментозно.
Через 7 месяцев избыточный вес в прооперированной группе появился у 52%, а в группе принимавших медикаментозное лечение, – у 21% пациентов.
Самое обидное заключалось в том, что набрав вес, дети опять стали страдать от апноэ.
Были и другие исследования, демонстрирующие повышения рисков некоторых заболеваний после удаления миндалин, однако все они имели определенные ограничения.
Убежденным сторонником удаления аденоидов (разумеется, по показаниям) является российский врач-отоларинголог доктор медицинских наук профессор ЛОР кафедры Первого МГМУ имени И.М.Сеченова Юрий Русецкий.
В статье «О “вреде” аденотомии» вместе с коллегами он анализирует медицинскую литературу и делает следующий вывод: «…при высокой эффективности операции до настоящего времени нет убедительных доказательств отрицательного воздействия удаления аденоидов на иммунную функцию».
И вот в июне 2018 года была опубликована масштабная работа трех ученых: доктора Шона Байэрса из Школы биологических наук университета Мельбурна (Австралия), доктора Стефана Стернса из университета Йеля (США) и доктора Якобуса Бумсмы из университета Копенгагена (Дания).
Про датскую часть исследования нужно сказать особо.
Дело в том, что эта страна с недавних пор стала поставщиком информации для самых разнообразных эпидемиологических исследований, потому что в ней создана обширная и подробная база медицинских данных о жителях страны, родившихся между 1979 и 1999 годами, позволяющая делать репрезентативные выборки в разных возрастных когортах.
На этот раз ученые проанализировали данные 1,2 миллионов детей вплоть до возраста, когда им исполнилось 30 лет. У17 460 из них были удалены аденоиды, у 11 830 – гланды, у 31 377 – и те и другие. Все операции были проведены детям в первые 9 лет их жизни.
Ученые сравнили, чем и как болели три прооперированные группы и непрооперированные дети в последующие годы жизни. При этом для всех групп исследователи отобрали тех детей, которые в первые 9 лет жизни были в целом здоровы, то есть не страдали какими-либо хроническими заболеваниями.
По словам доктора Байэрса, они выбрали возрастной промежуток до 9 лет, так как это как раз то время, в которое, с одной стороны, проводится большая часть операций по удалению гланд и аденоидов, с другой – именно в этот период времени миндалины особенно активны.
При сравнении группы, прошедшей тонзиллэктомию, с неоперированной группой, исследователи отметили у нее почти тройное повышение относительного риска заболеваний верхних дыхательных путей. Это грипп, пневмония, астма, хронические обструктивные болезни легких (ХОБЛ – группа, включающая бронхиты, эмфизему и другие заболевания).
Абсолютный риск – то есть в сравнении с распространенностью этих заболеваний в популяции – был повышен на 18,61%.
Аденоидэктомия повышала более чем вдвое относительный риск ХОБЛ и почти вдвое – риск болезней верхних дыхательных путей и конъюнктивита. Абсолютный риск ХОБЛ был также слегка повышен, а риск болезней верхних дыхательных путей – повышен почти в два раза.
Ученые проверили, какое влияние оказали операции на те болезни, которые удаление гланд и аденоид призвано было вылечить. И вот что оказалось.
Тонзиллэктомия вылечивала от тонзиллитов, что вполне логично: нет органа, значит, он не может болеть. Аденоидэктомия существенно снижала риск расстройств сна.
При этом, однако, проблемы с дыханием вплоть до возраста 30 лет не улучшались в результате оперативного вмешательства. Не влияло удаление миндалин и на заболеваемость синуситами.
А вот аденоидэктомия без удаления гланд повышала относительный риск воспаления среднего уха (отита) в 4-5 раз и вела к существенному увеличению риска синусита.
Получается, что большая часть краткосрочных улучшений недолговечна, а вот в длительной перспективе удаление миндалин скорее вредно, чем полезно.
Между тем, ученые отмечают, что всегда будут оставаться случаи, в которых удаление миндалин является единственным правильным выбором.
Если есть возможность консервативного лечения у пациента в возрасте до 9 лет, то лучше прибегнуть к нему. Можно рассмотреть также вариант тонзиллотомии – частичного удаления гланд.
Однако в случае частых ангин миндалины могут стать источником хронической инфекции. На них образуются колонии бактерий (чаще всего, стрептококков), которые при ослаблении иммунитета могут вызвать очередное воспаление.
Проверить микрофлору миндалин можно при помощи лабораторных анализов, результат которых поможет определить, насколько актуальна операция по их удалению.
Если миндалины становятся рассадником инфекции в организме, это может иметь неприятные последствия для сердечно-сосудистой системы, почек, щитовидной железы. Операция нужна в том случае, когда возникают серьезные проблемы со сном, ведущие к головным болям и другим нарушениям, а также при гнойных осложнениях.
В настоящее время есть малотравматичные технологии удаления гланд и аденоидов, так что можно обойтись в буквальном смысле малой кровью и без сильной боли.
В общем, как при каждом медицинском вмешательстве, в любом индивидуальном случае важен конкретный баланс пользы и вреда, поэтому нужно хорошо понимать, что именно лежит на той и другой чаше весов.
В этом смысле новые сведения о возможных последствиях удаления миндалин полезны как для врачей, так и для родителей маленьких пациентов.
источник
Bademcik ve Geniz Eti Ameliyatı
Решение о хирургическом удалении миндалин и аденоидов может приниматься в зависимости от разных ниже представленных ситуаций.
Повторяющийся острый тонзиллит (более пяти раз в год, два года подряд с интенсивностью заболевания более трех раз в год)
• В сопровождении с повторяющимся острым тонзиллитом
o Заболевания сердечного клапана
o Фебрильные судороги при высокой температуре
• Отсутствие реакции на лечение при хроническом тонзиллите
o Непроходящая боль в горле
o Болезненное увеличение в размерах лимфатических узлов в области шеи
o Наличие инфекционных возбудителей, не реагирующих на лечение
• Возникновение абсцесса вокруг миндалин
• Увеличение непроходимости респираторного тракта (обструкция)
• Храп и хроническое дыхание через рот
• Синдром обструктивногоапноэ сна (синдром непроходимости верхних дыхательных путей)
• Вместе с увеличением в размерах аденоидов и миндалин
o Болезнь повышенного кровяного давления легких — Недостаточность правого желудочка сердца
o Затруднения при глотании
• Нарушение функциональности челюсти (окклюзия), связанное с открытием рта
• Нарушение развития костей лица
• Подозрение на опухоль (злокачественное новообразование) (асимметричное развитие)
Причины инфекционного характера:
• Инфекционные заболевания аденоидов, лечение которых требует свыше 5 раз в год применения антибиотиков
• Затянувшееся воспаление аденоидов, которое не поддается лечению (аденоидит)
• Заболевания среднего уха (в сопровождении с увеличением в размере аденоидов или без их очевидного роста)
o Затянувшееся скопление жидкости в среднем ухе (хронический средний отит с выпотом)
o Частое воспаление среднего уха
o Пациенты с отверстиями в барабанной перепонке и постоянным скоплением жидкости
• Хронический синусит, который не поддается лечению
Причины, связанные с обструкцией — закупоркой дыхательных путей:
• Чрезмерный храп и постоянное дыхание через рот во время сна
• Синдром обструктивного апноэ
• В сопровождении с гипертрофией аденоидов
o Хроническая болезнь легких, задержка развития, нарушения речи
o Нарушение окклюзии и проблемы с зубами, вызванные дыханием через рот
o Нарушение развития лицевых костей
При вынесения решения о назначении операции по удалению аденоидов, вызванное рецидивирующими инфекциями, особенно учитываются такие определяющие факторы, как общее состояние пациентов, распространение инфекций в их повседневной жизни, степень воздействия заболеваний на работоспособность и процесс обучения пациентов, наличие у них аллергии и время года постановки диагнозаз. Возникновение этих инфекций заметно снижается в летнее время, поэтому пациентам, диагноз которым был поставлен весной, рекомендуется ждать до осени. Таким образом, на этом отрезке времени обеспечивается укрепление иммунной системы организма за счет применения вакцин и соответствующего лечения, а при наличии аллергии, предпочтение будет отдано установлению контроля за ней. Хотя лечение антибиотиками всегда выступает в качестве альтернативы хирургическому вмешательству, необходимо учитывать устойчивое воздействие на желудочно-кишечный тракт и аллергические реакции, вызываемые частым использованием антибиотиков. Из-за болезненности и серьезного риска возникновения аллергии применение пенициллина не является предпочтительным вариантом лечения.
У детей, которым была назначена вставка вентиляционной трубки в ушной проход из-за постоянно скапливающейся в полости среднего уха и непроходящей при помощи лечения жидкости, удаление существующих аденоидных разращений во время этой операции способствует значительному снижению частого инфекционного поражения этой области.
Удаление миндалин (Тонзиллэктомия)
Учитывая важность значения миндалин в развитие системы защиты организма (иммунной системы), особенно в первые 3 года, в случае отсутствия значительного увеличения миндальных нарастаний, затрудняющих функции дыхательных путей, возможно предпочтительнее будет отложить операцию на более поздний срок или уменьшить их размеры с помощью частичного удаления или радиочастотного воздействия.
Операция по удалению миндалин проводится под общей анестезией, и средняя продолжительность операции составляет около 10-20 минут, однако общее время, для подготовки пациента к анестезии, послеоперационного контроля на предмет кровотечения и выхода из наркоза, составляет 45-60 минут. Учитывая среднюю потерю крови при стандартных операциях по удалению миндалин, не рекомендуется удалять миндалины маленьким детям, масса тела которых ниже 10 кг.
После внедрения технологии «ThermalWelding» вес пациента не является критерием, влияющим на вынесение решения по проведению операции по удалению миндалин, потому что кровотечение в ходе операции при помощи данной методики практически отсутствуют.
При хирургическом удалении миндалин, проводимом с помощью «ThermalWelding», вместе с отсутствием кровотечения во время операции, также к минимуму сводятся и болезненные ощущения, в значительной степени ощущаемые во время проведения стандартных операций. Кроме того, восстановление состояния здоровья происходит быстрее, и пациенты могут вернуться к привычному образу жизни за более короткое время.
Во время проведения операции миндалины вместе с тонзильными пазухами не удаляются полностью. У некоторых пациентов лимфатическая ткань у корня языка может начать увеличиваться в размерах, распространяясь в область сосредоточения миндалин, может вызвать образование лимфатической ткани в нижнем полюсе миндалины. Существует довольно малая вероятность сосредоточения в этой области инфекционного очага, в связи с тем, что эта ткань не содержит крипт.
Пациентов в возрасте до 10 лет обычно выписывают через 2-3 часа после амбулаторного наблюдения. Перенесшие операцию и проживающие вдали от больницы, дети или очень маленькие дети, а также взрослые и другие пациенты всех возрастных групп, имеющие какие-либо патологические отклонения (диабет, сердечные заболевания, приступы, обструктивное апноэ и т. д.), должны в течение как минимум одного дня после операции находиться в больнице под наблюдением врачей.
Несмотря на то, что удаление миндалин сопровождается такими редкими осложнениями, как травма сосудов и нервов вокруг миндалин, травма челюстного сустава, травма шейного позвонка, наиболее распространенным осложнением является послеоперационное кровотечение.
Кровотечение чаще всего наблюдается в первые 24 часа. Еще один рискованный период представляют собой первые 7-14 дней, в течение которых на зажившей ткани выделяются гнойники. Поэтому первые 2 недели после операции имеют решающее значение в плане режима питания. Важно, чтобы пациенты были проинформированы о необходимости обращения в больницу в любой период в случае кровотечения.
Послеоперационный период тонзиллэктомии
В течение 2 недель после операции могут проявляться болезненные ощущения. В целом, болевые ощущения у детей намного ослаблены, при этом их интенсивность заметно уменьшается в течение 3-4 дней. Чаще всего боль может возникать во время глотания и сглатывания.
Интенсивность боли может проявляться у разных людей по разному, обычно достаточно принять простые обезболивающие, но некоторым людям может потребоваться применение более сильных болеутоляющих средств.
Рацион питания пациентов в первые два дня после операции включает теплые жидкие без комочков продукты. Затем можно переходить на кашеобразную мягкую пищу, и через 4-5 дней пациентам можно переходить на нормальную еду. Рекомендуется в течение двух недель избегать употребления таких твердых и хрустящих продуктов, как чипсы и крекеры.
Обычно в послеоперационный период речь становится гундосой, приобретая «носовое звучание». Такая ситуация может продолжаться до 3-х недель. Определенную роль в формировании звуков речи играет объем воздушного пространства в горле, поэтому после операции в зависимости от размера миндалин может остаться без изменений незначительное изменение тона голоса.
В оперируемой области может образоваться пленка грязно-серого цвета, которая чаще всего может вызывать неприятный запах изо рта пациентов, употребляющих мало жидкости или не регулярно питающихся. Эта пленка является частью процесса естественного заживления и исчезает в среднем в течение 2-х недель.
Хирургическое удаление аденоидов (Аденоидэктомия)
Аденоидные образования обычно начинают расти после 1 года, а после 10 лет, заметно уменьшаясь в размерах, во время обследования больше не наблюдаются у большинства пациентов, достигших возраста 13-15 лет. В результате частых инфекций верхних дыхательных путей, чаще всего возникающих у детей, которые начинают впервые посещать детский сад или ходить в начальную школу, в этот период начинают быстро развиваться аденоидные образования, наличие которых особенно четко выражается во сне и которые вызывают носовую непроходимость, дыхание через рот во время сна и храп. Кроме того, чаще всего у пациентов с увеличенными миндалинами, аденоиды могут вызвать обструктивное апноэ сна. Аденоидная ткань, воздействуя на функциональное состояние евстахиевой трубы, может выступать в качестве инфекционного очага поражения носовой полости, нарушая при этом нормальную вентиляцию и дренирование синусов, способна вызывать хронические инфекции синуса и заболевания среднего уха. К прочим недостаткам относится необходимость постоянного дыхания через рот, а также негативное воздействие на здоровье зубов и развитие костей лица. Кроме того, из-за недостаточного потребления кислорода оказывается негативное воздействие на рост, развитие и психические функции.
В отличие от миндалин, увеличивающуюся в размере аденоидную ткань, которая особо не вносит существенного вклада в формирование защитной иммунной системы организма, и лечение бактериальной инфекции которой не способствует улучшению дыхания, предпочтительнее всего будет удалить ее. Аденоидные образования представляют собой неинкапсулированную лимфоидную ткань, которую во время операции довольно сложно полностью удалить. В результате чего, в носовых проходах остается некоторое количество аденоидной ткани. Таким образом, хоть и редко, но все же некоторым пациентам, которым в очень раннем возрасте были удалены аденоиды, возможно, в последующие годы также потребуется повторное хирургическое вмешательство.
Как происходит удаление аденоидов?
Операции всегда проводятся под общей анестезией, а ее общая продолжительность составляет около 45-60 минут.
В настоящее время операции по удалению аденоидов выполняются при помощи вводимого через нос или горло эндоскопа, благодаря которому обеспечивается видимость оперируемой области. Наиболее важным преимуществом операции, проводимой с использованием эндоскопическим методом обследования является то, что аденоидная ткань может быть удалена самым оптимальным способом без повреждения соседних анатомических структур.
Получившая в последнее время широкое применение, технология «Coblasyon» позволяет проводить операции по аденоидэктомии без кровопотери.
Рекомендации после аденоидэктомии
В первые 2-3 дня после операции может наблюдаться смешанное со слюной небольшое светло-розовое кровотечение. Обратитесь к вашему лечащему врачу в случае обнаружения выделений в виде свежей красной крови или рвоты кровью.
У пациентов, которым во время проведения этой операции вставляется ушная трубка или в случае разреза барабанной перепонки (парацентеза), в первые несколько дней после операции может наблюдаться небольшое количество слегка кровоточащего выделения из уха. В случае продолжительных или интенсивных выделений желто-зеленого цвета, обязательно сообщите об этом врачу.
После операции обычно не наблюдается явно выраженной боли. В случае слабой или интенсивной боли в горле используются такие простые болеутоляющие средства, как парацетамол.
В первые 3-4 часа после операции пациенту запрещается есть и пить, поскольку он находится под воздействием анестезии. Ваша медсестра сообщит вам, когда вам можно будет принимать пищу через рот.
В целом, рекомендуется пить большое количество теплой жидкости и употреблять мягкие, кашеобразные, теплые и не раздражающие горло продукты. В течение первых трех дней после операции рекомендуется употреблять теплую пищу, затем можно будет перейти на нормальное питание.
Обычно в послеоперационный период речь становится гундосой, приобретая «носовое звучание». Такая ситуация может продолжаться до 3-х недель. Определенную роль в формировании звуков речи играет объем воздушного пространства в горле, поэтому после операции по удалению аденоидов может остаться без изменений незначительное изменение тона голоса.
Нормальным считается повышение температуры в послеоперационный период на 0,5-1 градуса. Более высокую и длительную температуру обычно вызывает обезвоживание организма. Рекомендуется обратиться к вашему лечащему врачу, если несмотря на большой объем выпитой жидкости будет наблюдаться повышенная температура.
В редких случаях в оперируемой области может возникнуть воспаление, которое может вызывать неприятный запах изо рта особенно у пациентов, употребляющих мало жидкости или нерегулярно питающихся. Обязательно сообщите об этом вашему доктору.
Послеоперационный период пациента
Дети после перенесенной операции должны находиться в полнейшем покое дома в течение 1-2 дней. Через 4-5 дней после операции можно будет посещать школьные занятия. Не рекомендуется в течение как минимум 7 дней заниматься физическими упражнениями.
В течение 3-4 дней после операции не рекомендуется принимать ванну. Через 15 дней после операции можно будет принимать теплую ванну. До тех пор, пока вашим доктором не будут представлены соответствующие указания, рекомендуется защищать, подвергшиеся хирургическому вмешательству, ваши слуховые проходы от попадания в них воды во время принятия ванны, купания в бассейне или в море. Для предотвращения попадания воды достаточно положить в центр ушного канала небольшое количество ваты, предварительно смазанной вазелином. За исключением случаев контакта с водой, слуховые проходы должны оставаться открытыми.
Обратитесь к врачу за альтернативными методами защиты (головные повязки, специальные затычки для ушей и т. д.)
источник
Недавние исследования (опубликовано 7 июня 2018 года в JAMA Otolaryngology-Head & Neck Surgery) показали, что люди, у которых миндалины или аденоиды были удалены до достижения ими 9 лет, подвергаются более высокому риску респираторных, инфекционных и аллергических заболеваний вплоть до 30 лет.
«Мы обнаружили, что тонзилэктомия была связана с почти трехкратным увеличением риска заболеваний верхних дыхательных путей и что аденоидэктомия вдвое увеличивает риск хронической обструктивной болезни легких, заболеваний верхних дыхательных путей и конъюнктивита, — сообщил Шон Байарс из Университета Мельбурна, Австралия, и объяснил: — Врачи часто удаляют аденоиды и миндалины для лечения рецидивирующих тонзиллитов или инфекций среднего уха. Однако понимание долгосрочных последствий этих операций имеет решающее значение, поскольку аденоиды и миндалины являются частями иммунной системы, которая в детском возрасте до 9 лет еще не полностью сформировалась и может быть серьезно нарушена в результате удаления ее важных составляющих».
Байарс и коллеги проанализировали сведения из Датского реестра рождений, который включает данные 1 189 061 человека, чтобы оценить состояние здоровья этих людей через 30 лет. Участники, включенные в анализ, родились между 1979 и 1999 годами и наблюдались до 2009 года. У некоторых из 17 460 участников были удалены их аденоиды, у 11 830 были удалены миндалины, а 31 377 была проведена аденотонзилэктомия. Остальные участники выборки составили группу контроля.
Когда исследователи рассчитали долгосрочные риски 28 различных заболеваний среди каждой группы, они обнаружили, что тонзилэктомия была связана с почти тройным относительным риском заболеваний верхних дыхательных путей по сравнению с детьми, у которых миндалины не были удалены.
Аденоидэктомия, в свою очередь, была связана с более чем двукратным риском хронической обструктивной болезни легких и почти в 2 раза увеличившейся заболеваемостью ОРЗ и конъюнктивитами.
«Повышенный риск после удаления аденоидов и миндалин касался в основном респираторных заболеваний, включая астму и пневмонию.
Однако относительный риск увеличился также для многих групп заболеваний. Например, для среднего отита — в 2–5 раз, тогда как риск возникновения синусита после аденотонзилэктомии увеличился на 68%. Правда, хирургическое удаление миндалин и аденоидов не было связано только с ухудшением здоровья. Аденоидэктомия, например, уменьшала относительный риск нарушений сна на 70%. Неудивительно, что обе операции значительно снизили риск тонзиллита и хронического тонзиллита», — отметили исследователи.
Байарс и его коллеги считают, что результаты их исследования должны побудить других ученых возобновить поиски нехирургических альтернатив для лечения воспаляющихся аденоидов и миндалин.
Признавая ценность проведенного исследования, Ричард Розенфельд, MD, MPH, профессор отоларингологии в Медицинском центре SUNY Downstate в Бруклине, Нью-Йорк, указывает в своей статье на medscape.com, что кроме учтенных данных на результат могли повлиять обстоятельства, не принятые во внимание, например, такие как воздействие курения. Поэтому стоит рассматривать результаты этого исследования как стимул к дальнейшему изучению данного вопроса, а не как окончательный вывод.
Розенфельд также отмечает, что двумя основными показаниями к тонзилэктомии (с или без аденоидэктомии) являются обструктивный синдром апноэ во сне (ОСАС) и рецидивирующая инфекция горла. Причем ОСАС может весьма негативно повлиять на познавательные (когнитивные) способности детей, поэтому удаление мешающих нормальному функционированию мозга образований действительно необходимо. Операция же по поводу рецидивирующей инфекции горла всегда является факультативной, потому что хронические воспаления редко приводят к серьезным последствиям. А если операцию удается отсрочить, то у многих детей ситуация улучшается самостоятельно. Так что данное исследование может побудить семьи, рассматривающие тонзилэктомию как способ решения проблемы при рецидивирующей инфекции горла, отсрочить операцию.
опубликовано 05/07/2018 16:28
обновлено 28/03/2019
— Болезни уха, горла, носа
источник
Аденоиды – одна из самых частых патологий детского возраста, которая может привести к задержке физического и умственного развития ребенка.
Большинство инфекционных агентов (бактерий и вирусов), передающихся воздушно-капельным путем, проникает в организм ребенка через ротовую полость. Для защиты организма в носо- и ротоглотке расположено защитное кольцо Пирогова, состоящее из двух трубных и двух небных, язычной и глоточной миндалин.
Лимфоциты, находящиеся в ткани миндалины, первыми реагируют на появление чужеродного агента и препятствуют его проникновению в нижерасположенные отделы дыхательных путей. По ряду причин может происходить разрастание лимфоидной ткани в миндалинах. Аденоиды –патологическое увеличение объема лимфоидной ткани глоточной миндалины.
Глоточная миндалина располагается на задней стенке носоглотки. В норме она не соприкасается с внутренними отверстиями носовых ходов и не перекрывает их. При наличии аденоидов ткань глоточной миндалины может частично или полностью перекрывать носовые ходы.
При развитии аденоидов глоточная миндалина перестает выполнять свою защитную функцию. Аденоиды становятся источником инфекции, особенно при их воспалении – аденоидите.
Аденоиды занимают ведущее место среди заболеваний дыхательных путей у детей. Чаще всего заболевание возникает в возрасте от трех до девяти лет. Редкая заболеваемость малышей до двух лет связана с ограниченным кругом контактирующих с ребенком лиц. Иммунная система не получает излишнего стимулирования, и лимфоидная ткань не увеличивается в объеме. Кроме того, дети, находящиеся на грудном вскармливании, получают защитные антитела с молоком матери. Иммунитет у грудничков также не подвергается перегрузке.
С 2,5-3 лет дети в большинстве случаев начинают посещать детские дошкольные учреждения. Иммунная система малыша еще не совершенна, но уже подвергается массивному воздействию патогенных микроорганизмов. Лимфоидная ткань отвечает на такое воздействие гипертрофией (разрастанием). В подростковом возрасте глоточная миндалина уменьшается и постепенно атрофируется.
Причинами появления аденоидов могут быть:
- Лимфатико-гипопластический диатез. Это аномалия конституции ребенка, наследственная предрасположенность к увеличению лимфатической ткани даже при отсутствии инфекции в организме. Диатез сопровождается нарушением работы щитовидной железы (гипофункцией) и выраженными аллергическими реакциями.
- Частые бактериальные и вирусные инфекции, в том числе хронические. Аденоиды развиваются при длительных острых респираторных заболеваниях, тонзиллитах, фарингитах. Часто аденоиды появляются после перенесенных детских инфекций – кори, краснухи, дифтерии, паротита, коклюша. Развитие патологии возможно и при хронических заболеваниях, таких как туберкулез или сифилис (врожденный).
- Воздействие неблагоприятных факторов на организм матери во время беременности. Алкоголь, вредные химические вещества, инфекции, некоторые физические факторы, воздействуя на организм беременной, могут вызвать нарушение в работе иммунной системы плода.
- Аллергия. Дети, предрасположенные к развитию аллергических реакций (аллергического конъюнктивита, ринита, атопического дерматита, бронхиальной астмы), чаще страдают аденоидами.
Аденоиды по площади разрастания лимфоидной ткани и выраженности симптомов у ребенка подразделяются на три степени:
- Аденоиды перекрывают менее ⅓ площади внутренних отверстий носовых ходов, симптомы у ребенка проявляются только во время ночного сна.
- Аденоиды перекрывают половину площади отверстий, симптомы у детей проявляются и в дневное время, но они выражены слабо.
- Лимфоидная ткань разрастается, почти полностью перекрывая внутренние отверстия носовых ходов. Симптомы нарушения дыхания выражены очень сильно.
Степень аденоидов выставляется врачом-оториноларингологом после проведения обследования.
Симптомы развития аденоидов появляются вследствие перекрытия лимфоидной тканью носовых ходов. В результате этого у ребенка нарушается носовое дыхание. Родители могут заметить следующие патологические признаки:
- Ребенок стал дышать через нос с затруднением. Сначала нарушается нормальное носовое дыхание во время сна. Родители могут обратить внимание, что малыш во сне дышит ртом, иногда появляется храп, что связано с быстрым прохождением воздушного потока через суженные носовые ходы. Если ребенок начал дышать ртом в дневное время, это говорит об увеличении степени тяжести заболевания.
- Дети становятся вялыми. Днем ребенок хочет спать, слабо реагирует на раздражители, не участвует в играх с другими детьми, плохо учится в школе, не может сосредоточиться. Это связано с тем, что при дыхании ртом кровь плохо насыщается кислородом, возникает анемия разной степени выраженности, и мозг не получает необходимых ему питательных веществ.
- Лицо ребенка меняется. Постоянно открытый рот со временем меняет прикус малыша, нижняя челюсть сужается и отвисает. Физиологические складки на лице малыша разглаживаются. В некоторых случаях возникает экзофтальм («выпячивание» глазных яблок).
- Развивается насморк. Лимфоидная ткань, разрастаясь, оказывает выраженное давление на мелкие капилляры слизистой носа, вызывая отек слизистой и появление незначительного серозного отделяемого.
- У ребенка нарушается слух. Глоточная миндалина расположена близко к внутренним отверстиям слуховых труб. При разрастании глоточной миндалины эти отверстия перекрываются, тем самым вызывая снижение слуха у ребенка.
- Изменяется голос. В норме поток воздуха во время разговора проходит через носоглотку и попадает в пазухи, выступающие в роли резонаторов. Аденоиды закрывают вход в пазухи. Голос ребенка становится тихим, гнусавым, он говорит «в нос».
- Нарушается глотание. Аденоиды могут перекрывать ротоглотку, вызывая нарушение акта глотания. Ребенок часто давится во время еды, у него регулярно возникает приступообразный кашель.
Из-за изменения голоса, снижения слуха и недостаточного насыщения кислородом мозга дети с аденоидами часто отстают от сверстников в развитии, успеваемость в школе снижается.
При наличии указанных выше симптомов родителям необходимо обратиться к детскому оториноларингологу. Он проведет общий осмотр ребенка, дополнительное обследование и после постановки точного диагноза скажет, как лечить аденоиды.
В качестве дополнительных методов исследования используются фарингоскопия, передняя и задняя риноскопия, рентгенография глотки и эндоскопия.
Фарингоскопия – осмотр полости рта и ротоглотки. Врач оценивает характер слизистой рта, наличие разрастания небных миндалин.
При передней риноскопии оториноларинголог осматривает носовые ходы. При аденоидах второй-третьей степени они могут быть хорошо видны через внутренние отверстия носовых ходов.
Основной метод исследования при аденоидах – задняя риноскопия. Врач устанавливает специальное зеркало в ротоглотке, поворачивая его кверху. В зеркале определяются разрастания глоточной миндалины. При задней риноскопии устанавливается степень аденоидов. Недостатком метода является невозможность проведения такого обследования у маленьких детей.
Рентгенография при аденоидах – снимок ротоглотки в боковой проекции. На рентгенограммах также может быть определена степень аденоидов. При эндоскопии ротоглотки с помощью специального прибора (эндоскопа) с оптической частью более подробно визуализируются аденоиды.
При первой степени болезни можно обойтись без операции, при второй и третьей степени чаще всего проводится удаление аденоидов у детей.
Медикаментозное лечение включает применение сосудосуживающих капель, промывание носа специальными солевыми растворами. Медикаментозная терапия позволяет уменьшить симптомы аденоидов на какое-то время. В некоторых случаях этого времени бывает достаточно для постепенного развития атрофии глоточной миндалины. Для укрепления иммунитета применяются поливитаминные комплексы и иммуностимулирующие препараты.
При воспалении аденоидов, развитии аденоидита применяются антибактериальные средства широкого спектра действия, антигистаминные препараты.
Для лечения аденоидов существует множество гомеопатических препаратов и сборов лекарственных трав. Такое лечение направлено в первую очередь на уменьшение симптомов заболевания.
Листья полевого хвоща, масло туи и чайного дерева восстанавливают носовое дыхание за счет сужения кровеносных сосудов и предотвращения отека слизистой оболочки носа. Кроме того, они обладают слабым антибактериальным и антиоксидантным действием.
В лечении аденоидов первой степени эффективны:
- галотерапия (соляная пещера);
- магнитотерапия;
- электрофорез;
- УВЧ (воздействие высокочастотного электромагнитного поля);
- УФО-терапия (ультрафиолетовое облучение).
Оперативное лечение аденоидов проводится со второй степени заболевания, а также при неэффективности консервативной терапии. При частых простудных заболеваниях, нарушении дыхания врач также может рекомендовать операцию.
Открытая операция при аденоидах носит название аденотомии или аденоидэктомии. Оперативное вмешательство осуществляется под местной (у детей старшего возраста) или общей (у малышей) анестезией. Удаление происходит через рот. При аденотомии удаляется только разросшаяся лимфоидная ткань, при аденоидэктомии – вся глоточная миндалина. Недостатком операции является ее высокая травматичность и частые рецидивы заболевания.
Лазерное удаление возможно при второй степени аденоидов. Лазером выпаривается лимфоидная ткань миндалины.
Этот вид оперативного вмешательства начинается с классической аденоидэктомии, проводимой специальным дугообразным ножом. После удаления миндалины проводится прижигание раневой поверхности азотом сверхнизкой температуры. Такая процедура способствует профилактике рецидива заболевания.
Эндоскопическая аденоидэктомия осуществляется эндоскопом через нос. На конце эндоскопа имеется оптический прибор. Через эндоскоп, введенный в носовой ход, хирург видит глоточную миндалину и производит ее удаление. Операция отличается малой травматичностью по сравнению с открытыми оперативными вмешательствами.
Если диагноз аденоидов поставлен на ранних стадиях, осложнений практически не наблюдается. При аденоидах второй и третьей степени, в сочетании с высоким риском развития у ребенка аллергической реакции, может возникать воспаление аденоидов – аденоидит. Заболевание проявляется высокой температурой, общей интоксикацией. У таких детей риск развития рецидива после операции повышен.
Профилактика аденоидов складывается из повышения иммунитета ребенка. С раннего детского возраста необходимо выполнять закаливающие процедуры, малышу нужно больше гулять на свежем воздухе, употреблять свежие фрукты.
Осенью и весной можно принимать поливитамины. В сезон простуд необходимо ограничить посещение мест с большим скоплением людей, соблюдать правила гигиены.
Большое значение в профилактике аденоидов имеет вакцинопрофилактика.
Родителям необходимо при появлении первых признаков развития аденоидов обратиться за консультацией к врачу, который поставит правильный диагноз и назначит необходимое лечение.
источник
Удаление миндалин и аденоидов может ухудшить здоровье. Возможные последствия и осложнения после удаления аденоидов у детей
Это образования из лимфоидной ткани, расположенные в глотке (на разных ее уровнях). Основная их функция – защитная. Но они выполняют ее не самостоятельно, а как часть лимфатической системы организма. Через эту систему проходят «специализацию» основные защитники иммунной системы – лимфоциты.
Различают пять глоточных миндалин: небные (I, II), носоглоточная (III) и трубные (IV, V), расположенные позади слуховой (евстахиевой) трубы.
Миндалины глотки образуют своеобразное кольцо (его еще называют лимфидным кольцом Пирогова-Вальдейра) – щит верхних дыхательных путей. Если бы не это кольцо, то многие микробы напрямую попадали бы в трахею, бронхи аденоиды и легкие.
В отличие от миндалин, аденоидов в норме быть не должно. Они являются разрастаниями слизистой оболочки. Преимущественно располагаются в области заднего отдела свода носоглотки, где открываются носовые ходы и слуховые (евстахиевы) трубы. При воспалении аденоидов (аденоидит) они полностью или частично отекают, перекрывают носовые ходы и слуховые трубы. При этом нарушается носовое дыхание, снижается слух. Человек, у которого аденоиды, ощущает заложенность носа и ушей. А если аденоиды к тому же большие, то даже в нормальном состоянии они причиняют массу неудобств.
У детей с аденоидами возможна задержка психомоторного развития. Причина – в невнимательности родителей, которые не замечают снижения слуха у ребенка и не принимают никаких мер, чтобы помочь малышу говорить и развиваться правильно. Да, ребенок слышит. Но как? К примеру, слово «шоколадка» он отлично понимает и протягивает ручки, даже если вы произнесли это шепотом. Но он слышит не все слово, а лишь его часть – «околадка». Дело в том, что при аденоидах нарушается слуховое восприятие шипящих звуков. Поэтому при лечении аденоидов обязательно надо проводить аудиотерапию – проверку восприятия слуховых сигналов с помощью специальной аппаратуры. Увы, такие возможности есть не у каждой детской поликлиники и даже ЛОР-клиники.
Еще один характерный признак наличия воспаленных аденоидов: у ребенка почти всегда открыт рот, а это значит, что воздух, минуя полость носа и носоглотки, прямиком попадает в трахею и бронхи, поэтому ребенок постоянно болеет.
Еще одна проблема: утром дети с трудом встают с постели из-за постоянного недосыпания. Днем их тоже клонит ко сну. Причина в том, что аденоиды в верхних дыхательных путях создают препятствие, из-за чего во время сна мозг недополучает кислород, следовательно, не отдыхает.
Как распознать, есть ли у малыша аденоиды? Итак:
* голова все время запрокинута назад, рот приоткрыт;
* гнусавит, согласный «м» произносит как «б» («басло» вместо «масло», «бяч» вместо «мяч»);
* забывчив, постоянно переспрашивает;
* жалуется на головную боль;
* жалуется на головную боль;
* часто капризничает, гримасничает;
В редакцию часто приходят письма с вопросом: надо ли удалять миндалины с аденоидами? По существу вопрос поставлен неправильно: отождествлять миндалины с аденоидами нельзя, миндалины нам даны природой, человек с ними рождается, это – часть нашего организма и часть нелишняя. Миндалины – одно из важнейших звеньев иммунитета. А аденоиды – это проявление болезни, их в организме быть не должно. Поэтому аденоиды, особенно больших размеров (III-IV степени), надо удалять.
В настоящее время решение об удалении миндалин принимается все реже и реже и только в случаях декомпенсированного хронического гнойного тонзиллита, когда миндалины превращаются в очаг хронической инфекции.
Когда надо удалять аденоиды?
* Если у ребенка полностью отсутствует носовое дыхание.
* Аденоиды являются причиной снижения слуха.
* Ребенок часто болеет отитами, гайморитами (3-4 раза в году).
* Наблюдаются признаки задержки психомоторного развития, отстает от сверстников в учебе.
Операцию могут сделать под общим наркозом, удалив аденоиды скальпелем или ножницами. А могут эту операцию провести с помощью холода, отморозив лишнюю ткань. Будьте готовы к тому, что после операции из-за отека ребенок по-прежнему будет дышать ртом. По мере уменьшения отека будут открываться носовые ходы, но привычка дышать ртом может остаться. Поэтому вам придется приучать ребенка к носовому дыханию: прикройте ему рот ладонью, прижимайте поочередно ноздри и просите дышать носом. Также заставляйте громко произносить звуки «М» и «М» закрытым ртом, выталкивать воздух через нос вместе со звуками «Б», «П», «Д», «Т».
Ангина – это разновидность острого воспаления миндалин, тех самых, которые в просторечии зовут гландами. Такое воспаление называется тонзиллитом, а ангина – лишь его разновидность, которая представляет собой острое воспаление, вызываемое одним единственным микробом (бета-гемолитический стрептококк группы А). Такое повышенное внимание к этой форме тонзиллита объясняется тем, что ангина нередко протекает очень тяжело и дает опасные осложнения.
А. Н. Перетятько, детский отоларинголог
Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенка, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.
Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя. Ведь причина болезни (искривление перегородки носа либо воспалительный процесс или др.) никуда не делась.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.
А бывают ситуации, когда без операции все-таки не обойтись?
В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
Разрастание носоглоточных миндалин — широко распространенное заболевание среди детского населения, больше известное как аденоиды . Причины возникновения аденоидов различны: наследственная предрасположенность, частые простудные заболевания, различные инфекции – например грипп, корь. Когда малышу исполняется три года, круг его общения расширяется: детский сад, друзья по площадке возле дома, театр, спортивные секции. Миндалины в этот период работают с перегрузкой, и, если иммунитет ослаблен, они превращаются в настоящий очаг инфекций, увеличиваются и провоцируют возникновение многих серьезных ЛОР-заболеваний: отитов, аденоидитов, тонзиллитов, аденотонзиллитов, которые дают осложнения на другие внутренние органы Аденоидные разрастания (вегетации), или аденоиды (от греческого aden — железа и eidos – вид) – это патологическое увеличение (гипертрофия) глоточной миндалины, воспаление которой называется аденоидитом .
Хронический тонзиллит (в статье мы не будем рассматривать случаи заболевания острым тонзиллитом, т.е. ангиной) – инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин, с разрастанием их ткани. Хронический тонзиллит у детей, как правило, сочетается с хроническим аденоидитом, и в этом случае заболевание носит название хронический аденотонзиллит . Диагноз хронический аденотонзиллит ставится при таком состоянии миндалин, когда ослабляются или утрачиваются их естественные защитные функции и они становятся хроническим очагом инфекции и аллергизации организма. Хронический аденотонзиллит проявляется в виде:
- затрудненного носового дыхания. Степень нарушения носового дыхания зависит от величины и формы глоточной миндалины, которая создает механическое препятствие для прохождения воздуха, а также от размера и формы носоглотки и сопутствующих изменений ее слизистой оболочки. Нарушение носового дыхания может иметь постоянный характер при значительном увеличении аденоидов или наблюдаться периодически, в периоды острых респираторных инфекций носоглотки, а также в положении лежа (во время сна), когда аденоиды увеличиваются из-за полнокровия венозных сосудов.
- наличия слизисто-гнойного секрета в носоглотке, что приводит к угнетению защитной функции слизистой оболочки носа, ее воспалению (хронический ринит). Кроме того, способствует нарушению носового дыхания, из-за чего возникает гнусавость голоса, нарушение его тембра и произношения звуков.
- снижения слуха. Аденоидные вегетации являются механическим препятствием для поступления воздуха в слуховую трубу. Это состояние проявляется тугоухостью звукопроводящего типа. К тому же, постоянные воспалительные явления в носоглотке приводят к бактериальному инфицированию среднего уха через слуховую трубу, вследствие чего возникают средние отиты (воспаление слизистой оболочки уха).
- храпа и синдрома обструктивного апноэ (нарушения дыхания) во время сна. Аденоиды, являясь препятствием на пути прохождения воздушной струи, вынуждают ребенка дышать через рот, что приводит к снижению тонуса мышц глотки. Кроме этого, аденоидные вегетации делают направление воздушной струи более завихряющимся, чем в норме, из-за чего возникает вибрация мягкого неба, проявляющаяся храпом и даже задержкой дыхания из-за перекрытия воздушных путей (синдромом обструктивного апноэ). Следствием затрудненного носового дыхания как во время сна, так и во время бодрствования у детей является постоянная сонливость, повышенная утомляемость, раздражительность, снижение внимания и памяти.
- кашля, который связан с раздражением слизистой оболочки глотки патологическим отделяемым, стекающим из носоглотки. Обычно кашель возникает во время сна или при пробуждении ребенка .
Распространенность этих заболеваний зависит от возраста ребенка : у детей 2-3 лет она невелика — 2%, от 3 до 7 лет — 5%, а в период полового созревания и у подростков повышается до 14%. Нужно отметить, что девочки гораздо чаще подвержены заболеваниям верхних дыхательных путей, чем мальчики.
| Миндалины – региональные органы иммунной системы, которые работают одновременно в качестве иммунного барьера слизистых оболочек и как «завод» по производству клеток иммунной системы – лимфоцитов. Основной работой так называемого лимфаденоидного глоточного кольца (совокупности миндалин, расположенных вокруг входа в глотку из полостей рта и носа) является создание и поддержание на нормальном уровне системы иммунитета слизистых оболочек. Частью лимфаденоидного глоточного кольца являются небные миндалины (представляют собой скопление лимфоидной ткани, находящейся между небными дужками у входа в полость глотки) и глоточная миндалина (расположена в своде и частично на задней стенке носоглотки). |
До семилетнего возраста у детей отмечается умеренная физиологическая гипертрофия (увеличение) миндалин, связанная с их высокой функциональной активностью в ранние периоды жизни. Патологическая гипертрофия небных и глоточной миндалин обусловлена микробной инфекцией и часто возникает под влиянием повторных респираторных заболеваний (ОРЗ) или среднего отита (воспаления среднего уха). По данным микробиологических исследований содержимого лакун миндалин у детей 3-14 лет с хроническим аденотонзиллитом, среди болезнетворных микроорганизмов ведущую роль играют пиогенный стрептококк и золотистый стафилококк. Следующая по частоте обнаружения — бранхамелла (моракселла), реже диагностируют гемофильную палочку. У подавляющего большинства больных детей выявляются сочетания 2-4 болезнетворных микроорганизмов. Развитие хронических воспалительных заболеваний лимфоидного глоточного кольца обусловлено не только микробами, но и состоянием иммунной системы организма. Риск заболевания ребенка значительно повышен при наличии хронического аденотонзиллита у матери.
Классификация аденотонзиллита предусматривает выделение типичной и особой нетипичной форм хронического гипертрофического аденотонзиллита (при этих заболеваниях наблюдается патологическое разрастание ткани глоточной миндалины — аденоиды I, II, III степени).
Типичный хронический аденотонзиллит бывает: 1) Компенсированный – преобладание местных воспалительных процессов в небных и глоточной миндалинах над общими реакциями организма. Ухудшение общего состояния детей только при рецидивах (повторах) хронического аденотонзиллита или при повторных ОРЗ. 2) Субкомпенсированный – на фоне выраженных воспалительных изменений в небных и глоточной миндалинах появляется умеренное ухудшение самочувствия (общая слабость, вялость, головная боль, боль в суставах), часто возникают обострения хронического аденотонзиллита. 3) Декомпенсированный – хронические воспалительные изменения в небных и глоточной миндалинах сочетаются с полной недостаточностью системы местного иммунитета, выраженным ухудшением общего самочувствия и развитием серьезных сопутствующих хронических заболеваний соединительной ткани, таких, как ревматизм — воспалительное заболевание соединительной ткани с преимущественным поражением сердца, хронических заболеваний бронхо-легочной системы, желудочно-кишечного тракта или осложнений (паратонзиллярные абсцессы – скопление гноя позади небных миндалин, хронический лимфаденит – воспаление близлежащих лимфатических узлов и др.) Нетипичный хронический гипертрофический аденотонзиллит с аденоидами I, II, III степени как особая форма заболевания, по многим внешним признакам сопоставим с типичным, однако непосредственно в миндалинах воспалительный процесс выражен слабо. По данным специалистов, аденотонзиллит влияет на частоту вирусных инфекций у ребенка , нарушает работу ресничек, выстилающих слизистую оболочку полости носа (выполняющих функцию самоочищения носа), из-за затрудненного дыхания кровь недостаточно насыщается кислородом, что ведет к кислородному голоданию головного мозга. Аденотонзиллит может способствовать развитию различных патологических состояний, таких, как нарушение формирования лицевого скелета в результате отсутствия носового дыхания, нарушению нормального расположения зубов, к воспалительным заболеваниям уха, носа и околоносовых пазух, воспалительных заболеваний глотки, гортани и нижележащих дыхательных путей и т.п.
Осмотр ребенка проводится врачом-отоларингологом. Диагноз ставится на основании тщательно собранной истории развития ребенка , истории заболевания (анамнеза) и следующих обследований:
- фарингоскопия – осмотр ротовой полости. При этом оценивается состояние ротоглотки, наличие слизисто-гнойного отделяемого по задней стенке глотки, состояние небных миндалин. Также можно оценить состояние глоточной миндалины и степень увеличения аденоидов ;
- риноскопия – осмотр носовых ходов. Отоларинголог оценивает состояние носовых ходов, наличие отека, отделяемого в полости носа. После закапывания сосудосуживающих капель в нос врач может увидеть аденоидные разрастания, закрывающие хоаны. При глотании или произнесении ребенком слов мягкое небо сокращается и, упираясь в свисающую массу аденоидов , колеблет их. При этом происходит колебание световых бликов, отражающихся от блестящей поверхности миндалины;
- эндоскопия носоглотки — осмотр носоглотки с помощью оптического прибора риноскопа, введенного в полость носа или через полость рта в ротоглотку. Преимуществами эндоскопического исследования носоглотки является информативность, безвредность, возможность фото- и видеосъемки объекта исследования;
- рентгенография носоглотки и придаточных пазух носа позволяет точно установить степень аденоидов . Для диагностики используется боковая проекция рентгенограммы. Для лучшего контрастирования носоглотки воздухом пациент должен открыть рот.
Лечение хронического аденотонзиллита у детей подразделяется на консервативное (лекарственное) и хирургическое . Лечение хронического аденотонзиллита прежде всего заключается в восстановлении нарушенного носового дыхания. Для этого необходимо закапывать пипеткой в носовые ходы минеральную воду или использовать препараты на основе морской воды (АКВАМАРИС, САЛИН ), что способствует механическому удалению корочек, пыли, слизи с содержащимися в них микробами. Препараты закапывают 3 раза в день в каждый носовой ход. После чего необходимо тщательно высморкаться. Вместо указанных лекарственных средств можно использовать водный раствор зверобоя или ромашки (1 чайную ложку травы залить ј стакана кипяченой воды, настоять на водяной бане). После туалета носа можно закапать дезинфицирующий раствор (2-3% раствор колларгола или протаргола , 20% раствор альбуцида, сок колланхоэ или крепкую заварку зеленого или черного чая). Для лучшего попадания средства на миндалины ребенка следует положить на спину. В период возникновения острого респираторного заболевания после промывания носа для уменьшения отека воспаленной слизистой носовых раковин рекомендуется закапывать в носовые ходы сосудосуживающие капли (НАЗИВИН, ОТРИВИН и др.) 3 раза в день или перед сном, но не более 3-5 дней. Консервативное лечение назначают, когда миндалины увеличены умеренно и нет осложнений. Такое лечение должно проводиться в поликлинике по месту жительства или в стационаре. Показанием к стационарному лечению является неэффективность консервативной терапии в поликлинике. Длительность стационарного лечения составляет 10-15 дней в зависимости от сложности патологии. Консервативная терапия состоит из 4 основных видов местного и общего воздействия, которые следует проводить в комплексе, что является залогом успешного лечения хронического аденотонзиллита.
- Лечение воспалительных процессов в небных и глоточной миндалинах в виде промываний с использованием фито- и биопрепаратов.
- Лазерное облучение небных и глоточной миндалин.
- Иммуномодулирующая терапия с использованием раствора димефосфона местно и внутрь.
- Дыхательная носовая гимнастика и массаж .
Промывания. В амбулаторных условиях с целью местного лечения миндалин применяется промывание небных и глоточных миндалин, которое проводит врач-отоларинголог (количество сеансов – 10, повторять курс следует каждые полгода). Промывание осуществляется настойкой эвкалипта, разведенной 0,9% раствором хлорида натрия в соотношении 1:10, 2 раза в день с помощью специального устройства — ирригатора ЛОР-1. Вариантом промываний может быть введение с помощью шприца в полость носа и носоглотки через одну половину носа лекарственного раствора, подогретого до 37 градусов С, и его одновременное отсасывание из другой половины носа электроотсосом. Лакуны миндалин промывают с помощью простого шприца. Кроме настойки эвкалипта используются и другие фитопрепараты – настойку календулы, ромашки, а также биопрепарат – раствор прополиса. Промывание небных и глоточной миндалин завершается их обработкой 1% спиртовой настойкой эвкалипта. После этой процедуры (в этот же день, количество сеансов такое же) врач-физиотерапевт осуществляет ингаляции лекарственных растворов (препаратов эвкалипта, ИНГАЛИПТ) через рот с помощью ингалятора. Лазеротерапия. Облучение небных миндалин проводится через рот, а глоточной миндалины через нос (световод от лазерного излучателя вводится на глубину от 3 до 7 см в зависимости от возраста ребенка под контролем зрения через носовое зеркало). Используется излучение в видимом красном и инфракрасном диапазоне (600-920 нм). Продолжительность облучения каждой миндалины 30 секунд. Лазеротерапия проводится один раз в день (возможно в поликлинических условиях), число сеансов – 10, рекомендуется повторять курс каждый год. Также практикуется одновременное промывание и лазерное облучение миндалин с помощью устройства ирригатор ЛОР-1: через один его канал пропускается световод от лазерного излучателя, два других канала служат для подачи и отсасывания лекарственных растворов. Вместо лазерной терапии в зависимости от возможностей поликлиники или стационара можно применять на область носа ультрафиолетовое облучение, электрофорез с лекарствами, токи УВЧ (ультравысокой частоты). Иммуномодулирующая терапия. Такая терапия позволяет усилить функциональную активность иммунной системы в целом. Для поддержания иммунитета ребенка проводят промывания миндалин. При субкомпенсированном и декомпенсированном хроническом аденотонзиллите используется 11% раствор димефосфона в сочетании с фитопрепаратами (настойкой эвкалипта, настойкой календулы), обладающими иммуномодулирующим эффектом. Процедуры проводятся 1 раз в сутки в течение 10-15 дней. Димефосфон применяется также в виде 1% водного раствора для приема внутрь 3 раза в сутки в течение 2-х недель. Также назначаются препараты из группы бактериальных лизатов, которые содержат части особым образом обработанных микроорганизмов, наиболее часто вызывающие заболевания верхних дыхательных путей и против которых организм начинает вырабатывать защитные белки – антитела: БРОНХОМУНАЛ, ИРС-19, ИМУДОН, РИБОМУНИЛ . В результате появляется возможность снижения числа острых и хронических заболеваний, значительного сокращения продолжительности и уменьшения тяжести течения болезни, профилактика осложнений. Также при аденотонзиллите для поддержания иммунитета используются различные гомеопатические препараты. В начальной стадии заболевания дает положительный эффект закапывание в нос сока сырой моркови по 5-6 капель 4-5 раз в день. Дополнительно назначают этот же сок по 1/4 стакана в день внутрь независимо от возраста. Дыхательная носовая гимнастика. Она состоит из двух комплексов упражнений:
- Предварительно необходимо высморкать отдельно каждую ноздрю. Закрыв одну половину носа (прижав пальцем крыло носа), делаются глубокие вдох и выдох (рот должен быть закрыт) через одну ноздрю – 10 раз, затем через другую – 10 раз и обеими ноздрями – 10 раз.
- Закрыв одну половину носа (подготовка к упражнениям такая же, как и в первом случае) делается глубокий вдох одной половиной носа, задерживается дыхание на одну секунду, а выдох осуществляется через другую половину носа, которая прежде была закрыта. При этом следует закрыть ту половину носа, через которую производился вдох. И так – 10 раз, а затем повторить упражнение другой ноздрей.
Дыхательную носовую гимнастику нужно проводить ежедневно по 8-12 раз в день (на улице и в помещении) в течение 3-х месяцев. Эти упражнения учат ребенка дышать правильно, через нос. Массаж лица и шейно-воротниковой зоны приводит к улучшению кровообращения и повышению тонуса мышц лица, количество сеансов — 10-15, рекомендуется повторять курс раз в полгода. В результате такого комплексного лечения ребенок будет значительно реже болеть ОРЗ, что создаст предпосылки к уменьшению миндалин. Кроме того, по мере роста объем носоглотки у детей увеличивается, что приводит к улучшению носового дыхания. При консервативном лечении за ребенком должен постоянно наблюдать отоларинголог. Если терапия окажется неэффективной, а стойкое затруднение носового дыхания станет причиной частых инфекционных заболеваний ребенка , снижения слуха, рецидивирующих (повторяющихся) отитов (воспалений уха) или воспаления околоносовых пазух (синуситов), синдрома обструктивного апноэ (нарушения дыхания) во время сна, возникновения сопутствующих хронических заболеваний, то показано удаление миндалин — аденотомия (аденоидэктомия ). Противопоказания к проведению аденотомии:
- аномалии развития мягкого и твердого неба, расщелины твердого неба;
- возраст ребенка (до 2 лет);
- заболевания крови;
- подозрение на онкологические заболевания;
- острые заболевания верхних дыхательных путей;
- период до 1 месяца после профилактических прививок.
Хирургическое лечение проводят в стационаре. Классическую операцию по удалению миндалин проводят под местным обезболиванием. На лимфоидную ткань накладывается аденотом — стальная петля на длинной тонкой ручке, один край петли – острый, которым и производится удаление. Существуют и более современные методики, например эндоскопическая аденотомия. В этом случае хирург под контролем зрения с помощью эндоскопа – оптического прибора аденотома или аспирационного аденотома (полой трубки с расширенным на конце приемником для лимфоидной ткани в виде башмака, другой конец трубки соединен с отсосом) проводит удаление лимфаденоидной ткани. Эта процедура проводится под общим наркозом. Надо сказать, что лучшие результаты достигаются при аденотомии, выполненной в условиях визуального (зрительного) контроля, т.е. с помощью эндоскопа – это приоритетное направление. Для «слепого» проведения аденотомии характерно неполное удаление аденоидной ткани, что является причиной рецидивирования (повторного возникновения) патологии, травмирования окружающих тканей, связанное с «подвижностью» пациента, неправильного подбора размера аденотома и т.д. При нормальном течении послеоперационного периода ребенок может посещать детский сад или школу на 5 день после аденотомии. Окончив курс лечения, многие дети продолжают дышать через рот, хотя препятствия для нормального дыхания устранены. Данные пациенты нуждаются в назначении дыхательной носовой гимнастики, которую проводят под контролем специалиста по лечебной физкультуре или в домашних условиях после соответствующей консультации. Насколько эффективно хирургическое лечение? Комплексная консервативная терапия намного предпочтительнее дает лучшие результаты. После удаления ткань миндалин может вновь разрастаться. Если при этом возникает ухудшение носового дыхания и пр., то показано проведение консервативной терапии. Если аденоидные разрастания провоцируют обострения сопутствующих хронических заболеваний соединительной ткани бронхолегочной системы, желудочно-кишечного тракта, то требуется повторное хирургическое вмешательство.
Течение хронического аденотонзиллита может осложняться развитием паратонзиллярного абсцесса – гнойного воспаления тканей, расположенных около небных миндалин, вследствие проникновения инфекции из лакун (неглубокие углубления расположенные на миндалинах). Бывает п реимущественно односторонним и характеризуется подъемом температуры выше 38,0 градусов С возникновением резкой боли при глотании с одной стороны, которая отдает в ухо, отказом от приема пищи. На стороне поражения наблюдается припухлость лимфоузлов, резко болезненных при пальпации. Ребенок старается держать голову с наклоном в больную сторону. Показаны постельный режим, антибиотикотерапия, обезболивающие и жаропонижающие препараты, вскрытие абсцесса хирургическим путем. К возможным осложнениям можно отнести и хронический лимфаденит – воспаление близлежащих к лимфаденоидному глоточному кольцу лимфатических узлов, например подчелюстных, которое сопровождается их увеличением. На ощупь узлы плотные, малоболезненные, подвижные. Лечение должно быть направлено на ликвидацию основного заболевания.
Для профилактики развития аденотонзиллита показано своевременное лечение зубов, придаточных пазух носа, восстановление свободного дыхания через нос, закаливание организма. Для предупреждения возможных осложнений заболевания необходимо своевременно удалять патологически измененные миндалины. Кроме того, полезно ежедневно, в качестве гигиенической процедуры, промывать полость носа раствором ромашки или зверобоя и после этого тщательно очищать ее от содержимого.
Многим родителям известна проблема: как только малыш начинает посещать детские коллективы, в основном, детские сады, откуда ни возьмись, появляется насморк, который долго не проходит. Или ребенка начинают мучить затяжные воспалительные процессы в глотке с постоянными рецидивами. Как правильно бороться с проблемой, как лечить и нужно ли удалять гланды, аденоиды в носу у детей расскажет ProstoВaby.
Аденоиды – лимфоидная ткань, которая окружает нос и глотку. Ее прямое предназначение – оберегать ребенка от инфекций, являясь «щитом» на ее пути. У здорового ребенка аденоиды представлены в виде небольших образований в носоглотке. Это специфическая иммунная ткань, способная к выработке иммуноглобулинов, необходимых для ребенка. Причиной их разрастания и воспаления являются многократные простуды, инфекции, а также аллергии.
Источник фото: farmaspravka.com
Если у малыша диагностировали разрастание лимфоидной ткани (аденоиды), это первый сигнал о несостоятельности иммунной системы организма, а также может говорить о серьезной степени аллергизации ребенка. Обильные слизистые выделения из носа – результат борьбы аденоидов с инфекцией либо аллергеном. Поэтому очень часто у малыша «закладывает» нос, затрудняя носовое дыхание. Такое состояние длится до выздоровления, а чаще и позже. Поэтому педиатры рекомендуют после выздоровления не посещать детские коллективы 3-7 дней, чтобы аденоиды уменьшились.
Чаще всего аденоиды беспокоят детей 3-10 лет, особенно тех, кто болеет ОРЗ больше 4 раз в год. Начиная лет с 12, аденоиды постепенно уменьшаются в размерах, а к 17 годам совсем исчезают.
Различают 3 степени разрастания аденоидов:
- I степень: днем ребенок дышит носом свободно, рот плотно закрыт. В горизонтальном положении во время сна аденоиды увеличиваются, затрудняя дыхание, что является причиной посапывания и тяжелого дыхания.
- II степень: увеличенные миндалины наполовину перекрывают носовые ходы (хоаны), что заставляет малыша очень часто дышать ртом даже днем.
- III степень: аденоиды почти полностью закрыли носовые ходы, ребенок круглосуточно держит рот открытым, ночью почти не спит из-за храпа. Это самая тяжелая стадия, игнорирование которой может привести к печальным последствиям.
Из-за разрастания лимфоидной ткани аденоидов происходит увеличение объема слизистой носа, что приводит к перекрытию (частичному или полностью) носовых ходов и устья слуховых труб. Ребенок часто переспрашивает услышанное, как правило, любое ОРЗ переходит в отит.
Часто при воспаленных аденоидах развивается , скатывание по задней стенке носоглотки постоянно выделяемого гноя, который ребенок проглатывает, что вызывает кашель. Такой момент еще называют «кашель от соплей». На фоне кислородного голодания головного мозга, возможно отставание в психическом и умственном развитии.
Существует несколько признаков, по которым можно распознать увеличенные аденоиды. Во-первых, это постоянная заложенность носа и обильная секреция из носовых ходов. Во-вторых, это сопение, свист или храп по ночам, также может наступать удушье из-за западания языка или нависшего гнойного сгустка в носоглотке. В-третьих, смена тона голоса, ребенок начинает гнусавить, проглатывать окончания слов. В-четвертых, симптомом аденоидов может быт недержание мочи. У малыша постоянно открыт рот, отвисает нижняя челюсть, портятся прикус и зубы, формируя в будущем «аденоидное» лицо
Источник фото: www.elinahealthandbeauty.com
Если у вашего ребенка снизился слух, он постоянно переспрашивает, можно предположить, что у малыша серьезная (2-3) степень увеличения аденоидов. Для диагностики врачи рекомендуют провести тимпонометрию и аудиограмму, которую проводят детям от 4-5 лет. В Киеве этим занимается организация «Инфотон», стоимость проведения тимпонометрии – 100-150 грн., аудиограммы — от 150 грн.
Небные миндалины (гланды) являются, по сути, аналогами аденоидов, только расположены они на границе носовой и ротовой полости по бокам от языка.
Источник фото: thadvan.do.am
Они также играют роль естественных защитных сил организма, вырабатывая иммуноглобулины. Это рыхлая соединительная ткань, испещренная лимфоцитами и макрофагами. Основным предназначением гланд является недопущение болезнетворных микробов внутрь организма. Гланды также выполняют кроветворную функцию. При увеличенных аденоидах очень часто проявляется разрастание небных миндалин, которые находятся в полной «боеготовности» при постоянном дыхании через рот.
«Вредные» микробы, попадая на гланды вместе со вдыхаемым воздухом, распознаются клетками иммунной системы как болезнетворные и мигом уничтожаются макрофагами. Но если иммунная система слаба, а вокруг возможные инфекции, как в случае с детским садом, лимфоидная ткань гландов воспаляется и разрастается, закрывая собой горло.
Воспаление гланд влечет за собой развитие . Этот процесс «запускает» стрептококк, золотистый стафилококк, пневмококк. Тонзиллит различают острый и хронический. В свою очередь, острый тонзиллит бывает катаральный, фолликулярный, лакунарный (самый тяжелый). Такие формы острого тонзиллита требуют заключения врача и применения специальных антибиотиков в зависимости от возбудителя. Хронический тонзиллит опасен тем, что поражается кожа, может развиться .
В настоящее время вопрос об удалении аденоидов (аденотомия) и гланд (тонзиллэктомия) врачи откладывают, так как при надлежащем аденоиды и гланды могут «уйти». Андрей Лопатин, д.м.н., профессор, зав. кафедрой болезней уха, горла и носа Первого МГМУ им. Сеченова, считает, что до 5-6 лет миндалины лучше не трогать, так как это очень важный орган, который участвует в борьбе с микробами, вырабатывая иммуноглобулины. Нужно по максимуму проводить консервативное лечение, направленное на уменьшение объема аденоидов или сдерживание их роста.
Другое дело, если аденоиды и гланды свою функцию не выполняют, а создают условия для развития гнойных воспалительных процессов слизистой ротоглотки и дыхательных путей, снижения слуха и деформации костей черепа.
Из-за особенности строения носоглотки и евстахиевой трубы у детей (она короче и шире, чем у взрослых) при попадании микробов на слизистую она, порою, настолько отекает, что заслоняет собой слуховой проход. В результате воздухообмен носоглотки и слухового прохода нарушен, а если сюда еще добавить скопившуюся жидкость со слизистой носа, то это становится прекрасной средой для размножения микробов и развития тубоотита.
Если малыша мучают постоянные ангины и затяжной насморк со снижением слуха, это является абсолютным показанием к удалению разросшихся миндалин. В основном, при 2-3 степени аденоидов проводят аденотомию.
Однако операция не всегда становится выходом из ситуации. Особенно это касается детей-аллергиков и астматиков, которым операция по удалению миндалин противопоказана из-за возможного усугубления состояния. В некоторых случаях достаточно исключение аллергена из окружения ребенка, а также курса лечения антигистаминными препаратами.
Существует несколько мнений, которые откладывают проведение операции родителями:
- Удаляя аденоиды раньше 6 лет, мы лишаем ребенка естественной защиты, что может быть чревато молниеносным развитием воспалений горла и дыхательных путей (бронхиты, тонзиллиты)
- Чем младше ребенок, тем большая вероятность того, что аденоиды разрастутся вновь.
- Малыш не перестанет болеть. Ведь мы лишили его естественной защиты. Однако возможно выздоравливать малыш станет быстрее.
- Не всегда затруднение носового дыхания говорит об увеличении аденоидов. Причиной может быть аллергический насморк, искривленная перегородка носа, затянувшееся воспаление носоглотки, наличие глистов в организме. на канале BasketBoy TV
Многие родители боятся проводить аденотомию, опасаясь того, что могут возникнуть осложнения после удаления аденоидов у детей. В первые годы жизни ребенка (дошкольный и ранний школьный период) лидирующее место по заболеванию ЛОР-органов у детей занимает патологическое увеличение носоглоточной миндалины — аденоиды. Разрастание тканей миндалин часто сопровождается воспалительным процессом. Хроническое воспаление носоглоточной миндалины называется аденоидитом. Лечение его часто требует хирургического вмешательства. Насколько обоснованы опасения родителей, и какие осложнения могут возникнуть после операции по удалению разросшихся тканей миндалины — аденотомии?
Как правило, операции по удалению аденоидов проходят без осложнений. Однако бывают случаи, когда аденоидная ткань срезается не полностью. Неудаленные части аденоидов могут вызвать длительно не прекращающееся кровотечение. Это самое распространенное осложнение после аденотомии. Чтобы прекратить кровотечение, необходимо удалить полностью все оставшиеся аденоидные ткани. В редких случаях для остановки кровотечения требуется провести заднюю тампонаду. Это способ наложения тампона на кровоточащую рану в области носоглотки. Его удаляют через двое суток.
В норме температура тела после удаления аденоидов либо нормальная, либо слегка повышенная. Если после аденотомии температура поднялась до 38 градусов и выше, это может быть признаком начавшегося воспалительного процесса. Последствиями занесения в организм инфекции могут быть такие заболевания, как шейный лимфаденит или воспаление среднего уха. Возможны более серьезные заболевания, например, сепсис, дифтерия или пневмония. В таких случаях температура повышается до 39 градусов и выше.
Иногда во время операции происходит травмирование соседних тканей. При чрезмерном нажатии хирурга на аденотом (инструмент для удаления аденоидов) может грубо повредиться слизистая оболочка задней стенки носоглотки. Последствия травмирования проявляются со временем в виде рубцовых стенозов носоглотки. Стенозы представляют собой срастание тканей носоглотки, что приводит к ее сужению и деформации ее анатомической структуры. Из-за стенозов носоглотка может не выполнять полностью своих функций.
Последствием травмирования слизистой оболочки во время операции может стать развитие атрофического эпифарингита. Это воспаление носоглотки, сопровождающееся истончением слизистой, ощущением сухости во рту, болью при глотании и появлением неприятного запаха изо рта. Атрофический эпифарингит чаще возникает у детей после нескольких аденотомий, произведенных разными хирургами по некорректным показаниям.
В 2-3% случаев происходит повторное разрастание тканей миндалины. Чаще всего причиной продолжающегося роста является аллергическое воспаление. Дети с атонической астмой, крапивницей, атопическим дерматитом и сезонными бронхитами чаще других сталкиваются с рецидивами. У малышей со склонностью к аллергическим реакциям интенсивнее разрастаются ткани миндалин и возникают воспаления. Поэтому детям-аллергикам назначают аденотомию только в крайних случаях, по строгим показаниям. Перед операцией ребенок получает лечение антигистаминными препаратами с выраженным противоотечным эффектом в течение 2 — 3 недель.
Последствием не удаленных полностью аденоидных тканей может стать не только кровотечение, но и повторное их разрастание. Рецидив происходит спустя около трех месяцев после операции. У малыша снова затрудняется носовое дыхание, и возвращаются все другие симптомы заболевания, которые наблюдались до операции.
Чем младше ребенок, тем более высока вероятность рецидива.
Несмотря на риск появления осложнений, есть случаи, когда аденотомия жизненно необходима.
- Если у малыша серьезно нарушено дыхание через нос. В таком случае может возникать синдром апноэ, когда происходит задержка дыхания. Иногда дыхательные движения задерживаются на 10 секунд. Такое явление опасно для малыша. Постоянные задержки дыхания могут привести к гипоксии — кислородному голоданию организма. Апноэ во сне у детей длится дольше, по несколько минут. Апноэ во сне может спровоцировать синдром внезапной детской смерти.
- Бывают случаи, когда ткани миндалины перерождаются в злокачественные. В такой ситуации немедленное удаление опухоли может спасти жизнь ребенка.
- Если у ребенка диагностирован экссудативный отит, удаление аденоидов поможет ребенку не потерять слух. При экссудативном отите в среднем ухе скапливается слизь — экссудат. Не имея естественного выхода, она накапливается и нагнаивается. Со временем у малыша может развиться стойкая форма тугоухости.
- Не удаленные вовремя аденоиды мешают нормальному развитию челюстно-лицевого скелета. Лицо становится вытянутым и продолговатым, верхняя челюсть формируется неправильно и становится гораздо уже нижней челюсти. Высота арки свода верхнего твердого неба увеличивается. Из-за такой деформации челюсти зубы растут с нахлестом друг на друга. Выражения лица у такого ребенка становится неэмоциональным, отсутствующим, при этом постоянно открыт рот.
- Показанием к операции является длительное безрезультативное лечение аденоидов консервативными способами.
Поэтому многие врачи отказываются удалять аденоиды детям до 3 лет. В появлении заболевания играет роль наследственный фактор. У детей, чьи родители страдали от аденоидов, вероятность рецидива выше.
источник