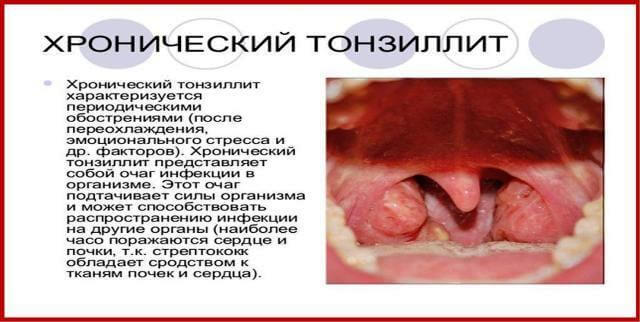
Если у ребенка диагностировано заболевание – аденоидит (гиперплазия аденоидов в носу, на небных гландах), и у него появляются патологические проявления, такие как: гнойные выделения из носа, горла, гнойные высыпания по коже тела, это – первые признаки стрептококкового (либо стафилококкового) аденоидита. Чаще всего, скарлатина, фолликулярная ангина (с белыми пробками на гландах), фарингит, тонзиллит и масса других гнойных абсцессов, также возникают по той же первопричинной этиологии, – стрептококковая инфекция.
Почему мирная, в принципе, бактерия «стрептококк», которая постоянно находится в организме от рождения и входит в нормальном статусе в физиологический цикл человека, вдруг приобретает злостные формы? По какой причине появляется стрептококковый аденоидит, какие его отличительные особенности и, какое лечение применяют к подобному виду аденоидной вегетации?
Аденоиды, появившиеся в носу детей, а также на небной дужке глоточных гланд, не что иное, как массовое поражение (инвазия, интоксикация) вирусно-бактериальной инфекцией носоглоточных желез (миндалин). Проще говоря – носоглоточный аденоидит. Это болезнь, вызванная скоплением в эпидермисе («теле») горловых гланд либо носовых миндалин патогенной микрофлоры. Иные термины этой болезни, которыми пользуются в профессиональной медицине, – аденоидная вегетация, аденоидный патогенез, аденоидная гиперплазия.
Воспаленные аденоидной гиперплазией носоглоточные железы, то есть, аденоиды в носу детей, на глоточных миндалинах (гландах) – постоянно редуцирующийся патологический очаг. В нем находится болезнетворная масса (патогенная микрофлора), состоящая из различных видов, типов штаммов возбудителей опасных для человека заболеваний. Категория палочек: кишечных туберкулезных, синегнойных. Всевозможные анаэробные дрожжевидные микоплазмы (грибки), вирусы – герпес и ВПЧ (папилломы человека).
Помимо, названных, действительно, болезнетворных агентов в миндальных паренхимах обязательно находятся представители микробиологической категории – бактерии «кокк». Это – менингококки, стафилококки, стрептококки, пневмококки. Свое название эти кругло видные, шарообразные живые цепочки бактерий, получили от греческого слова «kokkos» (зерно), с прибавкой первой части слова, которая определяет основной внешний вид бактерии. Например:
Важный акцент!Сами по себе, «кокк» бактерии не вредны. Они входят в естественную микрофлору организма человека. Участвуют в биохимических процессах ферментации, метаболизма, обмена веществ.
Но, в случаях резкого ослабления иммунной системы, дополнительного (массированного) проникновения стрептококков в организм извне, данная микробиологическая форма бактерий приобретает патогенный статус.
На генно-молекулярном уровне происходит гиперплазия ДНК клеток бактерии, они становятся:
- Патогенными;
- Редуцирующие токсины;
- Прикрепляются и инвазируют болезнетворным воздействием определенные органы (гайморит – гайморовы пазухи, менингит – слизистые мозговые оболочки, паренхимы бронхов и легких – бронхит, плеврит, пневмония).
По причине тяжелой, запущенной аденоидной интоксикации (на базе этих «кокков») в детском организме возникают болезни мозга, сердца, дыхательных путей, органов ЖКТ (желудочно-кишечного тракта). Поражается кровеносная и лимфатическая система, скелетно-двигательный аппарат, органы зрения и слуха.
Гнойный экссудат из носовых проходов, с поражением околоносового кожного эпидермиса
На снимках представлены самые распространенные формации аденоидопатеза носоглотки, причина у которых едина – инфицирование стрептококками. Произошло такое видоизменение из-за чрезмерного содержания стрептококкового базиса в этих органических локациях. У детей инвазирование манифестируется следующей клинической соматикой, проявлениями:
I. Головные боли. Дети жалуются на возникающие сильные «прострелы» в висках, затылке. Часто наблюдается внезапное головокружение, иногда с тошнотой. Ребенку боль «давит» на глаза. Болевой рефлюкс может, как внезапно возникать, так и исчезать.
II. Повышается температура. Наряду с ней отмечается озноб, лихорадка, «зябкость». Особенно температурный скачок фиксируется к вечеру (свыше 38).
III. Параллельно отмечаются кишечные расстройства – дискинезия (понос, диарея). Беспокоит вздутие живота, болевые симптомы в области печени (правого подреберья), в желудке и под ним (поджелудочная железа).
IV. Обильные выделения слизистой секреции из носа (горла), со специфическим запахом, зеленоватые по цвету, пато характеристика – гнойная.
На фоне общего аденоидита (воспаленные аденоиды в носу, в горле) стрептококковая интервенция намного, в сотни раз утяжеляет состояние ребенка. Почему стрептококки стали превалировать в эпикризе, что их подтолкнуло к болезнетворному перевоплощению? Ответ в следующем разделе.
Стрептококки присутствуют и прекрасно чувствуют себя везде: в лужах, на грязных руках, в детской песочнице, в несвежих продуктах. Особенно вольготно размножаются, считая идеальной сферой – кровеносный агар (засохшие кровяные следы на белье, использованные шприцы, мясные изделия с кровью).
Взрослое окружение, на 80% из 100 является носителями стрептококковой инфекции в вялотекущем виде. Потому как, не следят за личной гигиеной, любят колбасы из крови (свиные, говяжьи). Не говоря о том, что наркоманы разбрасывают шприцы в подъездах, на улице (детских площадках, сквериках) где играют дети. При болезненных признаках (насморк, затрудненное глотание, покраснение в горле, температура) прибегают к лекарственным средствам, которые называются «что есть под рукой». «Анальгин», «Аспирин», «Пирамидон», легкое полоскание горла. Как будто бы прошло. А, стрептококк – затаился. Бактерия обязательно перейдет на ребенка, у которого ослабленный иммунитет аденоидами. Пополнит и переполнит базис болезненной микрофлоры. Соответственно и логично у ребенка последует определенный результат – стрептококковый аденоидит.
Понятно, откуда поступает стрептококковая инфекция к детям?
И лечить ребенка будут долго, интенсивно: сильнодействующими протобиотиками, и антибиотиками, список которых можно продолжать и продолжать. Для внутреннего приема (глотать таблетки либо в инъекциях):
Для местного медикаментозного лечения (промывание, полоскание, ингалирование):
Вылечить агрессивно возбудившуюся, переродившуюся стрептококковую группу бактерий – очень и очень нелегко. Потребуется тщательное, методичное детоксикационное лечение. Ни в коем разе не успокаиваться, если начались положительные сдвиги, исчезают симптомы, признаки. Лечить стрептококк нужно не меньше (с перерывом в лечении) 3-4 месяцев. Обязательно, с двойным контрольным лабораторным обследованием.
источник
Практически каждую семью рано или поздно посещает такой недуг, как «заболевание» аденоидов у детей. Не обошло это несчастье и мою семью. Все мы прекрасно знаем качество нашей платной и бесплатной медицины. Но я и моя супруга не сдались, и мы вылечили аденоиды без удаления. И я хотел бы поделиться с вами информацией по этому поводу. Обо всем по порядку.
Аденоиды – это глоточная миндалина, которая располагается в своде носоглотки и входит в состав лимфаденоидного глоточного кольца (вместе с язычной, трубными и небными миндалинами). Аденоиды являются защитным иммунным органом нашего организма. Задача аденоидов – выработка иммуноглобулина и противоаллергенных телец. Помимо всего прочего, аденоиды участвуют в половом созревании ребенка. Сами понимаете, что удалять аденоиды не самое лучше решение.
Как правило, воспаление аденоидов случается в возрасте от 3 до 7 лет. В это время у детей формируется иммунитет, они ходят в садик и активно общаются с другими детьми.
Толчком к развитию заболевания аденоидов служит вирусное заболевание, к которому может присоединиться еще и инфекционное заболевание. Весь этот комплект может привести не только к заболеванию аденоидов, но и к отеку горла (что очень опасно).
Наша борьба с аденоидами затянулась на два месяца. Началась с вирусной инфекции, переросла в инфекционное заболевание. Ребенок сначала не мог дышать носом из-за соплей. После того, как мы расправились с соплями и инфекцией, ребенок уже не мог дышать нормально. Дочка храпела во сне так, как многим взрослым и не снилось. Всячески старалась дышать только ртом. Не помогали уже никакие промывания и процедуры. Нарушился сон, режим дня, ребенок стал нервным и беспокойным, и в тоже время вялым.
Скажу честно, это были два месяца врачей, бессонных ночей, паники, бесконечного бессилия и бесконечных денежных трат. Мы ходили к бесплатным врачам, толку от которых не было. Ребенку становилось лучше, а через несколько дней снова плохо. Однажды дошло до отека горла, даже пришлось вызвать скорую помощь. Но ситуация в корне не изменилась. Мы прошли три курса антибиотиков, ездили ни к одному врачу. Ездили и к платникам со списком бесконечных положительных отзывов. Ничего, кроме огромных денежных ударов по бюджету семьи и психике ребенка добиться не удалось.
В конечном итоге наш участковый педиатр сказала: «у вас аденоиды третьей степени. Удаляйте! Дальше будет хуже». Можете представить с какой «радостью» восприняла такую речь моя супруга после полутора месяцев бессонных ночей, плача ребенка, десятка походов по врачам и так далее. На семейном совете было принято твердое решение послать нашего врача туда, откуда она появилась на свет и, продолжать лечить ребенка до тех пор, пока не закончатся все силы и средства!
Следующим врачом на нашем пути был выбран ВИРУСОЛОГ! Этот врач назначил ряд анализов на различные вирусы. Дорогих, но нужных анализов. После сбора анализов нам поставили диагноз: у вас два вируса – Эпштейна-барра и еще какой-то (сейчас уже не помню).
С причиной первичного воспаления аденоидов все ясно. Если конечно – это не аллергическая реакция. А вот продолжительная болезнь и ухудшение ситуации являются прямым следствием вирусного заболевания и инфекции, которые остались в организме и в том числе в аденоидной ткани.
Я прочитал, наверное, всю информацию по аденоидам. И наткнулся на огромное количество случаев, когда люди безуспешно лечили аденоиды у своих детей по полгода — год и все равно удаляли. И это не удивительно.
То есть, в аденоидах остается инфекция или в лимфойдной ткани остается вирус и аденоиды разрастаются. Убить инфекцию и не победить аденоит — это значит получить рецидив инфекционного заболевания и снова пить антибиотики. И так по кругу: рецидив за рецидивом. С каждым рецидивом аденоидная ткань разрастается все больше. И в конечном итоге перекрывает доступ воздуха из носа.
До тех пор, пока мы не начали лечить причину, а не результат в нашем случае тоже были качели: лучше — хуже. Не известно сколько еще мы могли бороться с воспаление аденоидов, если бы не принялись за уничтожение инфекции и вируса в организме.
О том, как надо лечить аденоиды у ребенка я расскажу позже, а пока продолжим наш ликбез на данную тему.
Степень увеличения аденоидов влияет на состояние больного и проявляется нарушением дыхания в той или иной степени. У каждого заболевание той или иной степени может проявляться по-разному. Но чаще всего первой степени соответствует храп во сне. Второй степени заболевания аденоидов соответствует периодическое дыхание ртом и храп. Третья степень – носового дыхании нет, есть только ротовое дыхание.
Для врачей типа ЛОРа есть медицинская классификация заболеваний аденоидов:
- 1 степень — разросшаяся глоточная миндалина закрывает лишь верхнюю часть сошника или высоты носовых ходов.
- 2 степень — увеличенная глоточная миндалина закрывает 2/3 сошника или высоты носовых ходов.
- 3 степень — увеличенная глоточная миндалина закрывает почти весь сошник.
Если не вдаваться в подробности, то сошник — это место, где воздух из носа проходит входит в верхнюю часть носоглотки.
Наши «замечательные» врачи в лучшем случае лечат аденоиды второй степени. А в случае третьей назначают операцию (так называемое оперативное вмешательство). Красавчики! Я бы вместе с таким диагнозом удалял этим врачам половые органы, дабы предотвратить их размножение.
Еще мне доказывали, что при аденоите не может быть температуры! Может! Если вместе с нарушением дыхания у вашего ребенка еще и больше трех – четырех дней держится температура от 37 до 37.7 , то вам на прием необходимо показаться к ЛОРу.
Удаление аденоидов существует уже десятки лет. Все что произошло за это время, это улучшение наркоза, появились более технологичные инструменты и подход. В целом смысл один: удалить разросшуюся аденоидную ткань.
Казалось бы, что проще: мучиться и мучить задыхающегося ребенка ли удалить аденоиды и дышать спокойно. Удалить вроде проще, но…
Удаление аденоидов повлияет на половое развитие вашего ребенка. Удалив аденоидную ткань, вы откроете ворота вирусам и бактериям дальше в организм! Нарушите работу иммунной системы. Поверьте, все это не лучшим образом скажется на здоровье и развитии ребенка.
Вместе с тем, позвольте быть объективным. Нарушение носового дыхания и, как следствие, сна приводят к тяжелым последствиям для организма. Нарушается развитие и мозговая деятельность, день за днем наносится сильнейший удар по психике (представьте, что вы месяц не спите) ребенка, иммунитету. Ротовое дыхание – это прямой путь к воспалению легких.
На мой взгляд (из моего личного опыта) это возможно!
Первое! Пройдите обследование у следующих специалистов:
- Терапевт (если не назначит никаких анализов, плюньте в лицо и бейте до смерти)
- ЛОР (требуйте мазок из носа и горла)
- Вирусолог (этот врач необходим после неудачи у терапевта и ЛОРа)
В обязательном порядке сдайте анализы крови и мочи. Желательно в максимально короткие сроки и в проверенных лабораториях. Даже если анализы обойдутся вам в круглую сумму помните, что таблетки обойдутся вам дороже и здоровье ребенка купить будет трудно.
После сдачи анализов вам наверняка напишут курс лечения. Не бегите в аптеку сломя голову. После третьей партии лекарств мы купили всего два препарата из десяти написанных нам.
Во-первых, у большинства дорогих лекарств есть более дешевые аналоги с тем же действием! Требуйте, чтобы в аптеке вам назвали аналоги, ищите в интернете. Опасайтесь гормональных препаратов и капель. С каплями вообще будьте аккуратны. Если отнестись к этому легкомысленно, то легко сделать из ребенка астматика.
Во-вторых, если вам назначают антибиотики, поинтересуйтесь внутримышечными вариантами введения. Лучше проколите антибиотики в попку, эффект будет ЗНАЧИТЕЛЬНО лучше, чем от перорального (приема в рот) приема. И внимательно прочитайте, от чего назначен антибиотик. Если в нем нет ничего близкого к вашему заболеванию (диагноз которого может быть поставлен только по результатам анализов)…. ЗАДУМАЙТЕСЬ. Вместе с антибиотиком обязательно давайте ребенку Линекс или что-то подобное в течение всего курса приема и несколько дней после.
Ваша задача найти и обезвредить причину затянувшегося аденоита. Будь то вирус или инфекционное заболевание. Снизить контакт ребенка с окружающими, кроме родителей (которые должны быть здоровыми и ласковыми) до полного выздоровления ребенка! Увеличить прием в пищу ребенком таких продуктов, как фрукты, овощи, натуральные соки и компоты из сухофруктов.
После выздоровления в обязательном порядке пропить капельки для повышения иммунитета. Есть такие капли для детей. А также в обязательном порядке пройти общий оздоровительный массаж и провериться у ЛОРа.
Про целебное свойство туи я прочитал бесконечное количество информации. Безусловно, туя может вам помочь. Но, к примеру, капли с туей являются масляными. Могут вызвать аллергическую реакцию и даже отек горла. Я не рискнул капать своему ребенку в возрасте меньше трех лет такие капли. Безусловно, если вашему ребенку больше 4-х лет, у него нет аллергии и он может вам подробно объяснить свое самочувствие, то можете попробовать.
Я же воспользовался альтернативным средством, гомеопатическим. Называется оно ИОВмалыш. В его составе также есть туя. Но в отличии от капель данное средство принимается в сладеньких драже. Ребенку нравится. Но даже эти драже я первый раз дал с опаской и в малой дозе – проверить реакцию организма (аллергическая реакция и т.д.). Стоит ИОВмалыш не дорого. Его также можно принимать для профилактики.
ВСЕМ РЕГУЛЯРНО МЫТЬ РУКИ! Протирать спиртом сенсорные дисплеи планшетов, телефонов и прочей техники, клавиатуру и мышь компьютера.
Если ваш ребенок заболел, то при любых обстоятельствах промывайте ребенку нос и давайте теплое питье.
Промывайте изотоническими растворами типа Аквалор Беби (есть куча аналогов). Нос промывайте стоя, наклонив голову ребенка чуть вниз. Не запрокидывайте голову, не склоняйте набок. После промывания 10 минут ребенок не должен ложиться. Лучше всего, если ребенок постоит на ногах все это время. Многие возразят мне, что в инструкции показаны другие позы. Да, но на мой взгляд, промывание носа стоя избавит вас от попадания жидкости или соплей в евстахиеву трубу или куда-нибудь еще. Есть конечно шанс не 100% промывания. Но лучше не домыть, чем усугубить ситуацию.
Прелесть изотонических растворов в том, что промывать ими нос можно хоть каждые полчаса. При этом никакого вреда организму вы не нанесете, если не будете закидывать голову. Процедура эта безболезненна. Еще один положительный момент – увлажнение слизистой носа, которое также положительно влияет на состояние слизистой носа.
Еще одно безопасное и очень важное средство. Теплое питье оказывает удивительный эффект на организм. Питье обязательно должно быть теплым. Ни в коем случае не горячим, но выше комнатной температуры.
Лучше всего подходят следующие жидкости:
- Простая кипяченая теплая вода
- Минеральная вода без газов
- Молоко
- Молоко с содой (на 200 грамм молока в стакан добавить пищевой соды на кончике ножа, то есть совсем чуток).
- Не крепкий чай. Можно добавлять лимончик, малинку, мед
- Морсы и соки из клюквы и подобных
- Компот из сухофруктов
Как видите, список целительных жидкостей огромен. Самое главное, чтобы они были теплыми и давались по режиму. Режим в моем случае был следующий: я не заставлял ребенка выпить кружку залпом, а давал по глотку — два каждые 3-5 минут. Из кружки, из бутылки. На какие ухищрения я только не шел. Если ребенок отказывался, то я не насильничал, а предлагал другой напиток или подходил позже. Вообще дети охотно пьют жидкость, особенно, если заняты играми и жидкость и тара подобраны по желанию ребенка (да, в этом случае можно удовлетворить все «капризы»).
Регулярное потребление теплой воды позволяет:
- Смачивать слизистую горла и носоглотки
- Удаляет из полости рта и носоглотки слизь и микробы
- Позволяет выводить с мочой вредные продукты жизнедеятельности и лекарства
- Теплое питье помогает иммунной системе работать быстрее и производительней
- Обильное питье помогает, при высокой температуре, так как активизирует в данном случае потоотделение.
Так как мой ребенок не дышал носом, то потребление жидкости я приравнял к потреблению кислорода. Дело в том, что при дыхании ртом пересыхает слизистая горла, потом бронхов, ну а далее грозит воспаление легких. Поэтому, даже ночью, ребенок подбуживался и каждые 20-30 минут получал дозу воды из двух-трех глоточков. Жалко, а что делать. Поддерживать напитки в теплом состоянии нам помогла микроволновка.
Если у ребенка нарушено носовое дыхание, то спать ему придется с вами и в более вертикальном положении, нежели обычно. У нас доходило до полусидячего положения.
Комната должна в обязательном порядке проветриваться. Если вам удастся держать в комнате температуру около 18 градусов по Цельсию (не забудьте при этом соответственно одеться), то это прекрасно. НО БЕЗ СКВОЗНЯКОВ, уводите ребенка.
Вместе с тем, необходимо увлажнять воздух в комнате. Поэтому приобретите увлажнитель воздуха (он дешевле и безопасней таблеток, и не раз вам еще пригодится). До тех пор, пока не приобретете, развешивайте на батареи и двери влажные пеленки. по мере высыхания снова мочите.
Как правило, назначают ингаляции. Если нет аллергии. Но дети их делать особо не хотят. И здесь есть выход из ситуации. Достаточно набрать воды в емкость объемом 100- 150 миллилитров, поставить на батарею или нагреть в ней жидкость до 60-70 градусов и капнуть туда масло для ингаляции. Будьте осторожны, не переборщите с дозировкой, начните с пары капель. Подышите всей семьей и бегать ни за кем не придется. К тому же такие ингаляции можно делать и при температуре, не отвлекаясь от привычных дел и игру.
Воспаление аденоидов и аденоит – это достаточно опасное и сильное заболевание. В условиях Российской медицины лечится трудно. Но всё зависит от вас, дорогие родители. Мы за месяц из третьей степени долечились до начальной первой. И продолжаем сейчас делать оздоровительные процедуры.
Что главное? Не теряйте времени. Сдавайте все возможные анализы. Лечите причину и аденоиды начнут проходить. Если увидели улучшение, не расслабляйтесь, продолжайте делать все процедуры. Стоит вам расслабиться и аденоит вернется обратно, притащив за собой инфекции.
Очень внимательно следите за дыханием ребенка, наличием кашля (не дай бог) и состоянием легких, температурой тела (мы измеряли каждые 3 часа или утром, в обед и вечером).
Наберитесь терпения. Ребенок не должен заподозрить, что вы паникуете, злитесь или расстроены. Именно во время болезни ему нужны забота и ласка. Хорошее настроение ребенка залог быстрого выздоровления. Во время болезни, мы прощали своему ребенку почти все шалости, шли на поводу, если это не противоречило лечению (а что делать). Если есть возможность, делите ночные дежурства поровну, чтобы хоть как-то выспаться. Хотя в нашем случае мы на столько нервничали, что не спали оба.
Все, что я здесь написал является моим личным опытом. Я не призываю вас слепо выполнять мои рекомендации или считать эту статью инструкцией по лечению. Я не врач! Поэтому, какие бы они конченые не были, а лечение без врачей не возможно. Просто не верьте им вслепую, читайте, думайте. Не торопитесь делать то, что вычитали на форумах. Любое лечение должно проходить под наблюдением ВРАЧА, быть обдуманным и понятным.
Никто лучше вас не знает вашего ребенка, не знает его поведение в здоровом состоянии и при болезни. Никто лучше вас не знает его аллергические реакции.
Помните, лечение аденоидов без операции возможно даже при третьей стадии! Я это для себя усвоил! Но любое лечение должно назначаться на основании результатов анализов. Самый минимум: общий анализ крови и анализ мочи!
источник
Аденоидит, развивающийся в следствии воспаления глоточной миндалины, нередко приводит к операции. Однако радикальному лечению предшествует большое количество лабораторных и инструментальных исследований носоглотки. При аденоидах, анализам отводится важная роль в решении по удалению больного органа. Врачами используется малейшая возможность купировать симптоматику аденоидов без хирургического вмешательства. В этом случае, анализы при аденоидах призваны для выяснения полной клинической картины болезни.
Аденоидит — это патологически разросшаяся ткань глоточной миндалины, сопровождаемая такими осложнениями, как нагноение и полная непроходимость дыхательных путей. Причинами склонности к деформации органа, выступают следующие факторы:
- заболевания будущей матери, особенно в первом триместре беременности и прием женщиной препаратов, не предназначенных для беременных;
- родовые травмы малыша;
- ослабление иммунитета ребенка, в связи ранними и частыми заболеваниями в области носоглоточной системы (ангины, воспаления носовых пазух гайморитного характера);
- аллергические реакции;
- заболевания горла и носа, принявшие хроническое течение.
Признаки аденоидита имеют поступательный процесс по нарастанию симптоматики. Первичное проявление ослабления защитных функций миндалин, замечают в участившихся ринитах и болезнях, схожих по этиологии. На следующем этапе, обращают внимание заметное ухудшение слуха ребенка, затрудненность свободного дыхания и, как следствие этого — храп во сне и постоянно, как будто в удивлении, приоткрытый рот заболевшего малыша.
В процессе развития аденоидита, изменяется поведение больного — он становится раздражительным, плохо усваивает информацию. У детей предшкольного и школьного возраста падает успеваемость, повышается утомляемость и выявляется склонность к стрессам.
При запущенном аденоидите, происходят характерные физиологические изменения в лицевой части черепа — лицо ребенка удлиняется, обозначая видимую припухлость над верхней губой, подбородок «отодвигается» назад, что создает впечатление выдвинутой верхней челюсти. Со временем, между шеей и подбородком образуются складки. Данные изменения в костном рисунке человека необратимы.
При первом обращении к ЛОР-врачу, больной ребенок подвергнется физикальному осмотру, что не является приятной процедурой, но избежать ее не удастся. Задняя риноскопия — обследование области неба и аденоидов с помощью круглого зеркальца — дискомфорта не доставляет, возможен лишь небольшой спазм глоточных мышц. Пальцевый метод применяется реже и только опытным доктором. Показания к проведению этой неприятной для ребенка процедуры — определение структуры (мягкой или плотной) увеличившейся аденоидной ткани.
Применяется тактильный пальцевый способ исследования в ситуации, когда нет возможности воспользоваться эндоскопом.
Является обязательным и назначается в первую очередь, для определения уровня гемоглобина, количества лейкоцитов, эритроцитов и других элементов крови. Оценивается СОЭ (скорость оседания эритроцитов), и детализируется лейкоцитарная формула.
Общий анализ крови не требует предварительной подготовки, кроме того, что в утро перед забором материала не рекомендуется есть — пить воду, некрепкий чай и чистить зубы можно.
Как и предыдущий анализ, ОАМ направлен на обзор клинической картины в целом. Назначается анализ мочи обязательно в начале и в конце лечения, для оценки положительных изменений.
Данные, изучающиеся в лаборатории на основании сданного материала:
- прозрачность жидкости — в норме мутность не наблюдается;
- цвет — от бледно-желтого, до насыщенного говорит об отсутствии патологических процессов в организме;
- запах — должен быть без посторонних специфических акцентов.
Микробная среда, паразитирующие микроорганизмы, грибковые инфекции и соли в норме не наблюдаются.
Исследование на биохимию, при правильном прочтении результатов, дает ответ на большинство вопросов относительно воспалительного процесса в организме. Ранняя диагностика с применением данного метода обследования, позволяет выявить аденоидит на начальной стадии, и провести терапию до того, как болезнь примет гнойную форму.
Подготовка к забору крови осуществляется за сутки — в этот период следует исключить перегревания, физические нагрузки; за 12 часов до сдачи материала, нельзя употреблять тяжелую пищу, за 7-8 часов — пить кофе, крепкий чай. Утром в день процедуры нельзя есть, пить воду, чистить зубы и полоскать рот.
В случае, если пациент вынужден принимать препараты из разряда жизненно необходимых, об этом нужно сообщить врачу.
Ревмопробы подразумевают единоразовую сдачу крови, которая затем исследуется по нескольким показателям. Перед сдачей образца биологического материала нельзя кушать в течение 9-10 часов. За 24 часа до анализа исключаются: кофе, спиртные напитки, тяжелая жирная или мучная пища. Нужно ограничить стрессовые ситуации и физические напряжения.
Курсовое лечение любыми медикаментозными средствами искажает результат, поэтому анализ назначается через 10-15 дней после окончания лечебного курса. Если это невозможно, при расшифровке результатов учитываются поправки на вынужденный фактор.
Перечень необходимых проб при диагностировании аденоидов:
- Ревматоидный фактор. В норме не выявляется, но существуют цифры погрешности, допускающие присутствие антител при отрицании патологии — у детей в возрасте до 12 лет, это 12,5 МЕ/мл, у взрослых людей — 14 МЕ/мл (данные показатели здесь и далее, указывают на верхнюю границу нормы). При несоблюдении ограничения в питании накануне сдачи анализа, величина погрешности часто возрастает. Та же картина присутствует у здоровых пациентов старше 50 лет;
- Антистрептолизин-О. Указывает на инфицирование стрептококком и на сопротивляемость организма к возбудителю. Завышенные значения антистрептолизина в расшифровке служат предупреждающим фактором развития носоглоточных заболеваний в хронической форме. Нормальными считаются данные: у детей до 14-летнего возраста — до 150 Ед/мл, у детей свыше 14 лет и взрослых — до 200 Ед/мл;
- С-реактивный белок. Завышенные значения протеинового вещества определяют проблемы аутоиммунного характера, а так же напоминают о пережитом оперативном лечении. Не указывают на патологию значения до 5 мг/л (независимо от возраста обследуемого).
Путем данного анализа, кровь обследуется на наличие гельминтоза и аллергических реакций. Выявление аллергена-провокатора и антител к нему — заданная цель проведения пробы. Вычисление уровня Ig E (иммуноглобулина E) определяет воспалительную этиологию, отделяя проявления аллергии от инфекционного течения.
Подготовка к анализу не требуется, не следует только употреблять пищу в утро сдачи образца биологического материала. Нужно учитывать, что повышение значений может указывать на деятельность паразитарных инвазий.
Бактериологические поражения организма опасны своей возвратностью. Крепкий иммунитет способен побороть микробные атаки, но при его ослаблении, бактериальная среда прочно подселяется и начинает разрушительное воздействие на здоровье человека. Анализ на микрофлору путем посева микробной культуры в чаше Петра позволяет определить, какие именно микроорганизмы содействуют разрушению организма обследуемого человека.
После выяснения типа микрофлоры, проводится введение в посев антибиотических средств для определения чувствительности бактерий к потенциальным методам антибактериального лечения.
Данный анализ забирается из рото-носоглотки, путем набора образца со слизистой. Перед сдачей пробы нельзя есть, пить, проводить гигиенические процедуры полости рта.
АЛМИ, то есть аллергологический метод исследования, состоит из двух этапов:
- сбор анамнеза;
- проведение проб на выявление аллергена.
Первый этап подразумевает получение информации методами опроса и выписки из медицинской карты больного. Оцениваются все бывшие в жизни инфекционные болезни, выявленные аллергии, проведенные прививки и реакция на них. Важно, насколько часто пациент принимал антибиотики, сколько раз в жизни подвергался общему наркозу.
Второй этап состоит из поочередно вводимых аллергических провокаторов в тело больного через специальные микро порезы.
Последствия введения проб оцениваются спустя сутки, реже — трое после проведения теста.
Рентгенологическое обследование не относится к безопасным из-за облучения, что особенно нежелательно при обследовании ребенка. Метод относится к малоинформативным и результативен только после приема контрастного вещества в трахею.
Назначается рентген, когда требуется исключить онкологическое образование.
Каппография (исследование кала) дает частичную информацию о гельминтозе, так как не все глистные инвазии располагаются в пищеводе. Кровь, циркулирующая через весь организм и являющаяся транспортным каналом для паразитов и их яиц, дает более развернутый ответ на все виды глистов.
Сдается анализ натощак, но пить воду разрешается. За несколько дней до сдачи прекращается прием любых препаратов, запрещается употреблять алкоголь.
Кровь человека стерильна по определению, но в результате проникновения в организм патогенной микрофлоры, естественная чистота жидких сред нарушается присутствием продуктов распада жизнедеятельности бактерий. Выявить этот фактор призван гематологический посев на специфические питательные среды.
Забор пробы производится из вены в шприц, затем кровь выпускается в стерильный флакон с резиновой крышкой
Подготовкой к анализу служат: отказ от спиртного, курения, жирной и жареной пищи за 72 часа до назначенного времени процедуры. В утро сдачи крови нельзя есть и курить.
Данное исследование различает две методики проведения: ИФА (Иммуноферментным способом) и ПЦР (Полимеразной цепной реакцией).
Первый способ заключается в выделении урогенитальных инфекций путем определении белков-антител к ним. Метод считается точным и не имеющим погрешности при правильно соблюденной технологии проведения.
Второй способ идентичен по точности с предыдущим, но отличается большей чувствительностью, что позволяет улавливать проникновение вирусных агентов на начальном этапе их внедрения в организм.
Аденоидит легко поддается лечению на первой степени заболевания, но по мере увеличения воспаленной ткани и перегораживания носовых пазух, качество жизни ребенка ухудшается, а физиологические процессы приближаются к необратимым. Не запустить ситуацию до оперативного вмешательства, можно только регулярной профилактикой аденоидов, заключающейся в следующем:
- нужно проверять ребенка у детского ЛОР-врача после каждого перенесенного простудного заболевания;
- немедленной консультации доктора требуют такие замеченные ситуации, как: храп ребенка во сне, гнусавость голоса, ухудшение слуха;
- лечить ОРВИ нужно полностью, а не до снятия симптоматики, а результат лечения оценивать по анализам;
- нельзя допускать курения сигарет в присутствии ребенка.
Важное условие, если ребенок ослаблен недавно перенесенными болезнями — в период после выздоровления ограничить его пребывание в массе людей, среди которых возможны больные.
Аденоидит не внезапен по возникновению, а предшествующие его диагностированию признаки выглядят очевидными, если относится к здоровью ребенка с вниманием. Считается, что гипертрофия миндалин происходит к 12-летнему возрасту, но это не значит, что при скрытом течении аденоидита, болезнь пройдет сама по себе в силу пограничного возраста.
Удаление органа, даже больного — процедура неприятная, но по сравнению с теми последствиями, которые наступают при игнорировании очевидных факторов, врачебная помощь необходима, радикальные методы лечения не подлежат откладыванию на будущее.
источник
Лечение простуды и гриппа
Мазок из горла считается распространенным диагностическим исследованием, которое проводят при появлении воспаления и инфекциях. Благодаря проведению процедуры удается выявить возбудителя недуга. Также материал помогает исключить дифтерию и другие опасные патологии.
Мазок из горла проводится для определения доминирующих микроорганизмов в этой области. Благодаря проведению данной процедуры удается определить наличие, виды и количество микробов, расположенных в исследуемой зоне. Это позволяет поставить точный диагноз и подобрать адекватное лечение.
Данное исследование выполняют в таких ситуациях:
Обобщая информацию, можно сделать вывод, что мазок на исследование флоры требуется в 2 случаях – для определения носительства патогенных микроорганизмов и обнаружения возбудителя определенной болезни.
Для чего сдают мазок на флору, рассказывает доктор:
Чтобы взять мазок из горла, специалист просит человека открыть рот и слегка откинуть голову. Затем он аккуратно нажимает на язык плоским инструментом. После чего стерильным тампоном проводит по слизистым оболочкам миндалин и горла.
Процедура не вызывает болевых ощущений, однако может спровоцировать дискомфорта. Касание тампоном горла и миндалин нередко провоцирует рвотный рефлекс.
После сбора слизи специалист помещает ее в питательную среду. Она препятствует гибели микроорганизмов до выполнения исследований, которые помогают установить их разновидность.
В дальнейшем частицы слизи направляют на специальные исследования. Одним из основных методов считается быстрый антигенный гемотест. Данная система быстро реагирует на частицы микробов определенного типа.
Данное исследование помогает обнаружить бета-гемолитический стрептококк категории А. Результаты данного анализа можно получить уже через 5-40 минут. Как правило, антигенные тесты имеют высокую чувствительность.
Посев подразумевает помещение частиц слизи из горла в особую среду, которая приводит к активному размножению микробов. Благодаря этому врач может выявить микроорганизмы, населяющие слизистую. Это позволяет выявить чувствительность бактерий к антибактериальным средствам. Это особенно важно, если стандартная терапия не дает результатов.
ПЦР-анализ помогает установить виды микробов, которые населяют горло. Это осуществляется по элементам ДНК, присутствующим в слизи.
Как правильно взять мазок из горла
Чтобы результаты были максимально достоверными, очень важно придерживаться определенных рекомендаций. Перед сдачей анализа необходимо:
- Отказаться от применения ополаскивателей для ротовой полости, которые включают антисептические ингредиенты, за 2-3 суток до процедуры.
- Исключить применение спреев и мазей, которые содержат антибактериальные и противомикробные вещества, за несколько суток до процедуры.
- Исключить употребление продуктов питания или напитков за 2-3 часа до исследования. Лучше всего сдавать анализ натощак.
- В день процедуры желательно не чистить зубы или как минимум за несколько часов до исследования не жевать жвачку.
и носа устраняют большую часть микроорганизмов, которые находятся на слизистых оболочках. Как следствие, анализ даст недостоверные результаты.
После приема пищи или применения зубной пасты смывается часть бактериальных микроорганизмов, что тоже негативно сказывается на результате.
Чтобы оценить данные, полученные в результате анализа, нужно знать причины его проведения. Чаще всего смешанная микрофлора, которая имеется в мазке здоровых людей, включает небольшое число вредных микроорганизмов – стрептококков, стафилококков, вируса Эпштейн-Барра, герпеса, вейлонелл, энтерококки и т.д.
Данное явление считается нормой, если вредных бактерий мало, и они не приносят вреда здоровью. Устранить все микроорганизмы не представляется возможным. Через короткое время после завершения курса терапии бактерии снова появляются на слизистой.
Расшифровка результатов зависит от причины проведения исследования. Особое внимание уделяют количеству микроорганизмов, которые могли спровоцировать недуг, беспокоящий человека. Если объем бактерий не более 10 в третьей или четвертой степени, микрофлора является нормальной. Если же показатель более 10 в пятой степени, можно судить об усиленном развитии условно-патогенных микроорганизмов.
Как определить стрептококк в горле
К вредным микроорганизмам, которые можно выявить при выполнении мазка из горла, относят следующее:
- бета-гемолитический стрептококк, входящий в группу А;
- возбудитель дифтерии;
- грибки;
- возбудитель коклюша.
Большинство патологий ЛОР-органов обусловлено повышенной активностью стрептококков. Именно эти микроорганизмы выявляют при подозрении на тонзиллит, фарингит, воспаление легких. Чтобы исключить
, при проведении исследования определяют уровень лейкоцитов и эозинофилов.
Как отличить вирус герпеса от стрептококковой инфекции, рассказывает доктор Комаровский:
После определения возбудителя недуга оценивают его чувствительность к антибактериальным и противомикробным средствам. Лечить заболевание нужно тем антибиотиком, к которому чувствительны выявленные микроорганизмы.
Любые патологии ЛОР-органов нужно лечить под руководством отоларинголога. Нередко воспалительные процессы удается купировать посредством бактериофагов, которые производятся в виде раствора или спрея. К ним, в частности, относят хлорофиллипт.
Довольно часто справиться с анаэробными бактериями помогают народные рецепты. В состав лечебных сборов должны входить такие компоненты, как мята, шиповник, боярышник. Данный метод терапии считается абсолютно безопасным. Первые результаты достигаются уже через несколько дней. Однако общая длительность терапии должна составлять минимум 3 недели.
Чтобы предотвратить заражение окружающих, нужно придерживаться таких рекомендаций:
- чаще мыть руки;
- использовать индивидуальные средства гигиены и посуду;
- проводить дезинфекцию дома – протирать дверные ручки, выключатели и т.д.
Мазок из горла можно считать информативным исследованием, которое помогает выявить патогенные микроорганизмы и определить их чувствительность к лекарственным препаратам. При этом очень важно тщательно подготовиться к процедуре, чтобы получить объективные результаты.
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Мазок из горла». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
на что берут мазок из горла и носа обычно? сейчас ездили сдавать кровь и мочу с дочкой, а врачи все с 10 принимают, а мазок можно сдать до пол10. Лишний раз ехать с больным ребенком вообще не вариант был. зашла в процедурный, где мазки берут, а она мне вам на что надо то? дифтерию или микрофлору? типа при ангине на дифтерию сдают обычно. Я говорю, дак у нас хуже чем ангина вроде как, там и нос…
Кто-нибудь сдавал мазок из горла и там был стафилококк? Как лечили?
Кто нибудь знает когда нужно брать мазок из горла на определение источника заразителя?. Когда еще болеешь или здоровой можно? Мне про это вообще в аптеке посоветовали сделать. Не знаю даже правильно ли я сформулировала..)) Я просто третий раз уже за два мес.заболела.непонятно почему(( Вот сказали можно узнать это.
У меня хронический фарингит и тонзиллит, часто болят миндалины, они увеличены, болит лимфоузел с одной стороны. Лор назначил анализ мазок из зева на кандида, микрофлору, антибиотики чувствительность и чувствительность к фагам. Сдала в Инвитро. Результат кандиды нет, стрептококк 10*4, заключение нормальная флора, лечения антибиотиком не требует. К Лору конечно пойду, ну а пока кто может…
Сдали мазок и горла, высеяли candida 10 в 4 степени и стрептококки 10 в 4 степени, в носу corynebacterium 10*3.стоит ли волноваться? к врачу только в конце недели(
Ситуация у нас сложноватая: у дочи 1-2 недели чих, начинает голос сипеть и немного краснеть, потом 2-2,5 недели насморк и вроде все прошло на 1- мах 2 недели и опять по-новой. Мне кажется она скоро сама знать будет какую таблетку (капли) есть и когда в ингалятор садиться. Я до того замучилась, да и козявочка моя из-за этого вечно с сухими губками. Что напросилась. я на анализ крови на вирусы…
С мая месяца, дочку беспокоили кашель и сопельки с зеленым отделяемым, поставили диагноз аденоидит 1 ст. Сейчас периодически опять плохо дышет носом и горло красноватое. В моче лейкоциты. Сдали мазок из горла. Результат не утешительный обнаружили синегнойную палочку и золотистый стафилококк. Кто-нибудь сталкивался с этим?
Кто сдавал ребенку мазок из горла, ( сын проболел две недели, а горло до сих пор красное, сегодня отправили к лору, она сказала сдать анализ на бактерии, вот завтра поедем сдавать. ) потом интересно какое лечение будет проходить?
Ситуация такая: летом сын в 3 года пошел в сад и начал болеть очень часто! С осени неделю ходим — 1,5 недели болеем! Были и ОРЗ, и бронхит, перед НГ ангина. Температура 40 была в НГ ночь. Горло постоянно красное. С нашими врачами антибиотиков выпито много (((( сейчас понимаю что я дура велась на их «назначения». сейчас опять горло красное. насморк сильный! температуры нет! пошли сдали мазок…
У меня дочка кашляет месяц. По анализу крови выявлена бактериальная инфекция. Взяли мазок из горла, на анализе естественно что-то непонятное написано и стоит штампик «обнаружен рост условно-патогенной флоры». Лор сказала что анализ нормальный, идти к педиатру. А что тогда это за флора?
Что мазок показал? есть ли бактерии? где сдавали? В нашей поликлиники о таком даже не слышали(((
Девочки а вообще кто должен делать мазок лор?
Необходимо сдать малому мазок на микрофлору и чувствительность к антибиотикам. Где можно сдать? И какова цена?
Хочу сдать мазок из зева у сына. Уже два раза с января болели с повышением температуры и красным горлом. Ни насморка, ни кашля. Как вылечивали горло, то всё приходило в норму. Сейчас только переболели ветрянкой и опять с красным горлом. Пролечили. Сегодня были в поликлинике, осмотрел не наш врач, сказала горло рыхлое. Наша участковая то ли на учёбе, то ли ещё где. Не посоветуешься. А я уже…
Сегодня пришел мой мазок из носа! Сдавала 2 недели назад перед оформлением декрета… Сегодня мне сообщают что у меня стафилококк. Я сегодня как ни странно спокойная -просто спрашиваю чем опасно для ребенка? Они мне говорят кожные дефекты могут быть типа жировиков и угрей… Или ПНЕВМОНИЯ. Но тут же пишут направление на 10 сеансов КУФ и говорят мазать нос аксалинкой и полоскать горло. Ну по…
У дочки(10,5 месяцев) красное горло, причем гланды в норме, а дуга возле маленького язычка красная.Две недели лечим Мирамистином, Лизобактом, Ингалиптом, Тантум Верде. Результата никакого… Сегодня сдали мазок из зева, врач говорит, что может быть стаффилокок((( анализ будет готов во вторник… С ума сойду от ожидания.Может, кто сталкивался с этим, расскажите…
Расскажите, как берут эти анализы? Чем их берут? Как их берут? Каким-то длинным инструментом соскабливают слизь из горла и носа? Как ребенок на эти анализы реагирует?
У редкого ребенка, живущего в средних широтах Северного полушария, не болит горло хотя бы раз за зиму. Першение, дискомфорт и боль в горле могут раздражать и утомлять не только детей, но и родителей: боль мешает ребенку глотать, говорить, иногда даже спать, поэтому взрослые неизбежно слышат жалобные детские стоны.В таких случаях родителей инстинктивно тянет к врачу. И если вы поддадитесь этому…
Девочки добрый вечер.Нам уже третий раз за 1,5 месяца прописывают антибиотик.сначала был плохой мазок из горла, пропили суспензию сумамед, через неделю опять на больничный на 2 недели, уже другой антибиотик.(от возможных не убитых бактерий в зеве)ходили на прогревание, сдали кровь мочу.все хорошо.Через 4 дня опять температура..37, потом 39.Опять антибиотики.Ренген делали все хорошо.Ни каких…
началось все еще на новогодник каникулах. потекли сопли, глаза и воспалилось горло, температура пару дней была 37,3. на гландах были белые полосочки… но на гной не похоже. пошли к врачу. сказала аденовирус… еще лимфоузлы воспалились. назначила лечение. в глазки капли в горло биопарокс и полоскания, в нос виброцил… нос с глазками прошли… лимфоузлы почти пришли в норму… горло так и красное. уже 3…
Я уже замучилась. постоянно болит горло… лечу, лечу, дома уже аптека из всевозможных лекарств: брызгалки, таблетки, сиропы, микстуры. И антибиотики пила… Проходит, а через два дня по новой… Летом к лору ходила, тонзилор делала, думала будет лучше, ничего подобного. Не могу сказать, что раньше это беспокоило, вот в этом году началось. Что делать? Мазок из горла сдать?(ни разу такого не делала)…
Всем, привет нам 11 мес. мы все болеем устала сил больше нет. Сначала Розиолой, потом бронхит, потом орви и сейчас постоянно горло красное, под кашливает сухой кашель. Сдали мазок из горло показала вирусы герпесы 6 типа и вирус ВЭБ. Были у лора сказала кто ищет тот всегода найдет эти вирусы у многих есть. Сказала это все у нас на фоне зубов. Горло не красное а рыхлое. Назначала Тонзилгон по 10…
Девочки.такая вот проблема у меня в том году заболела ангиной в конце августа.а потом еще раз перед новым годом.После того как выболелась во второй раз то пошла к врачу.прошла лечение.Врач сказала что все в норме.А у меня пробки в горле собираются, пошла к детскому терапевту(очень хорошая врач и знакомая мамы)она мне взяла мазок из горла сказала что грибковой инфекции нет.Но последний месяц…
Сыну 1,11, переболел ОРВИ, лечили симптоматически. Сейчас ни соплей ни температуры, но ЯРКО красное горло, лечение не прекращали, пьем ромашку, пытаемся полоскать, Мирамистин и хлорофиллипт масляный. Врач прописала антибиотик Флемоксин и сказала пить его если станет хуже.Не хочу давать антибиотик без выяснения причины. Какие анализы нам нужно сдать? Слышала есть мазок из горла… Что он проверяет.
11 января заболела-горло, вялость, темпа 4 -5 дней до 38, потом кашель, уши, стоматит… до сих пор очень болят гланды, при глотании очень больно(и антибиотики пила и брызгала всем, чем можно и полоскала(((приходил наш русский врач(но я не сильно в нем уверена, хотя опыт у него огромный), послушал, хрипов нет, сказал ангина и взял мазок из горла.У кого так было? через сколько все прошло? если это…
обратили внимания потому что по начал ребенок начал храпеть как заправский мужик, сходили у врачу, белый налет, говорит какая то инф. сидит-(((без темпер., без кашля и без соплей… пшикали Миримистин, ЛЮГОЛЬ, таблетки лизобакт и изофра в нос… чуть-чуть помогло, но все равно не ушло, прописала антиб., но я не стала пока давать, так на днях сдали на чувст.к антибит.мазок из горла, к Лору нашему…
Наша педиатр сказала что это орви-мазок из горла отрицательный. ничего не прописала (все только по рецепту)чем восстановить?
Девочки, сдала мазок из горла. Нашли стрептококк. Что это значит, кто знает?
2 раза в месяц стабильно. Уже год так. Идти к терапевту? или сразу к лору? Блин к ней запись на месяц вперед. Мазок из горла может сдать надо? Какая еще может быть диагностика? Кто с таким сталкивался?
Мазок из зева берут для проведения стандартного бактериологического исследования с целью изучения микробного состава и количественного соотношения микрофлоры носоглотки. Это метод лабораторной диагностики, позволяющий выявить возбудителей инфекционно-воспалительных заболеваний верхних отделов респираторного тракта. Для определения этиологии инфекции необходимо провести бактериологическое исследование отделяемого носа и зева на микрофлору.
Специалисты направляют больных с хроническим ринитом, тонзиллитом и фарингитом в микробиологическую лабораторию, где стерильным ватным тампоном отбирают биоматериал из носа и зева и проводят его исследование. По результатам анализа специалист определяет возбудителя патологии и его чувствительность к антибиотикам.
Причины и цели взятия мазка на микрофлору из зева и носа:
- Диагностика ангины, вызванной бета-гемолитическим стрептококком и приводящей к развитию тяжелых осложнений — гломерулонефрита, ревматизма, миокардита.
- Наличие в носоглотке золотистого стафилококка, провоцирующего образование фурункулов на коже.
- Бактериологический посев клинического материала при воспалении носоглотки проводится с целью исключения дифтерийной инфекции.
- Подозрение на менингококковую или коклюшную инфекцию, а также респираторные недуги.
- Диагностика стенозирующего ларингита, мононуклеоза, абсцессов, расположенных рядом с миндалинами, включает однократное проведение анализа.
- Лица, контактные с инфекционным больным, а также дети, поступающие в детский сад или школу, проходят профилактическое обследование с целью выявления бактерионосительства.
- Полное обследование беременных женщин включает взятие мазка из зева на микрофлору.
- Мазок из зева и носа на стафилококк с профилактической целью сдают все медицинские работники, воспитатели детских садов, повара и продавцы продуктовых магазинов.
- Мазок из зева для определения клеточного состава отделяемого. Исследуемый материал наносят на специальное предметное стекло. Под микроскопом врач-лаборант подсчитывает количество эозинофилов и прочих клеток в поле зрения. Проводится исследование для определения аллергической природы заболевания.
В баклабораторию направляют больных для исследования материала из носоглотки с целью исключения или подтверждения конкретной инфекции. В направлении указывают микроорганизм, наличие которого необходимо подтвердить или опровергнуть.
На слизистой оболочке зева и носа обитает множество микроорганизмов, составляющих нормальную микрофлору носоглотки. Исследование отделяемого горла и носа показывает качественное и количественное соотношение микробов, обитающих в данном локусе.
Типы микроорганизмов, обитающих на слизистой носоглотки у здоровых людей:
- Бактероиды,
- Veillonella,
- Escherichia coli,
- Branhamella,
- Pseudomonas,
- Streptococcus matans,
- Neisseria meningitides,
- Klebsiella pneumonia,
- Эпидермальный стафилококк,
- Зеленящий стрептококк,
- Неболезнетворные нейссерии,
- Дифтероиды,
- Коринебактерии,
- Candida spp.,
- Haemophilis spp.,
- Actinomyces spp.
При патологии в мазке из зева и носа можно обнаружить такие микроорганизмы:
- Бета-гемолитический стрептококк группы А,
- Пневмококк,
- S. aureus,
- Коринобактерии дифтерии,
- Haemophilis influenzae,
- Neisseria meningitidis,
- Candida albicans,
- Бордетелла,
- Листерия,
- Branhamella catarrhalis,
- Acinetobacter baumannii,
- Энтеробактерии.
Подробнее о встречающемся в мазке стафилококке, его патогенности и стафилококковой инфекции рекомендуем почитать по ссылке.
Чтобы результаты анализа были максимально достоверными, необходимо правильно отобрать клинический материал. Для этого следует подготовиться.
За две недели до забора материала прекращают прием системных антибиотиков, а за 5-7 суток рекомендуют перестать использовать антибактериальные растворы, ополаскиватели, спреи и мази для местного применения. Сдавать анализ следует натощак. Перед этим запрещено чистить зубы, пить воду и жевать жвачку. В противном случае результат анализа может оказаться ложным.
Мазок из носа на эозинофилы сдают также натощак. Если человек поел, необходимо подождать как минимум два часа.
Чтобы правильно взять материал из зева, пациенты откидывают голову назад и широко раскрывают рот. Специально обученный персонал лаборатории шпателем прижимает язык и собирает отделяемое глотки специальным инструментом — стерильным ватным тампоном. Затем извлекает его из полости рта и опускает в пробирку. Пробирка содержит специальный раствор, которой предотвращает гибель микробов во время транспортировки материала. Пробирку необходимо доставить в лабораторию в течение двух часов с момента забора материала. Взятие мазка из горла — процедура безболезненная, но неприятная. Прикосновение ватного тампона к слизистой глотки может спровоцировать рвотные позывы.
Чтобы взять мазок из носа, необходимо усадить пациента напротив и слегка запрокинуть ему голову. Перед анализом необходимо очистить нос от имеющейся слизи. Кожу ноздрей обрабатывают 70% спиртом. Стерильный тампон вводят поочередно сначала в один, а затем в другой носовой ход, проворачивая инструмент и плотно прикасаясь к его стенкам. Тампон быстро опускают в пробирку и направляют материал на микроскопическое и микробиологическое исследование.
Исследуемый материал наносят на предметное стекло, фиксируют в пламени горелки, окрашивают по Граму и изучают под микроскопом с иммерсионным маслом. В мазке обнаруживают грамотрицательные или грамположительные палочки, кокки или коккобациллы, изучают их морфологические и тинкториальные свойства.
Микроскопические признаки бактерий — важный диагностический ориентир. Если в мазке находятся грамположительные кокки, расположенные скоплениями, напоминающими гроздья винограда, предполагают, что возбудителем патологии является стафилококк. Если кокки окрашены по Граму положительно и располагаются в мазке цепочками или парами, возможно это стрептококки; грамотрицательные кокки — нейсерии; грамотрицательные палочки с закругленными концами и светлой капсулой — клебсиеллы, мелкие грамотрицательные палочки — эшерихии, синегнойные палочки. Дальнейшее микробиологическое исследование продолжают с учетом микроскопических признаков.
Посев исследуемого материала
Каждый микроорганизм растет на своей «родной» среде с учетом рН и влажности. Среды бывают дифференциально-диагностическими, селективными, универсальными. Их основное предназначение — обеспечение питания, дыхания, роста и размножения бактериальных клеток.
Посев исследуемого материала необходимо проводить в стерильном боксе или ламинарном шкафу. Медработник должен быть одет в стерильную одежду, перчатки, маску и бахилы. Это необходимо для соблюдения стерильности в рабочей зоне. В боксе следует работать молча, аккуратно, обеспечивая личную безопасность, поскольку любой биологический материал считается подозрительным и заведомо заразным.
Мазок из носоглотки засевают на питательные среды и инкубируют в термостате. Спустя несколько суток на средах вырастают колонии, имеющие различную форму, размер и цвет.
Существуют специальные питательные среды, которые являются селективными для конкретного микроорганизма.
- Основной средой для микробов зева и носа является кровяной агар. Это высокочувствительная среда, содержащая питательные вещества для сапрофитных и патогенных бактерий. Пневмококки и золотистый стафилококк продуцируют гемолизины и вызывают гемолиз эритроцитов. Гемолитическая активность микробов — основной фактор патогенности, которым обладает большинство болезнетворных бактерий. Характер роста, цвет и зона гемолиза отличаются у микробов разных родов и видов.
- Среда Сабуро или тиогликолевая среда являются универсальными и подходят для широкого круга микробов.
- Желточно-солевой агар — элективная среда для выращивания стафилококков.
- Агар с гретой кровью — шоколадный агар. Это неселективная, обогащенная питательная среда, применяемая для выращивания патогенных бактерий. На этой среде растут гонококки, гемофильная палочка и возбудители гнойных бактериальных менингитов.
- Среда Эндо — дифференциально-диагностическая среда для культивирования энтеробактерий.
- Энтерококкагар — питательная среда для выделения энтерококков.
Материал втирают тампоном в среду на небольшой площадке размером 2 кв. см., а затем с помощью бактериологической петли штрихами рассевают по всей поверхности чашки Петри. Посевы инкубируют в термостате при определенной температуре. На следующий день посевы просматривают, учитывают количество выросших колоний и описывают их характер. Пересевают отдельные колонии на селективные питательные среды для выделения и накопления чистой культуры. Микроскопическое изучение чистой культуры позволяет определить размер и форму бактерии, наличие капсулы, жгутиков, спор, отношение микроба к окрашиванию. Идентифицируют выделенные микроорганизмы до рода и вида, при необходимости проводят фаготипирование и серотипирование.
Результат исследования врачи-микробиологи выписывают на специальном бланке. Для расшифровки результата мазка из зева требуются значения показателей. Название микроорганизма состоит из двух латинских слов, обозначающих род и вид микроба. Рядом с названием указывают количество бактериальных клеток, выраженное в особых колониеобразующих единицах. После определения концентрации микроорганизма переходят к обозначению его патогенности — «флора условно-патогенная».
У здоровых людей на слизистой оболочке носоглотки живут бактерии, выполняющие защитную функцию. Они не доставляют дискомфорта и не вызывают развития воспаления. Под воздействием неблагоприятных эндогенных и экзогенных факторов количество этих микроорганизмов резко увеличивается, что приводит к развитию патологии.
В норме содержание сапрофитных и условно-патогенных микробов в носоглотке не должно превышать 103 — 104 КОЕ/мл, а патогенные бактерии должны отсутствовать. Определить патогенность микроба и расшифровать анализ может только врач, обладающий специальными навыками и знаниями. Доктор определит целесообразность и необходимость назначения больному противовоспалительных и антибактериальных препаратов.
После выявления возбудителя патологии и его идентификации до рода и вида переходят к определению его чувствительности к фагам, антибиотикам и противомикробным препаратам. Лечить заболевание горла или носа необходимо тем антибиотиком, к которому выявленный микроб максимально чувствителен.
результатов исследования мазка из зева
Варианты результатов исследования мазка из зева:
- Отрицательный результат посева на микрофлору — возбудители бактериальной или грибковой инфекции отсутствуют. В этом случае причиной патологии являются вирусы, а не бактерии или грибы.
- Положительный результат посева на микрофлору — наблюдается рост патогенных или условно-патогенных бактерий, способных вызвать острый фарингит, дифтерию, коклюш и прочие бактериальные инфекции. При росте грибковой флоры развивается кандидоз полости рта, возбудителем которого являются биологические агенты 3 группы патогенности — дрожжеподобные грибы рода Candida.
Микробиологическое исследование отделяемого зева и носа на флору позволяет определяют вид микробов и их количественное соотношение. Все патогенные и условно-патогенные микроорганизмы подлежат полной идентификации. Результат лабораторной диагностики позволяет врачу правильно назначить лечение.
Видео: о мазке и стафилококке в нем, доктор Комаровский
Мазок из зева дает представление о составе микрофлоры ротоглотки. Врач, оценив количественный состав микробов, может подтвердить инфекционное происхождение заболевания. Посев указывает не только на вид микроорганизмов, но и позволяет определить антибиотикограмму. На основании результатов бак-исследования назначает антибактериальные препараты, которые будут максимально эффективные в данном случае.
Зачем проводится диагностика мазков?
- подтверждение инфекционного происхождения тонзиллита, синуситов, менингита, коклюша и других заболеваний;
- поиск золотистого стафилококка, который является причиной гнойного поражения кожных покровов (фурункулез, пиодермия);
- для исключения дифтерии при отсутствии в мазках бациллы Леффлера;
- для диагностики стенозирующего ларингита, а также мононуклеоза.
С профилактической целью взятие мазка из зева показано:
- людям, имевших контакт с больным человеком для определения бактерионосительства;
- при трудоустройстве в пищевую отрасль, в лечебные и детские учреждения;
- детям перед посещением учебных учреждений, спортивных занятий, бассейна для предупреждения эпидемии;
- перед госпитализацией, в предоперационном периоде.
Беременным женщинам обязательно исследование для установления риска развития инфекционного заболевания, а также появления осложнений со стороны плода.
Чтобы анализ предоставил максимально точные результаты, необходимо придерживаться некоторых рекомендаций. Подготовка включает:
- за 5 дней до обследования запрещается принимать антибактериальные препараты, что позволит возобновить размножение патогенных микробов;
- за 3 дня до диагностики отменятся использование растворов для полоскания, а также спрея с антисептическим действием. Они уменьшают численность болезнетворных микробов, что затрудняет диагностику;
- мазок из горла выполняется натощак;
- перед исследованием запрещена жвачка, напитки, нежелательно чистить зубы.
Облегчить процесс взятия мазка из зева можно, соблюдая определенной алгоритм действий. Пациенту необходимо немного наклонить голову назад, максимально раскрыть ротовую полость, чтобы показать специалисту заднюю глоточную стенку.
Язык фиксируется шпателем ко дну ротовой полости. Мазок из горла берется стерильным тампоном, расположенном на конце удлиненной петли. Берут мазок осторожно, не прикасаясь тампоном к другим поверхностям полости рта.
Набранный материал с тампоном располагают в пробирке, после чего перевозят в лабораторию в первые 90 минут. Алгоритм необходимо обязательно соблюдать для получения достоверных результатов исследования.
При проведении стерильным тампоном по поверхности задней глоточной стенки у пациента может наблюдаться рвотный позыв, особенно при ярко выраженном рвотном рефлексе.
Микроскопическое исследование осуществляется перед бакпосевом для определения клеточного состава, чтобы предусмотреть, какие колонии могут вырасти на питательной среде.
Микроскопия проводится путем окраски по методике Грама, после чего под микроскопом визуализируются клетки. Посев производится на определенную среду, так как каждый вид микроорганизма требует соблюдения pH и уровня влажности.
Посев на флору обеспечивает рост колоний, на основании формы и оттенка которых устанавливается вид микроорганизмов. Основной задачей питательных сред является обеспечение дыхания и питания микробов для быстрого роста и их размножения.
Материал сеется в стерильных лабораторных условиях с соблюдением правил асептики. Медперсонал не должен забывать о защитных средствах, так как биологический материал может быть крайне опасен в инфекционном плане.
Результаты посева оцениваются ежедневно, однако окончательные выводы делают спустя неделю, анализируя окраску, форму и другие характеристики колоний.
Особое внимание уделяется антибиотикограмме, которая выполняется путем накрывания участком выросших колоний кружками, пропитанных антибактериальным средством. Если патогенные микробы чувствительны к определенному антибиотику, рост колоний угнетается. В случаях, когда колонии разрастаются под антибактериальным действием, препарат считается неэффективным. На основании этих результатов врач назначает антибиотикотерапию, которая помогает справиться с заболеванием.
источник