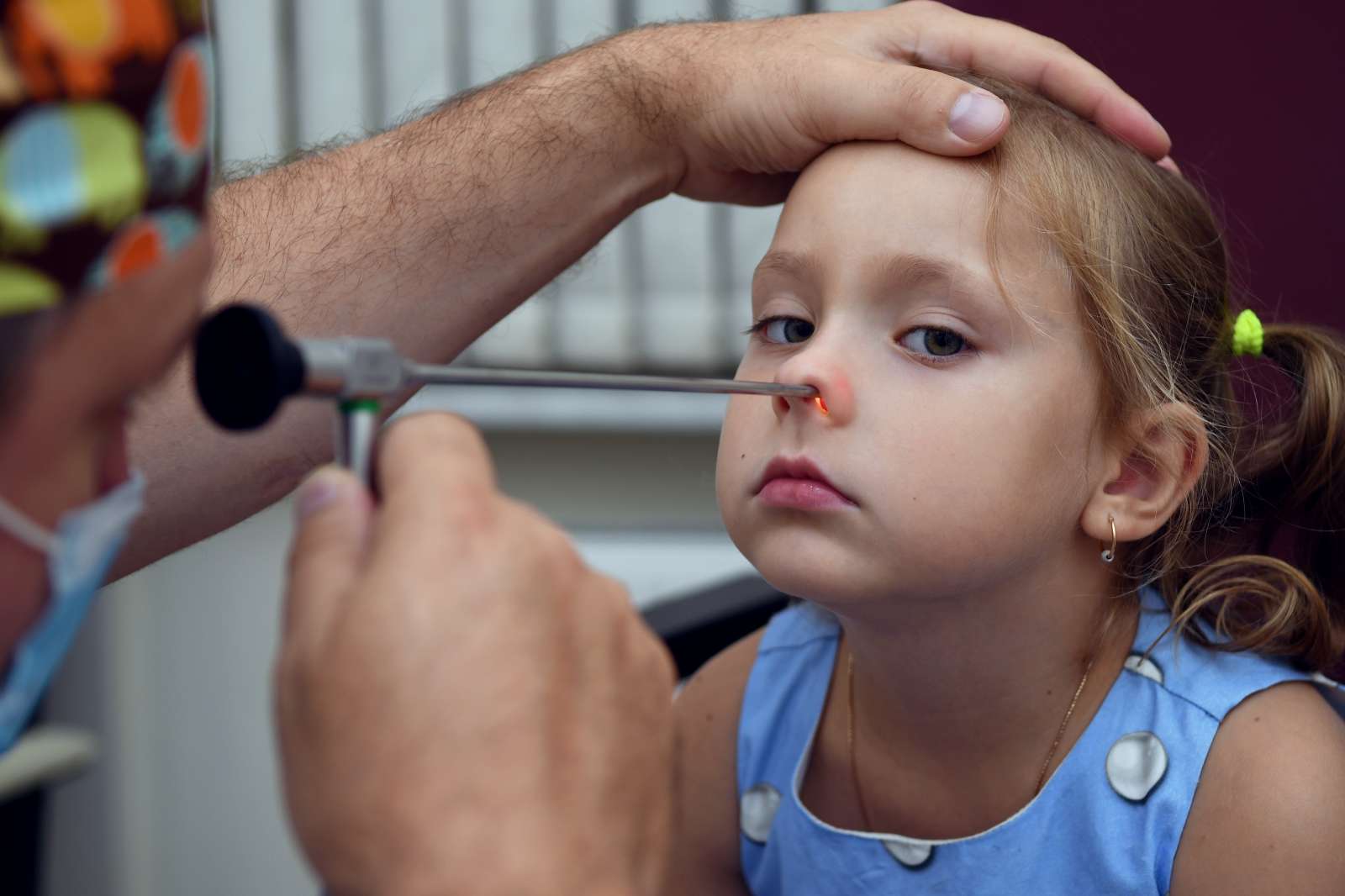
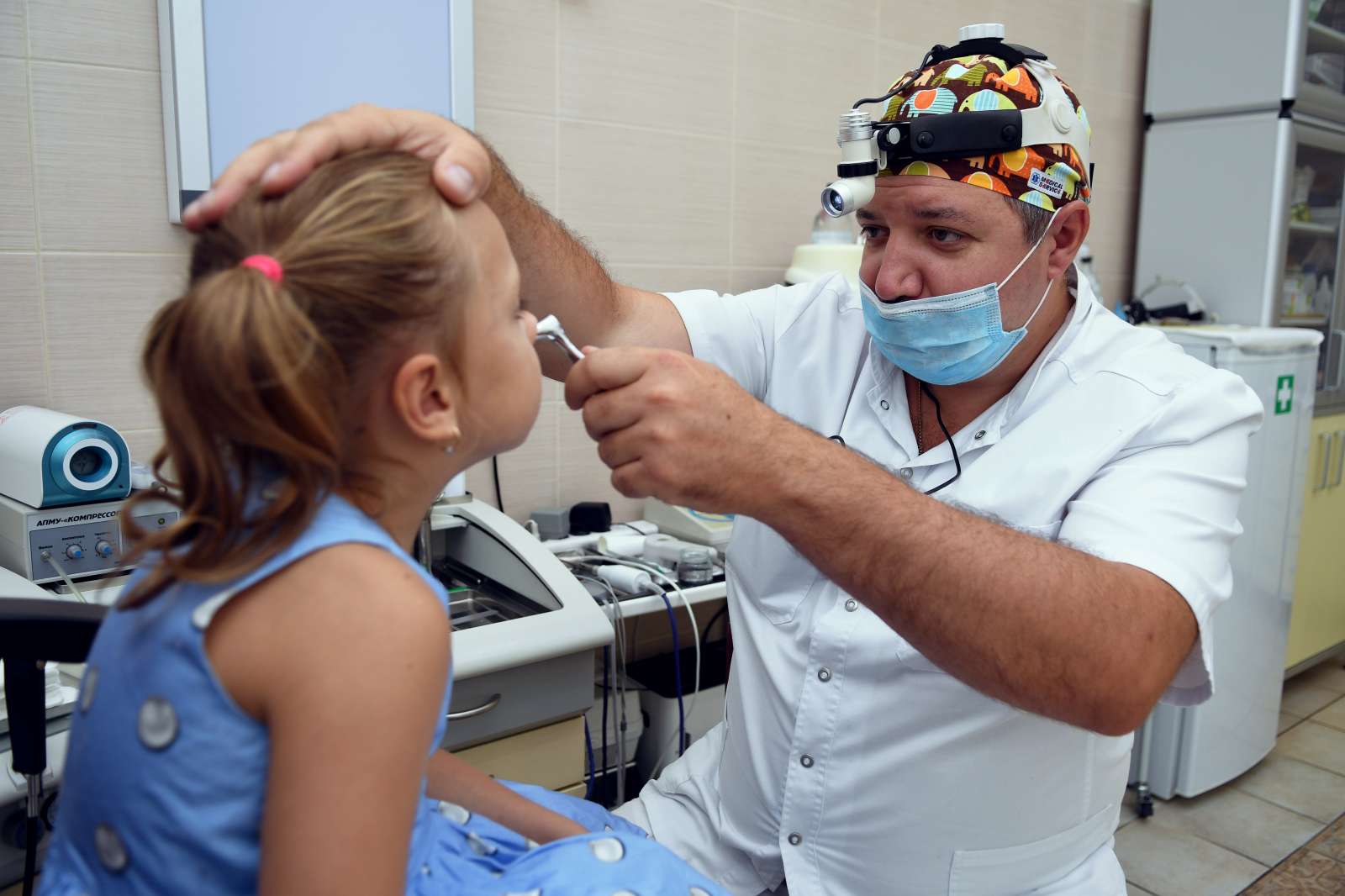
Гнойный аденоидит представляет собой воспалительный процесс, который возникает в области глоточной миндалины. Воспаление чаще имеет инфекционную природу и сопровождается отделением гнойного экссудата.
При некорректном лечении аденоидита возможно развитие осложнений, в число которых входят патологии выделительной системы, болезни органов желудочно-кишечного тракта, нарушений работы сердечно-сосудистой системы.
Чаще гнойный аденоидит встречается у детей, но прогрессирование патологического процесса у взрослых также возможно.
Среди причин гнойного воспаления глоточной миндалины выделяют такие факторы:
- Преимущественно искусственной вскармливание.
- Преобладание углеводной пищи в рационе.
- Гиповитаминозы, в особенности недостаток витамина Д.
- Рахит.
- Диатезы (чаще экссудативные).
- Аллергические заболевания.
- Переохлаждение организма.
- Воздействие неблагоприятных факторов окружающей среды.
Острый аденоидит зачастую развивается у детей младшего возраста из-за активации патологической микрофлоры в носоглоточной области при общем переохлаждении организма. Кроме того, причиной развития аденоидита как осложнения может стать перенесенная инфекционная патология.
К основным формам этого заболевания относятся острый, подострый и хронический аденоидит. Острая форма патологического процесса проявляет себя как ретроназальная ангина, а хроническая предполагает широкий спектр клинических симптомов.
Чаще всего острый гнойный аденоидит возникает после перенесенных острых респираторных заболеваний, причиной которых в некоторых случаях является стрептококковая инфекция. Изолированное воспаление глоточной миндалины возникает не так часто.
Для острого аденоидита характерны следующие особенности клинической симптоматики:
- Высокая температура (выше 39 градусов) в начале заболевания.
- Ощущение саднения и умеренной болезненности во время глотания глубоко в носовой полости.
- Заложенность носа, продолжительный насморк.
- Приступы кашля по ночам.
- Красное горло в области задней стенки.
- Отечность задних небных дужек.
- Обильное гнойное отделяемое из носоглотки.
- Во время эндоскопии и риноскопии специалист обнаруживает покрасневшую гипертрофированную миндалину, бороздки которой заполнены гноем.
- Головные боли.
- Болезненность мягкого неба и иррадиация боли к ушам и задним отделам носовой полости.
Особенно тяжело острый воспалительный процесс протекает у грудных детей. Своевременное назначение корректной терапии затрудняется сложностью постановки верного диагноза.
Клиническая картина довольно неспецифична и включает такие проявления:
- затруднения сосания;
- парентеральная диспепсия (переполненность желудка, распирание в эпигастрии, дисфагия, раннее насыщение);
- лимфаденопатия (увеличенные и болезненные шейные и подчелюстные лимфатические узлы).
Острая форма аденоидита продолжается около пяти суток. Патология склонна к рецидивирующему течению, иногда осложняется острым синуситом и отитом, поражением трахеи и бронхов. Осложнениями выступают бронхопневмония и ларинготрахебронхит. В детском возрасте до 4 лет нередко развивается заглоточный абсцесс.
Подострый аденоидит продолжается несколько дольше, чем острая форма патологии. Заболевание чаще встречается среди детей, у которых диагностирована выраженная гипертрофия глоточного лимфоаденоидного кольца.
Начало патологического процесса довольно острое, часто болезнь развивается после стихания лакунарной ангины. Продолжительность подострого аденоидита составляет от 15 до 20 дней.
Болезнь начинается с длительного субфебрилитета, иногда температура в вечерние часы повышается до 38 градусов. Шейные и подчелюстные лимфатические узлы находятся в припухлом состоянии, чувствительны при пальпации.
Отмечается гнойный насморк при аденоидах, он имеет затяжной характер. В некоторых случаях возникает кашель и средний отит. Иногда продолжительность заболевания превышает 20 дней, процесс затягивается до нескольких месяцев.
Хронический аденоидит отличает продолжительность и спектр сопутствующих симптомов. Состояние пациента осложняется воспалением среднего уха, трахеи, бронхов и околоносовых пазух.
Симптоматика определяется преобладающей воспалительной реакцией и иммунологической реактивностью организма пациента. Среди гнойных форм аденоидита преобладают слизисто-гнойный и нейтрофильно-макрофагальный аденоидиты.
Среди симптомов хронического аденоидита необходимо выделить следующие:
- Затруднение дыхания через нос.
- Насморк с гнойным отделяемым.
- Обострения патологии, которые проявляются скачками температуры тела до 38 градусов и усилением насморка.
- Гнойное воспаление среднего уха.
- Воспаление трахеи и бронхов.
В случае обострения хронического аденоидита проявляются симптомы, характерные для острой формы патологии.
Лечение сглаживает клиническую симптоматику, но не приносит полного выздоровления.
Хронический аденоидит характерен для детей старшего возраста. Заболевание провоцирует ухудшение не только физического, но и психологического здоровья.
Ребенок становится более утомляемым, проявляются головные боли, снижается аппетит, нарушается внимание. Кроме того, детей может мучать ночной кашель и прогрессирующий евстахиит.
Аденоидит гнойный может быть выявлен на осмотре оториноларинголога. Специалист проведет необходимые диагностические манипуляции и назначит корректный курс терапии.
Целями лечения гнойной формы аденоидита являются:
- устранение инфекционного агента;
- предотвращение распространения патологии на рядом расположенные органы.
Среди основных методов терапии от аденоидов можно выделить следующие:
- Прием антибиотических препаратов (Флемоклав, Амоксициллин, Сумамед). Антибиотики необходимо применять строго по назначению врача и согласно инструкции.
- Прием десенсибилизирующих медикаментов, снижающих отечность и аллергизацию организма (Диазолин, Зиртек, Кларитин). Цена этих препаратов варьирует в довольно широком диапазоне.
- Применение солевых растворов для орошения носа с целью снижения отечности и выведения гноя из носовой полости (Аквалор, Маример).
- Использование аэрозольных форм препаратов с содержанием антисептических веществ (Биопарокс, Стопангин, Гексорал).
- Применение сосудосуживающих носовых капель (Риностоп, Назол).
- Орошение носовой полости подсушивающими и антисептическими растворами (Колларгол, Протаргол).
- Физиотерапевтические процедуры (лечение лазером, фототерапия, диатермия, электрофорез).
- Массаж глоточной миндалины своими руками (до пяти дней ежедневно, по несколько секунд).
В редких случаях может потребоваться удаление аденоидов. После проведения операции иногда остаются остатки аденоидов, которые могут расти и провоцировать рецидив воспалительного процесса.
При своевременном выявлении патологии выше вероятность быстрого выздоровления. Важно соблюдать все врачебные назначения и рекомендации, не пренебрегать назначенными процедурами и медикаментами. Не стоит заниматься самолечением, это может привести к ухудшению состояния. Видео и фото в статье помогут разобраться с особенностями клиники и лечения гнойной формы аденоидита.
источник
Аденоиды это патологическое разрастание лимфоидной ткани, вызванное чрезмерным поступлением вирусных и инфекционных агентов в организм пациента. Чтобы понять, где находятся аденоиды и как они выглядят, необходимо кратко разобраться в анатомии носоглотки.
Где находятся аденоиды у ребенка и взрослого? Для начала следует разобраться в том, что такое аденоиды.
Все знают, что такое небные миндалины (гланды): они расположены по сторонам от глоточного кольца и выполняют барьерную роль.
Но в организме человека определяются также:
- трубные миндалины,
- язычная и глоточная миндалины.
Глоточная миндалина — это скопление лимфоидной ткани. Располагается она на границе носоглотки и дыхательных путей, препятствуя поступлению инфекции в трахею, бронхи и легкие.
Как правило, разрастание лимфоидной ткани приходится на возраст 5-12 лет. В более поздние годы происходит атрофия носоглоточной миндалины и спонтанный регресс аденоидного процесса. Это не всегда так, в противном случае у взрослых болезнь не встречалась бы.
Триггером (спусковым механизмом) патологического процесса является постоянное воздействие на носоглотку болезнетворных микроорганизмов.
Многое зависит от этапа развития процесса у человека. Где искать аденоиды, в горле или в носу и можно ли найти их самостоятельно?
Глоточная миндалина в своем нормальном состоянии выглядит как гребнеобразная структура, покрытая небольшими ворсистыми сосочками.
Некоторые определения
Увеличенные аденоиды на первой стадии разрастаются не до столь существенных размеров, чтобы их можно было увидеть невооруженным глазом.
При проведении осмотра с помощью зеркал определяется гиперемированный участок лимфоидной ткани размером 0.5-2 см. Разрастается он неравномерно.
О первой степени аденоидов можно говорить, когда закрыто не более трети сошника и хоан.
Воспаленные аденоиды первой степени почти не доставляют дискомфорта пациенту, потому диагноз на столь ранней стадии ставится редко.
Разрастания глоточной миндалины данной степени видны даже без помощи специального оборудования. Визуально увеличенная глоточная миндалина выглядит как структура, представленная множеством округлых образований, некогда бывших сосочками.
Диагностический осмотр проводится через оба хода для более точной оценки процесса (аденоиды видны и в носу, и в горле). 2-я степень характеризуется закрытием половины сошника и хоан.
Это наиболее запущенная стадия течения заболевания. Глоточная миндалина видна даже при беглом рутинном осмотре с помощью шпателя.
Сразу за мягким небом определяются многочисленные округлые образования различного размера, розового или малиново-красного цвета. Хоаны и сошник перекрыты полностью или почти полностью.
В данном случае постановка диагноза сложностей не представляет.
Как выглядят удаленные аденоиды? Все зависит от степени и объемов резекции.
- При полном удалении визуально аденоиды не определяются.
- Частичная резекция приводит к сохранению некоторых структур гипертрофированной миндалины.
Исходя из объема оставленных тканей, аденоиды после удаления могут выглядеть как единичные узелки или уплотнения незначительных размеров (классическая форма резекции предполагает максимальное иссечение патологических тканей, остается не более 0.3-1 см).
источник
Аденоиды представляют собой патологическое разрастание скопления лимфоидной ткани в области носоглотки. Воспаление аденоидов носит название аденоидит. Аденоиды (аденоидные вегетации) наиболее часто регистрируются у детей 3 — 14 лет. Максимум больных детей регистрируется в возрасте 3 — 7 лет. Половина школьников, имеющих аденоидные разрастания, страдают хроническим аденоидитом.
Провести оценку степени разрастания миндалин позволяет эндоскопия. При аденоидах I степени проводится консервативная терапия. При аденоидах II и III степеней предлагается хирургическое лечение. Носоглоточная миндалина вместе с небными миндалинами, трубными, язычной и скоплениями лимфоидных гранул, которые располагаются в области боковых валиков, слизистой оболочки задней стенки глотки, является частью иммунной системы человека. Ей предписано бороться с чужеродными агентами, проникающими в организм человека.
Даже несмотря на хронический воспалительный процесс, глоточная миндалина принимает активное участие в работе иммунной системы. Учитывая барьерную функцию миндалин, особое значение приобретает необходимость применения консервативной терапии, особенно в раннем детстве.
Рис. 1. Аденоидные разрастания (указаны стрелкой).
Рис. 2. Аденоидные вегетации имеют вид петушиного гребня.
Острое респираторное заболевание всегда сопровождается реактивным воспалением глоточной миндалины. Такое состояние не является заболеванием, а представляет собой естественную реакцию органа на вторжение вирусной инфекции. В данном случае лечение аденоидов не требуется. Исключением является появление сопряженных заболеваний, самым значимым из них является воспаление среднего уха. Хронический аденоидит — главная проблема педиатров. Несмотря на огромный выбор лекарственных препаратов, хроническая патология глоточной миндалины у детей остается на высоком уровне. Среди причин развития хронического аденоидита лидирующее место занимают вирусы и бактерии. Частые простудные заболевания являются основной причиной развития хронического аденоидита.
Роль вирусов в развитии хронического аденоидита.
Вирусы повреждают реснитчатый эпителий глоточной миндалины и «облысевшие» места становятся легко уязвимыми для бактерий. Единичные воздействия вирусов часто принимают обратимый характер. Однако при их частом воздействии процессы регенерации нарушаются, что запускает целый каскад разрушающих миндалину процессов. Глоточная миндалина увеличивается в размерах за счет разрастания соединительной ткани и постепенно начинает перекрывать доступ воздуха в дыхательные пути через носовые ходы. Риновирусы, аденовирусы и герпес-вирусы являются самыми частыми возбудителями при развитии острых и хронических аденоидитов.
Роль бактерий в развитии хронического аденоидита.
Бактерии играют ведущую роль в развитии хронического аденоидита. Почти у 75% детей с этим заболеванием высевается золотистый стафилококк. По мнению некоторых авторов, большое значение имеют пневмококки и гемофильная палочка.
О роли грибковой флоры и атипичных возбудителей в развитии хронического аденоидита убедительных данных нет. Грибковая микрофлора является причиной аденоидов только в сочетании с бактериальной флорой.
Роль аллергии в развитии хронического аденоидита.
Около 35% детей с аллергическим ринитом страдают аденоидитами. Однако сегодня аллергия не считается основным фактором развития заболевания.
В ряде случаев способствует разрастанию миндалин искривление перегородки носа.
Заброс кислого содержимого желудка в носоглотку у маленьких детей нарушает механизмы местного иммунитета, что создает оптимальные условия для роста патогенных бактерий.
Состояние окружающей среды.
На роль окружающей среды в развитии хронического аденоидита указывает разница в количестве болеющих детей, которые проживают в крупных промышленных городах, по сравнению с болеющими детьми из сельской местности и пригородов.
Роль наследственного фактора.
В развитии аденоидных вегетаций важную роль играет наследственная предрасположенность. У детей с лимфатико-гипопластической аномалией конституции отмечаются аденоиды и сниженная функция щитовидной железы, что проявляется апатией, вялостью и отечностью. Такие дети склонны к полноте.
Роль детских инфекционных заболеваний.
Аденоиды часто появляются в результате перенесенных детских заболеваний — коклюша, кори, дифтерии и скарлатины.
Произвести оценку степени аденоидных разрастаний позволяет эндоскопия.
Рис. 3. На фото разрастание ткани миндалин (вид в эндоскоп).
Рис. 4. При первой степени аденоидов носовые ходы перекрыты на 1/3 (слева). При второй — перекрыты на 2/3 (в центре), при третьей — почти полностью перекрыты (справа).
Глоточная миндалина своим основанием прикреплены к заднему своду носоглотки. Ее увеличение происходит за счет обильного разрастания соединительной ткани. Со временем миндалина заполняет весь купол носоглотки, распространяется на боковые стенки и даже на глоточные слуховые проходы. Форма их неправильная, с расщелинами, консистенция мягкая.
При аденоидах у детей регистрируется разная степень нарушения носового дыхания, что сопровождается заложенностью носа и изменением фонации (голос с носовым оттенком). Ребенок спит с полуоткрытым ртом, часто храпит. Сон беспокойный.
Рис. 5. При аденоидных разрастаниях ребенок спит с полуоткрытым ртом, часто храпит.
Аденоидиты у детей всегда начинаются остро, с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком. Появляются другие симптомы острого респираторного заболевания — кашель и першение в горле. Миндалины находятся в анатомической близости с носовой полостью и слуховыми проходами, поэтому они часто воспаляются при аденоидите. Воспаление носит экссудативный характер. Болевой симптом часто отсутствует или слабо выражен. Необходимо обращать особое внимание на состояние здоровья детей школьного возраста. При экссудативном среднем отите они почти никогда не жалуются на снижение слуха. А болевой синдром у таких детей слабо выражен.
Аденоидит часто сопровождает воспаление слизистой носа (ринит) и горла (фарингит). Выделения из носа носят вначале слизистый, а потом слизисто-гнойный характер. Кашель чаще беспокоит ребенка после сна — по утрам и после обеденного сна.
Рис. 6. Аденоидиты всегда начинаются остро с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком.
Заложенный нос, затрудненное носовое дыхание, полуоткрытый рот во время сна, склонность к острым респираторным заболеваниям и отитам — основные признаки аденоидов.
При передней риноскопии (осмотре через нос) можно видеть увеличенные аденоиды и их поверхность.
Задняя риноскопия является «классическим» методом диагностики. Она позволяет через рот с помощью специального зеркала определить аденоидные разрастания и их расположение. Процедура трудно выполнима у маленьких детей.
Пальцевое исследование носоглотки.
Пальцевое исследование носоглотки позволяет определить консистенцию и особенность строения миндалин.
Обзорная боковая рентгенография в боковой проекции позволяет определять степень разрастания глоточных миндалин.
Эндоскопические методы диагностики.
Эндоскопический метод является «золотым стандартом» диагностики аденоидов. Исследование может проводиться как через нос, так и через рот. При исследовании определяется характер выделений из носа, вовлечение в воспалительный процесс глотки, степень аденоидных вегетаций, их характер и расположение. Производится осмотр свода носоглотки и области слуховых проходов.
Рис. 7. При передней риноскопии (осмотре через нос) можно видеть увеличенные аденоиды и их поверхность аденоидов.
Рис. 8. Эндоскопический метод является «золотым стандартом» диагностики заболевания.
Рис. 9. На фото аденоиды закрывают почти весь носовой ход (вид в эндоскоп).
Рис. 10. Обзорная боковая рентгенография в боковой проекции позволяет определить степень разрастания глоточной миндалины.
- Аденоиды приводят к нарушению дыхания через рот, в результате чего воздух не достигает нужной глубины. Возникшая недостаточность не компенсируется. Снижение поступления кислорода в кровь характеризуется вялостью, снижением активности и трудоспособности, отставанием детей в учебе, частыми головными болями.
- Дыхание через рот способствует развитию ангин и атрофических фарингитов. Страдают нижние дыхательные пути. Воспаляется среднее ухо.
- Длительное течение заболевания сказывается на формировании лицевого скелета: отвисает нижняя челюсть, носогубные складки сглаживаются, рот полуоткрыт, твердое небо становится высоким и узким, что нарушает прикус. Лицо больного приобретает аденоидный вид.
- У детей с аденоидами формируется «куриная грудь».
- Развивается малокровие.
Рис. 11. Длительное течение заболевания сказывается на формировании лицевого скелета.
Рис. 12. При хроническом аденоидите неправильно формируется лицевой скелет: твердое небо становится высоким и узким, что нарушает прикус.
На выбор тактики лечения влияет степень аденоидных вегетаций и клиническая симптоматика:
- При аденоидах I степени проводится консервативная терапия.
- При аденоидах II-III степеней предлагается хирургическое лечение.
Если аденоидные разрастания небольшие и носовое дыхание нарушено незначительно, но отмечаются частые отиты, которые привели к снижению слуха, также показано хирургическое лечение.
Учитывая барьерную функцию аденоидов, особое значение приобретает необходимость применения консервативной терапии, особенно в раннем детстве. Направленность консервативных методов лечения:
- снять воспалительный процесс в лимфоидной ткани,
- снизить сенсибилизацию организма,
- повысить иммунитет.
- Перед началом лечения производится процедура очистки носа. Очищение полости носа рекомендуется проводить солевыми растворами, а при густом секрете применять муколитические препараты (Ринофлуимуцил, спрей для носа Naturade «Соляной раствор и алоэ»).
- Для элиминации микробной флоры используются антибиотики общего действия и антибиотики и антисептики местного применения.
Антибиотики для местного применения — Биопарокс, Полидекса.
Антисептики с антибактериальным, противовирусным и противогрибковым действием — Протаргол, Колларгол, Октенисепт. - Применение противоаллергических препаратов. Противоаллергические препараты применяются у детей с аллергическим ринитом — Назонекс, Полидекса, Назол Бэби.
Таблетированные кортикостероиды имеют массу противопоказаний и побочных эффектов. Назальные спреи, имеющие их в своем составе, редко оказывают побочные реакции. Иногда препараты этой группы назначаются в виде ингаляций. - Применение сосудосуживающих препаратов. Сосудосуживающие препараты в виде назальных деконгестантов (от congestion – закупорка, застой) облегчают состояние больных, нивелируют главные симптомы заболевания. Уменьшаются выделения из носа и отек слизистой, восстанавливается носовое дыхание. Рекомендовано выбирать деконденсанты с продолжительным сроком действия. Лучшими считаются комбинированные деконденсанты. В их состав входят компоненты с противоаллергическим действием, муколитики и антибиотики. Деконгестанты в виде спреев более 3-5 дней использовать не рекомендуется.
Рис. 13. В настоящее время широко используются для лечения гайморита комбинированные назальные спреи. Полидекса – назальный спрей, содержащий антибиотик, кортикостероид и сосудосуживающее средство.
Применение физиотерапевтических методик позволяет быстро снять явления острого аденоидита, сокращает сроки лечения, снижает риск рецидивов и уменьшает вероятность развития осложнений.
- Усиливает кровоток и снимает отечность лазерное излучение.
- Бактерицидное действие оказывает ультрафиолетовое облучение.
- Стимулирует иммунитет магнитотерапия.
- С помощью электрофореза лекарственные препараты вводятся через кожные покровы и слизистые оболочки.
- Ускоряют процессы выздоровления применение ультразвуковой методики.
Рис. 14. Применение физиотерапевтических методик позволяет быстро снять явления острого воспаления глоточной миндалины.
Адекватное лечение позволяет улучшить состояние ребенка, снизить степень гипертрофии аденоидных разрастаний.
При аденоидах II-III степеней предлагается хирургическое лечение — удаление аденоидов (аденотомия). Хирургическое лечение показано также в случаях, когда аденоидные вегетации небольшие и носовое дыхание нарушено незначительно, но отмечаются частые отиты, которые привели к снижению слуха.
- Удаление аденоидов производится специальным кольцевидным ножом (аденотомом). Наркоз может быть местным или кратковременным общим.
- Аденоиды срезаются аденотомом у самого основания и выбрасываются.
- Кровотечение останавливается.
- В течение первых суток показан постельный режим.
Удаление аденоидов эндоскопическим методом под наркозом позволяет осуществлять визуальный контроль операционного поля.
Рис. 15. На фото аденоиды удаляются эндоскопическим методом под наркозом.
В некоторых случаях у маленьких детей аденоидная ткань, которая остается после операции, начинает разрастаться. Тогда возникает необходимость провести повторную аденотомию.
Около 35% детей с аллергическим ринитом страдают аденоидитами. Аллергический ринит у них проявляется зудом, чиханием и водянистыми выделениями из носа. Аллергическое воспаление является главной причиной аденоидных разрастаний после удаления аденоидов. Поэтому детям с аллергией в послеоперационный период показан прием антигистаминных препаратов нового поколения сроком до 3-х месяцев.
Рис. 16. Удаление аденоидов проводится аденотомом.
Рис. 17. На фото а — гипертрофированная глоточная миндалина перекрывает почти весь носовой ход (аденоиды III степени); б — удаление аденоидов. Ребенок крепко зафиксирован в руках медицинской сестры; в — схематическое изображение положения аденотома; г — носоглотка свободна. Прошло 2 месяца после операции.
Рис. 18. На фото слева аденоиды до операции закрывают почти весь носовой ход. Справа — после операции носовой ход свободен.
Рис. 19. На фото аденоиды, удаленные во время операции.
Лечение аденоидов у детей с применением хирургических методов лечения приводит к снижению защитных факторов слизистой оболочки воздуховодных путей.
- Кровотечение.
- Инфицирование послеоперационной раны.
- Развитие абсцесса (заглоточного и бокового).
- Повреждение устья слуховой трубы.
- Попадание аденоидной ткани в дыхательные пути.
Адекватное лечение аденоидов с учетом особенностей организма ребенка
назначит только врач.
источник
Аденоиды, или аденоидные вегетации, представляют собой разращение ткани носоглоточной миндалины. Она расположена глубоко в носоглотке. В отличие от небных миндалин разглядеть ее без специального инструмента ЛОР-врача не представляется возможным. У человека она хорошо развита в детстве. По мере взросления детского организма миндалина становится меньше, поэтому у взрослых аденоиды встречаются крайне редко.
Носоглоточная миндалина, как и остальные миндалины, — это часть иммунной системы человека. Их основная функция — защитная. Именно миндалины первыми встают на пути бактерий и вирусов, проникающих в организм, и уничтожают их. Аденоиды располагаются непосредственно у дыхательных путей, чтобы быстро реагировать на присутствие патогенных микроорганизмов. Во время проникновения инфекции глоточная миндалина начинает усиленно вырабатывать иммунные клетки для борьбы с внешним врагом, увеличиваясь в размерах. Для детского возраста это норма. Когда воспалительный процесс «сходит на нет», носоглоточная миндалина возвращается к исходному размеру.
Если ребенок часто болеет, аденоиды постоянно находятся в воспаленном состоянии. Миндалина не успевает уменьшаться, что приводит к еще большему разрастанию аденоидных вегетаций. Ситуация доходит до того, что они полностью перекрывают носоглотку, полноценное дыхание носом становится невозможным.
К разращению аденоидных вегетаций могут привести:
- наследственность;
- постоянные простудные заболевания;
- «детские» заболевания, поражающие носовую полость и глотку: скарлатина, корь, краснуха;
- слабый иммунитет;
- несоблюдения норм проветривания, влажности в помещении, пыль;
- аллергические проявления;
- неблагоприятная экология (выхлопы, выбросы).
Постоянно атакуемый вирусами организм малыша в сочетании с неразвитым иммунитетом приводит к гипертрофии носоглоточной миндалины, вследствие чего происходит комплексное нарушение процесса носового дыхания, слизь в носу застаивается. К этой слизи «прилипают» патогенные микроорганизмы, проникающие извне, и аденоидные вегетации сами превращаются в очаг сосредоточения инфекции. Отсюда бактерии и вирусы могут распространиться в другие органы.
Аденоиды I степени: начальная стадия, характеризующаяся небольшим размером вегетаций. На этой стадии перекрывается верхняя часть сошника (задний отдел носовой перегородки). Ребенку некомфортно только ночью, когда во время сна дыхание становится затрудненным.
У детей с аденоидами II степени вегетации закрывают больше половины сошника. Они среднего размера. Отличительные черты этой стадии: ребенок ночью постоянно храпит, а днем дышит с открытым ртом.
На III стадии разрастания достигают своего максимального размера: они занимают большую часть промежутка между языком и нёбом. Дышать через нос становится невозможным. Дети с воспаленными аденоидами III степени дышат исключительно только ртом.
- затрудненное или невозможное дыхание через нос;
- ребенок дышит ртом;
- аденоиды у маленьких детей (грудничков) вызывают проблемы с процессом сосания (малыш не доедает, капризничает и плохо набирает вес);
- анемия;
- проблемы с обонянием и глотанием;
- ощущение присутствия инородного тела в горле;
- ребенок разговаривает тихо;
- гнусавость в голосе;
- храп во время сна, расстройство сна;
- повторяющиеся отиты, хронический насморк;
- проблемы со слухом;
- жалобы на головные боли по утрам;
- избыточный вес, чрезмерная активность, снижение успеваемости в школе.
Ребенка с хроническим заболеванием (помимо классических симптомов) отличают немного выпученные глаза, выступающая вперед челюсть, неправильный прикус (верхние резцы выступают вперед), полуоткрытый рот и искривленная перегородка носа. Чаще обращайте внимание на то, как выглядит ребенок.
Если вы заметили у ребенка несколько из выше перечисленных признаков — это повод обратиться к оториноларингологу, чтобы диагностировать проблему и выбрать эффективный метод лечения с комплексным подходом к решению проблемы.
Не стоит путать аденоидные вегетации с аденоидитом. Аденоиды — это разрастание носоглоточной миндалины, мешающее нормальному дыханию. Аденоидит — это воспаление в самой миндалине, по признакам схожее с симптомами простуды. Это две разные проблемы, соответственно и подходы к терапии тоже разные. Вылечить аденоиды (гипертрофию миндалины), то есть удалить лишнюю ткань в носоглотке, без хирургического вмешательства нельзя. Аденоидит же наоборот лечится консервативными способами: снимается отечность, воспаление исчезает, пропадают симптомы.
Аденоидит сопровождается следующими симптомами:
- повышение температуры тела;
- постоянно заложен нос, применяемые сосудосуживающие капли не эффективны;
- гнусавый голос;
- дыхание через рот;
- боль в горле;
- нарушение аппетита;
- кашель.
Разращение аденоидных вегетаций может привести к проблемам со слухом вплоть до его потери. Слуховой аппарат человека имеет несколько отделов. В среднем отделе есть слуховая труба, она же евстахиева, отвечающая за регуляцию давления внешнего (атмосферного) с давлением в носоглотке. Глоточная миндалина, увеличиваясь в размерах, перекрывает устье евстахиевой трубы, воздух не может беспрепятственно циркулировать между носовой полостью и ухом. В итоге барабанная перепонка становится менее подвижной, а это отрицательно сказывается на способности слышать. В тяжелых случаях подобные осложнения не поддаются лечению.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Когда нормальная циркуляция воздуха невозможна, в ухе развивается инфекция и возникают воспаления (отиты).
Постоянное дыхание ртом приводит, как упоминалось ранее, к деформации лицевого скелета, а также снижению насыщаемости мозга кислородом: ребенок быстро утомляется и не выдерживает школьной нагрузки, работоспособность резко снижается.
Постоянное сосредоточение инфекции в носоглоточной миндалине приводит к общей интоксикации организма и распространению вирусов на другие органы. Малыш подвергается частым бронхитам, ларингитам и фарингитам.
К неприятным последствиям также можно отнести проблемы с ЖКТ, недержание мочи по ночам, кашель.
Диагностика проводится в условиях ЛОР-кабинета под руководством врача-оториноларинголога. Доктор проводит общий осмотр пациента и опрашивает родителей на предмет жалоб и появления ярко выраженных симптомов.
Дополнительно применяют следующие виды обследования с помощью:
- фарингоскопия — осмотр ротоглотки;
- риноскопия — осмотр носовой полости;
- рентген;
- эндоскопия носоглотки — самый информативный метод, предоставляющий полную картину (результаты исследования можно записать на цифровой носитель).
Существует два способа лечения детей — хирургический и консервативный. Способы лечения назначаются только ЛОР-врачом, исходя из стадии разрастания вегетаций и состояния ребенка.
Лечить аденоиды консервативным методом значит применять лекарственные средства в комплексе с физиопроцедурами. Комплексный подход — залог эффективности лечения аденоидов. Врач назначает сосудосуживающие капли и противомикробные препараты.
Рекомендуется промывать нос с помощью раствора фурацилина, протаргола, риносепта и других лекарственных препаратов. Не возбраняется лечить аденоиды у детей народными средствами: для промывания отлично подойдут отвары ромашки, коры дуба, зверобоя, череды, хвоща и тд.)
Чтобы закрепить эффект от лечения, рекомендовано проводить физиотерапевтические процедуры: УФО, УВЧ, электрофорез и др.
Параллельно стоит принимать антигистаминные средства и витаминные комплексы. Детям с разросшимися аденоидными вегетациями рекомендуется посещать наши черноморские курорты.
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, — эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
К профилактическим методам по предупреждению появления аденоидов можно отнести:
- закаливание;
- укрепление иммунитета;
- прием витаминов;
- правильное питание;
- своевременное лечение инфекционных и простудных заболеваний;
- гигиена носа;
- своевременное обращение к врачу при первых симптомах заболевания.
источник
Аденоиды – одна из самых распространенных проблем у детей в возрасте 3-7 лет. Аденоидами называется увеличенная (гипертрофированная) носоглоточная миндалина. Воспаление аденоидов называется аденоидитом. Различают несколько форм этого заболевания, и самая тяжелая – это гнойный аденоидит. Что делать, столкнувшись с этой патологией, и как ей не дать перейти в хроническую форму – об этом подробнее.
Если детский организм не в полной мере получает витамин Д, это повышает риск развития воспалений
Основных причин для развития гнойного аденоидита у детей три – это сам факт наличия аденоидов, снижение иммунитета и присоединение бактериальной инфекции. По сути, каждая последующая причина вытекает из предыдущей. Здесь нужно лучше разобраться в вопросе, чтобы понимать, с чем столкнулись родители.
Аденоиды представляют собой гипертрофированную носоглоточную миндалину. Почему она увеличивается в размерах именно у маленьких детей – до сих пор загадка. Предположительно, это связано с несовершенством иммунной системы. Носоглоточная миндалина, как защитный орган, увеличивается в размерах, чтобы лучше “фильтровать” вдыхаемый воздух, не позволяя бактериям проникнуть вглубь организма.
Однако после увеличения миндалины наблюдается обратный эффект – она перекрывает часть носоглотки, ребенок не может нормально дышать носом и дышит через рот. Таким образом воздух идет в обход носоглоточной миндалины, она не выполняет защитную функцию, а лишь нарушает процесс нормального дыхания.
Следующий важный нюанс – это ухудшение иммунитета. Это происходит по нескольким причинам, одна из них – нехватка кислорода, так как при дыхании через рот организм получает почти на треть меньше кислорода. Это замедляет обменные процессы, иммунитет снижается.
Из-за снижения иммунитета организм становится более уязвим к бактериям и вирусам. А носоглоточная миндалина выступает “слабым звеном” – она увеличилась в размере, а значит, площадь для атаки микробов больше, при этом она не выполняет свои функции в полном объеме, а значит – местный иммунитет ниже. В результате и возникает гнойный аденоидит, возбудителем которого чаще всего выступают стафилококки и стрептококки. Эти микробы считаются условно-патогенными, поэтому иммунитет не сразу реагирует на них, как на чужеродный микроорганизм.
Факторы, провоцирующие начало воспалительного процесса:
- ОРВИ и грипп;
- прием антибиотиков, кортикостероидов;
- нехватка витамина Д;
- хронический насморк.
Гнойный аденоидит характеризуется острыми симптомами. Болезнь необходимо обнаружить вовремя и не откладывая обратиться к врачу.
Ребенка беспокоит высокая температура и постоянный шум в ушах
Гнойный аденоидит бывает трех форм – острый, подострый и хронический.
Острая форма проявляется следующими признаками:
- высокая температура тела;
- дискомфорт в горле;
- постоянная заложенность носа;
- покраснение и отек задней стенки горла;
- гнойные выделения из носоглотки;
- постоянная головная боль, упадок сил;
- заложенность ушей;
- увеличение лимфоузлов под нижней челюстью в около ушей.
Температура достигает 40 градусов. Ребенок чувствует сильное недомогание, саднение в горле, по ночам возможен хриплый кашель. Горло раздражается из-за слизи из носа, стекающей по задней стенке. Боль в горле отдает в уши, заднюю часть носоглотки.
Подострый гнойный аденоидит имеет следующие симптомы:
- температура около 38 градусов;
- увеличение и припухлость шейных лимфоузлов;
- заложенность носа;
- покраснение горла;
- гнойный насморк;
- отит среднего уха.
С одной стороны, эта форма заболевания протекает с меньшим количеством симптомов, с другой – быстро дает осложнения на носовые пазухи и среднее ухо. Особенностью этой формы является длительное течение. Симптомы постепенно нарастают в течение 10-14 дней. В некоторых случаях воспалительный процесс может растягиваться на месяц и более.
Хронический гнойный аденоидит – это следствие невылеченного острого или подострого заболевания. Если при остром гнойном аденоидите у детей наблюдается высокая температура, при хронической форме болезни она не поднимается выше 37.5-37.8 градусов. Это также позволяет отличить болезнь от подострого аденоидита. Другие симптомы:
- постоянная заложенность носа;
- отит среднего уха;
- гнойное отделяемое из уха и носа;
- упадок сил, постоянная усталость и сонливость;
- головная боль.
Хроническая форма опасна осложнениями в виде бронхита и трахеита. Следует понимать, что в носоглотке образуется хронический очаг инфекции, на фоне которого сильно снижается иммунитет и ребенок постоянно болеет ОРВИ и другими заболеваниями.
Главными признаками гнойного аденоидита у детей является гнойное отделяемое из носа, часто это осложняется проблемами с ушами. При появлении таких симптомов необходимо проконсультироваться с врачом, так как только отоларинголог может поставить диагноз, проведя эндоскопическую риноскопию, иначе состояние носоглоточной миндалины не увидеть.
Лечение чаще всего консервативное, с применение препаратов для устранения острых симптомов и предотвращения последствий. Хирургическое лечение применяется в исключительных случаях.
Капать в ухо следует утром, днем и вечером (не более недели)
Лечение гнойного аденоидита у детей проводится с помощью:
- антибиотиков в таблетках;
- антибактериальных назальных и ушных капель;
- симптоматической терапии.
Симптоматическое лечение заключается в приеме жаропонижающих средств (Нурофен, Панадол) для нормализации температуры тела. Дополнительно назначают таблетки от аллергии (Супрастин, Диазолин) для уменьшения отечности слизистой носоглотки. Обязательно подбираются сосудосуживающие капли в нос, с учетом возраста ребенка (Нокспрей Бэби и аналоги), так как важно как можно скорее удалить слизь из носа и нормализовать дыхание.
Основа терапии – это антибиотики широкого спектра действия. Обычно применяют Сумамед, Аугментин, Амоксиклав и аналоги.
При бактериальном синусите назначают капли в нос с антибиотиком в составе. Если заболевание сопровождается отитом, необходимы ушные капли (Норфлоксацин, Софрадекс, Нормакс).
Острый гнойный аденоидит у ребенка лечится хирургическим путем только в двух случаях – воспаление носоглоточной миндалины из-за аденоидов 3 степени, и развитие заглоточного абсцесса.
Сегодня предлагается несколько современных бескровных методов удаления миндалин, например, выжигание лазером. Самым простым и доступным способом остается иссечение ткани миндалины скальпелем.
Независимо от выбранного метода, операция проводится только под анестезией, местной или общей. После хирургического удаления аденоидов ребенку в течение нескольких дней показан прием антибиотиков, затем реабилитационный период продолжается с использованием иммуномодуляторов, гомеопатии и антисептических промываний носа. В целом, на восстановление после операции уходит не больше двух недель, но самочувствие нормализуется уже на третий день после процедуры.
Хорошо помогает при синусите и гайморите (пьется до или после приема пищи)
После того, как симптомы гнойного аденоидита сняты антибиотиками, детям назначается общеукрепляющая терапия для борьбы с аденоидами. Назначают:
- гомеопатические средства;
- иммуностимуляторы;
- растительные капли в нос;
- физиотерапию.
Лечить хронический гнойный аденоидит у детей предлагается гомеопатией, правда, только после курса основной терапии. Обычно назначают препараты для лечения синуситов – Синупрет, Циннабсин. Эти средства действуют деликатно, устраняя отечность и оказывая противовоспалительным действием. Прием таких препаратов минимизирует риск осложнений и постепенно нормализует дыхание.
Обязательно назначают назальные капли для повышения местного иммунитета – Эуфорбиум Композитум (гомеопатия), Сиалор (средство с серебром), Деринат (иммуномодулятор). Хорошим терапевтическим действием обладает препарат Пиносол. Дополнительно могут быть рекомендованы иммуностимуляторы в таблетках и уколах, но применять их можно только по назначению врача.
Народная медицина знает, как устранить у детей симптомы гнойного аденоидита, но применять такие методы можно на собственный страх и риск. Дело в том, что при остром бактериальном воспалении ничто не подействует быстрее, чем антибиотики, которые назначил врач. Народные средства целесообразно применять при хроническом вялотекущем воспалении аденоидов.
- Народное средство от насморка. Взять 3-4 листа каланхоэ, измельчить в ступке или на терке, затем отжать сок и закапать по 2 капли в каждую ноздрю. Каланхоэ обладает противовоспалительным и антибактериальным действием и раздражает слизистую. В результате ребенок начинает сильно чихать, а это прочищает пазухи и освобождает от заложенности носа. Использовать капли можно дважды в день.
- Облепиховое масло при отите. Для восстановления заживления среднего уха после гнойного воспаления можно использовать облепиховое масло. Оно обладает противовоспалительным действием и ускоряет регенерацию. Масло подогреть до 34-35 градусов и закапать в каждое ухо по 1-2 капли. Некоторые целители предлагают использовать его и вместо капель в нос.
- Промывание носа. Для эффективного лечения необходимо очистить нос от слизи. С этой целью в народной медицине применяют раствор морской или йодированной соли. Для приготовления необходимо 1 ч.л. растворить в стакане теплой воды. Промывание осуществляется с помощью шприца без иголки или кружки Эсмарха.
Аденоидит необходимо лечить вовремя. Гнойная форма болезни может привести к следующим осложнениям:
- тугоухость;
- дефекты речи;
- деформация лицевых костей в области переносицы;
- развитие заглоточного абсцесса.
Частый отит среднего уха приводит к перфорации барабанной перепонки, из-за чего ухудшается слух. При повышенном риске развития опасных осложнений принимается решение о хирургическом удалении миндалины.
Спорт и активный образ жизни – лучшая профилактика любых болезней
Чтобы не допустить развития гнойного аденоидита необходимо:
- регулярно промывать нос, не дышать через рот;
- укреплять иммунитет;
- своевременно лечить любые инфекционные заболевания;
- придерживаться рекомендаций врача по поводу терапии аденоидов.
Ребенок с аденоидами должен регулярно проходить обследование у отоларинголога. В сезон простуд необходимо озаботиться методами укрепления иммунитета, иначе аденоиды дадут о себе знать синуситом или отитом.
Главным признаком и симптомом гнойного аденоидита у детей является гнойное отделяемое из носа и носоглотки. Согласно Комаровскому, гнойный аденоидит следует лечить консервативными методами. Доктор предупреждает: ни одно медикаментозное средство не способно уменьшить уже имеющиеся аденоиды. Таким образом, врач рекомендует все же довериться фармацевтике, но лишь как способу облегчить симптомы и не допустить осложнений, а дальше ждать, пока ребенок перерастет свое заболевание.
А вот чтобы не допустить гипертрофии носоглоточной миндалины и появления аденоидов, Комаровский советует корректировать образ жизни – гулять на свежем воздухе, сбалансировано питаться, закаляться. И главное – это вовремя лечить инфекции и ОРВИ, а не ждать, пока болезнь сама пройдет.
источник
Как показывает статистика, аденоиды у детей 3-12 лет встречаются довольно-таки нередко. Более того, ЛОР-врачи свидетельствуют, что это одна из самых частых проблем, с которой к ним обращаются маленькие пациенты. Опасно ли это? Из-за чего они появляются? Как определить аденоид у ребенка? Какое требуется лечение? Так ли необходимо хирургическое удаление аденоидов с точки зрения современной медицины? На эти и другие важные вопросы вы получите исчерпывающие ответы в статье.
Фото, признаки аденоидов у детей помещены в этой статье. Но что это такое? Так называются чрезмерно увеличенные, разросшиеся глоточные миндалины. Если они, помимо этого, воспалены, то можно говорить о заболевании под названием аденоидит.
Сама же глоточная миндалина — это небольших размеров железа, которую можно обнаружить на задней стенке гортани. Она дополнительно разделяется на несколько долей. Данный орган является составляющей иммунной системы. Главная его задача — воспроизведение лимфоцитов. То есть, клеток, которые защищают организм человека от вирусов, бактерий и иных вредных чужеродных агентов.
Но когда глоточная миндалина разрастается, она из полезного органа превращается в патологический, является угрозой здоровью. Почему многие родители стремятся узнать, как определить аденоиды у ребенка? Дело в том, что разросшиеся глоточные миндалины — это именно типичная детская проблема. Притом достаточно редко встречается у малышей до 2 лет и у подростков. Пик заболеваемости аденоидитом приходится на промежуток от 3 до 12 лет. Как показывает статистика, на одну тысячу детей здесь — 27 страдающих от этой болезни.
Важно знать, как определить аденоид у ребенка. Но нужно и представлять, почему у детей может развиться такая патология. Ее основные причины следующие:
- Частые простуды и инфекционные заболевания, которые как-либо затрагивают состояние слизистой выстилки носоглотки. Например, корь, краснуха, мононуклеоз.
- Плохая экологическая обстановка в районе проживания ребенка.
- Генетическая предрасположенность. Поэтому родители, в своем детстве страдавшие от этой проблемы, обязательно должны знать, как определить аденоид у ребенка.
- Склонность к аллергии, наличие бронхиальной астмы. Именно эти патологии отмечаются у 65 % детей, у которых был диагностирован аденоидит.
- Неблагоприятные как климатические, так и микроклиматические условия. Как то: сухость или загазованность выхлопами воздуха, наличие в нем большого количества взвешенной пыли. Это все приводит к пересыханию слизистых оболочек, что и делает их очень уязвимыми.
Как определить аденоиды у ребенка в носу? Самый лучший способ — это обратиться к ЛОР-специалисту при малейших тревожных симптомах. Ведь заболевание постоянно прогрессирует и его опасно игнорировать.
Различается несколько стадий развития аденоидов, каждая со своими индивидуальными характеристиками:
- Миндалина разрослась незначительно. Она перекрывает только определенную часть носового прохода. Специфических признаков проблемы на этом этапе не особо много. Только несколько затрудненное дыхание у ребенка, особенно в ночное время.
- Аденоиды практически удваиваются в размерах и закрывают уже до 2/3 носового прохода. Как определить аденоиды у ребенка в носу на этом этапе? Их, конечно, не увидеть невооруженным глазом. Ребенок постоянно жалуется на затрудненное дыхание, страдает от храпа, дышит с приоткрытым ртом.
- Миндалина полностью перекрывает носовой просвет. На такой стадии болезни дыхание носом становится невозможным.
Признаки аденоидов у ребенка на раннем этапе заболевания, как правило, неспецифичны. Родителям порой кажется, что у детей обычный насморк или простуда. Но есть и специфические симптомы, которые ни в коем случае нельзя оставлять без внимания:
- Затрудненное дыхание носом.
- Ребенок начинает похрапывать во сне.
- Больному сложно глотать пищу. Иногда он даже давится ею во время приема еды.
- Ребенок может жаловаться на то, что у него в носу находится инородное тело. При этом при сморкании ничего не обнаруживается.
- Голос у детей становится тихим и глухим. Все время ощущение, что они говорят «в нос».
- Ребенок периодически или постоянно дышит ртом.
- Вы отмечаете у него постоянную раздражительность и хроническую усталость.
В обзоре были представлены фото, симптомы и признаки аденоидов у детей. Мы знаем, как проявляют себя разросшиеся миндалины. Теперь представим симптомы стадии болезни, когда она обращается в воспаление — аденоидит:
- Насморк, против которого обычные препараты фактически бессильны.
- Высокая температура.
- Головная боль.
- Постоянная сонливость.
- Общая слабость.
- Снижение аппетита.
- Жалобы на тошноту.
- Хроническое покашливание.
- Боль в носу, ушах, горле. В некоторых случаях отмечается незначительное ухудшение слуха.
Как определить аденоиды у ребенка дома? Сравните его состояние с вышеописанными симптомами. Если они совпадают, есть повод срочно записаться на прием к ЛОР-специалисту. Только доктор сможет стопроцентно точно определить, наблюдается ли подобная патология.
Как распознать аденоиды у ребенка? Необходимо специальное обследование. В его рамках проводится осмотр глотки в зеркалах. Используется специальный прибор с круглым маленьким зеркалом (не более 10 мм) в диаметре. С его помощью осматривают зону миндалины, начинающуюся за мягким небом.
Как распознать аденоиды у ребенка 3 лет? С помощью данного зеркального прибора, который помогает осмотреть глотку там, где ее никак не будет вино невооруженным глазом. Далее доктор определяет стадию прогресса патологии. На основе наблюдений он может выявить и причину заболевания.
Кроме того, зеркальный прибор помогает разглядеть и состояние самой увеличенной миндалины. Она может быть воспаленной, покрытой слизью, гноем или же опухшей из-за аллергической реакции.
Как распознать аденоиды у ребенка 2 лет? Самый рекомендованный способ — эндоскопическое обследование. Что это такое? Осмотр с помощью миниатюрного прибора с камерой и подсветкой на конце. Его вводят через носик ребенка. Все, что снимает камера, транслируется на экран монитора. Доктор и родители сразу же могут увидеть состояние аденоидов.
Подобная процедура не проводится на стадии обострения заболевания, только в период ремиссии, чтобы получить более информативную и точную картину. Но и во время обострения эндоскопия поможет определить гипертрофию миндалин, наличие слизи, отека или гноя на их поверхности.
Чтобы поставить более точный диагноз, ребенка после эндоскопического обследования направляют и на анализ крови — общий и биохимический. Это диагностическое мероприятие помогает выявить аллергическую предрасположенность или же наличие воспалительных процессов.
Ранее в среде ЛОР-специалистов было популярно так называемое пальцевое исследование аденоидов. Проходило оно очень просто: доктор помещал пальцы в глотку ребенка и проводил ощупывание увеличенных миндалин. Это позволяло определить как их размер, так и консистенцию. Что провоцировало глубокий шок, рвоту у маленьких пациентов.
Конечно, такое обследование было более информативнее того же осмотра в зеркалах. Ведь при пальпировании можно определить степень патологии, а также прощупать сами миндалины. Если они мягкие — значит, развивается воспалительный процесс. Если же плотные, то это говорит о гипертрофии, с которой можно справиться только с помощью оперативного вмешательства.
Также ранее практиковалась для постановки диагноза и рентгенография. Сегодня этот метод признан неэффективным. Он чреват ненужным радиоактивным облучением ребенка. И, кроме того, не всегда дает точные, соответствующие действительности результаты.
С помощью рентгена фактически можно было только увидеть тени увеличенных аденоидов. Гипертрофия ли это, воспаление или отек, узнать было крайне сложно.
Вы теперь знаете, как определить, есть ли аденоиды у ребенка. Конечно, диагностику довольно сложно провести неспециалисту. Всегда есть риск, что вы перепутаете это серьезное заболевание с простудой или насморком. Поэтому ни в коем случае не стоит ставить диагноз ребенку самостоятельно и уж тем более лечить его безрецептурными лекарствами от аденоидита!
Возможно, вы добьетесь некоторого облегчения состояния. Но спустя время симптомы болезни вернутся, она продолжит прогрессировать. Не нужно ждать момента, когда чрезмерно разросшиеся аденоиды полностью перекроют носовой просвет, и ребенок совсем не сможет нормально дышать. Это тот случай, когда визит к доктору откладывать нельзя!
Как определить, есть ли аденоиды у ребенка? Для ответа на этот вопрос ЛОР-специалисты проводят точную диагностику: эндоскопические исследования, анализы мочи и крови. В отдельных случаях показан рентген носоглотки.
Основные методы лечения этой проблемы в отношении детей в основном медикаментозные, консервативные. Особенно на ранних стадиях развития заболевания (1,2-я). От аденоидов тут реально избавиться путем приема медикаментов и посещения физиотерапевтических процедур. К оперативному способу обращаются только в том случае, если консервативное лечение не оказало никакого эффекта.
Как определить степень аденоидов у ребенка? Обратитесь к характеристике выше — для каждой стадии развития патологии выделены индивидуальные симптомы. Что же насчет лечения, то самым распространенным будет медикаментозная терапия.
В большей массе, детям назначают антигистаминные лекарства, иммуномодуляторы, витаминные добавки, иные препараты, стимулирующие иммунную защиту организма. Для снятия воспаления и облегчения дыхания носом используются специальные назальные капли с антивоспалительными компонентами.
С осторожностью назначаются сосудосуживающие средства — их нельзя применять более 3-5 дней подряд! В некоторых случаях хороший эффект дает промывание носовых проходов подсоленными растворами или аналогичными по составу лекарственными препаратами.
Что касается физиотерапевтических процедур, то стандартно назначается следующее:
- Лекарственный электрофорез (с преднизолоном, йодидом калия или же нитратом серебра).
- УВЧ-терапия.
- Высокочастотная магнитотерапия.
- Грязевые аппликации.
- Лечение ультрафиолетом.
Большое значение тут имеет и дыхательная гимнастика. Ведь ребенок, особенно при запущенной стадии болезни, привыкает дышать ртом. Обратно развить привычку носового дыхания в подобных случаях очень важно.
Всего комплекса этих методов в большинстве случаев хватает, чтобы избавиться от аденоидов. Но если болезнь находится на третьей стадии, состояние ребенка не улучшается, приходится обращаться к хирургическому вмешательству.
Удаление увеличенных миндалин показано только в одном случае — при явной, истинной их гипертрофии (то есть, разрастании тканей). Если же они увеличены по причине аллергического отека, воспалительного процесса, то удаление аденоидов противопоказано. Выход только в продолжении консервативного лечения. Удаление воспаленных тканей чревато развитием ряда осложнений — инфекций, глубоких травм, активных кровотечений.
Решая вопрос о необходимости операции, ЛОР-специалист должен дать ответы на следующие вопросы:
- Были ли на поверхности миндалины такие образования, как слизь и ной? Стекали ли они на заднюю стенку глотки?
- Какого оттенка была слизистая оболочка аденоидов?
- Поверхность миндалины была мягкой или складчатой по своему характеру?
Ответы на данные вопросы помогут отличить именно гипертрофию миндалин от воспаленного участка ткани или же появления аллергической реакции в форме отека.
Если слизистая ярко-красная, неестественно бледная или синюшная, это говорит о развитии воспаления. Об отеке и том же воспалении свидетельствует и гладкая поверхность. Гипертрофию миндалин выдает наличие слизистой оболочки здорового розового цвета, а также типичной для нормального состояния миндалины складчатой поверхности. Только при таком положении дел в случае необходимости ребенку может быть назначена операция.
Как определить размер аденоидов у ребенка? Это можно узнать по затрудненности дыхания — чем больше разрослись миндалины, тем тяжелее дыхание больного. В особо запущенных случаях оно и вовсе становится невозможным. Тут порой единственным выходом становится их хирургическое удаление.
Что касается современной стадии развития медицины, аденотомия (удаление разросшихся миндалин) — простая операция, мало травмирующая окружающие ткани. Среди показаний именно к такому кардинальному методу лечения выделяются:
- Неэффективность как медикаментозной, так и физиотерапии.
- Серьезное затруднение носового дыхания.
- Непрекращающиеся простуды и насморки, вызванные именно разросшимися аденоидами.
- Частые отиты с ухудшением слуха.
Но к данной операции существует и ряд противопоказаний:
- Патологическое строение неба.
- Некоторые заболевания крови.
- Онкологические заболевания (или подозрение на их наличие).
- Острые воспалительные процессы (сперва необходимо именно их лечение).
- 30 дней после проведения любой вакцинации.
- Возраст ребенка до 2-х лет.
Удаление проводится только в условиях стационара, под местным или общим наркозом. Сегодня выделяется несколько способов проведения подобных операций:
- Аспирационный. Тут аденоиды удаляются специальным медицинским вакуумным насосом, на который помещается насадка.
- Эндоскопический. Операция проводится под общим наркозом, так как удаление аденоидов производится посредством жесткого эндоскопа. Хирурги могут использовать и микродебридер. Реабилитационный период после подобной операции длится две недели.
- Лазерный. Самый современный метод оперирования. Аденоиды будут отсечены лазерным лучом. Он же и прижигает кровеносные сосуды, что практически исключает риск кровотечений и распространения инфекций. Реабилитационный период тут существенно сокращен. Данная операция — самое простое хирургическое вмешательство, длящееся не более 15 минут и практически исключающее возможные риски и осложнения. Но проводиться она должна только в специализированной клинике.
Аденоиды — это патология, которая по большей части развивается у маленьких пациентов 3-12 лет. Заболевание довольно серьезное — разросшиеся миндалины могут полностью перекрыть носовые проходы и сделать нормальное дыхание невозможным. Как их распознать? Затрудненное дыхание, храп по ночам, частые насморки и простуды, постоянно приоткрытый рот у ребенка, жалобы на якобы предметы в носу должны насторожить родителя. Тут откладывать визит к ЛОР-доктору нельзя!
источник