Приветствую вас, дорогие читатели! Катя Иванова снова на связи. В чем разница между аденоидами и аденоидитом? Многие родители до сих пор так и не знают! Поэтому хочу внести в этом вопросе предельную ясность.
Ранее мы с вами обсуждали всевозможные патологические осложнения, которые может вызвать этот недуг. В детском возрасте воспаленные аденоиды особенно опасны, и могут негативно отразиться не только на внутреннем состоянии, но и внешнем виде ребенка.
Поэтому, настоятельно рекомендую вам ознакомиться со всеми проявлениями и признаками этих патологий. В будущем эта информация поможет вам избежать многих проблем, в том числе и операции.
источник
Что такое аденоиды (аденоидит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шереметьев М. В., ЛОРа со стажем в 5 лет.
Аденоиды (аденоидные вегетации) — это разрастание лимфоидной ткани глоточной миндалины, которая расположена в своде носоглотки. Она не даёт вирусам и микробам попадать в дыхательные пути и при контакте с ними увеличивается.
Когда аденоиды начинают воспаляться, возникает аденоидит — воспаление увеличенной глоточной миндалины.
Аденоиды и аденоидит обычно встречаются в детском возрасте: чаще в 3-7 лет, реже в 10-14 лет. Так, при ЛОР обследовании аденоиды обнаруживаются у половины дошкольников. У детей до 14 лет распространённость этой патологии глоточной миндалины достигает 1,5 % [1] [2] .
Аденоиды становятся помехой носового дыхания. Если оно нарушено довольно долго, то возникают нарушения со стороны других органов и систем [1] [2] . В момент обострения аденоидита симптомы ухудшаются.
К причинам возникновения аденоидов относят [3] [4] [5] :
- постоянный контакт с инфекционными возбудителями (чаще всего, в детском саду) — аденовирусом, цитомегаловирусом, герпесвирусом, вирусом Эпштейна — Барр, стрептококками, стафилококками и другими бактериями, вирусами и грибками;
- аллергическая реакция (особенно у детей до года);
- наследственные факторы — склонность к разрастанию лимфоидной ткани;
- нарушения эндокринной системы — недостаточность надпочечников;
- гиповитаминоз;
- гастроэзофагеальный рефлюкс — выброс содержимого желудка в пищевод.
У взрослых аденоиды могут стать признаком таких серьёзных заболеваний, как ВИЧ-инфекция, лимфома и злокачественная опухоль полости носа [23] .
К наиболее частому симптому заболевания относится затруднённое дыхание через нос. Его степень зависит от формы и величины аденоидов, размера носоглотки и изменения слизистой оболочки полости носа. Если носовое дыхание нарушено довольно долго, то снижается насыщение крови кислородом, отчего страдает головной мозг и другие органы.
Уменьшая просвет носоглотки, аденоиды перестраивают сосудистую регуляцию её слизистой. Это приводит к отёку нижних носовых раковин.
Когда просвет внутренних отверстий носа и носоглотки сужается, повышается носовое сопротивление. Из-за этого ребёнок начинает дышать через рот. Тонус мышц глотки уменьшается, вызывая в ночное время вибрацию мягкого нёба — храп.
Ещё один признак увеличенной глоточной миндалины — апноэ во сне. Он проявляется в виде кратковременной остановки дыхания. Дети с таким синдромом становятся более раздражительными, сонливыми, у них ухудшается внимание и память, снижается успеваемость в школе.
Также во время сна или при обострении хронического процесса пациентов беспокоит периодическая заложенность носа. Она характерна I и II степени тяжести заболевания. Если к заложенности добавились выделения из носа (насморк), то этот симптом будет указывать на аденоидит. Также эта картина может оказаться признаком воспаления в околоносовых пазухах и носовой полости.
Из-за того, что аденоиды препятствуют прохождению звуковой резонансной волны, у детей часто развивается задняя закрытая гнусавость. Речь ребёнка нарушается, звуки «м» и «н» произносятся как «б» и «д», изменяется тембр голоса.
Хроническое воспаление в полости носоглотки приводит к синтезу патологического выделяемого. Оно раздражает слизистую оболочку, стекает в нижележащие отделы (ротоглотку и гортань), вызывая кашель.
Аденоидная ткань не только уменьшает просвет носоглотки, но и закрывает вход в слуховую трубу. Нарушается вентиляция полости среднего уха, что становится причиной снижения слуха. Стойкая дисфункция слуховой трубы может перейти в экссудативный средний отит.
Аденоиды сопровождаются регионарным лимфаденитом — увеличиваются 1-5 подчелюстных и шейных лимфоузлов до 1,5 см. При пальпации они обычно безболезненны и подвижны. Этот симптом может указывать не только на аденоиды, но и на другие заболевания головы и шеи.
Характерный симптом аденоидита — повышение температуры тела. При хроническом воспалении долго время наблюдается субфебрилитет — 37,1-38,0°C. При остром аденоидите температура поднимается до 38°C и выше [1] [2] [6] [7] [8] .
Аденоиды и аденоидит возникают из-за нарушения иммунной системы.
Лимфоидные органы глотки первыми реагируют на попадание чужеродных агентов в организм (например, герпесвирусов). Они увеличиваются и активируют механизмы иммунной защиты. Слизистая оболочка аденоидов начинает вырабатывать секреторные антитела, которые защищают верхние дыхательные пути от попадания вируса. После победы над вредоносным микроорганизмом аденоиды уменьшаются.
У детей 3-4 лет такая система местного иммунитета ещё недостаточно развита, из-за чего защитные механизмы затормаживаются. Слизистая оболочка не может усилить продукцию секреторных антител и активировать В-лимфоциты. Вместо этого она повышает выработку реагиновых (аллергических) антител. В связи с этим вирусы всё-таки проникают в организм, и ребёнок заболевает, например, ОРЗ.
Инфекционные агенты долго сохраняются в лимфоидных тканях, тем самым приводят к формированию вторичной бактериальной инфекции. В итоге все болезнетворные микробы объединяются в смешанную флору, которая становится причиной воспаления и хронизации процесса.
Иногда к увеличению глоточной миндалины приводит лимфатический диатез или лимфатизм — недостаточность иммунной системы. Он основан на наследственной предрасположенности к определённым реакциям иммунитета. К причинам возникновения лимфатизма относят отклонения в системе обмена веществ или нервно-психической деятельности.
Существует три варианта нарушения функции глоточной миндалины:
- гиперплазия лимфоидной ткани (лимфатизм);
- аденоидит (хроническое инфекционное воспаление);
- гиперреактивность респираторной системы, аллергии (аллергический ринит и бронхиальная астма) [1][4][8][9][10] .
В зависимости от того, насколько сильно аденоиды прикрывают носовые ходы (сошник и хоаны), выделяют три степени увеличения глоточной миндалины:
- I степень — аденоидами прикрыта верхняя треть сошника;
- II степень — аденоидами прикрыта половина сошника и хоан;
- III степень — аденоиды полностью закрывают сошник и хоаны.
При I степени патологии человек свободно дышит через нос в дневное время, ночью дыхание затрудненно. При II степени дыхание происходит в основном через рот, причём как днём, так и ночью. Во сне появляется храп. Речь становится неразборчивой. При III степени предыдущие симптомы становятся более выраженными. Дышать через нос уже не получается.
По длительности заболевания различат три формы воспаления аденоидов:
- острый аденоидит — протекает не дольше недели;
- подострый аденоидит — длится около месяца;
- хронический аденоидит — беспокоит более одного месяца.
Хронический аденоидит делят на две стадии:
- обострение — может наступить из-за ОРВИ, коклюша, ангины, кори и других вирусных ЛОР заболеваний; протекает с повышением температуры;
- ремиссия — симптомы аденоидита ослабляются или полностью исчезают, температура не повышается [1] .
Отсутствие или неэффективное консервативное лечение аденоидов и хронического аденоидита могут стать причиной различных нарушений со стороны других органов и систем [1] [11] [12] [23] .
Из-за того, что человек долго время дышит через рот, мышцы лица находятся в постоянном напряжении. По этой причине скелет лица и головы становится длиннее, нижняя челюсть отвисает, а верхняя выдаётся вперёд. Носогубные складки становятся сглаженными, живая мимика пропадает. Лицо с такими чертами называют аденоидным.
Твёрдое нёбо сужается, становится высоким. Зубы начинают налегать друг на друга из-за нехватки места для их размещения. Иногда располагаются в два ряда.
Также постоянное дыхание через рот провоцирует появление кариеса.
В связи с недостаточным дыханием через нос нарушается вентиляционная функция околоносовых пазух. Инфекция переходит из носоглотки в полость носа. Это становится причиной воспаления слизистой оболочки околоносовых пазух, т. е. появления различных форм синусита — гайморита, этмоидита, фронтита и сфеноидита.
Из-за перестройки сосудистой регуляции венозный отток крови уменьшается. Это приводит к развитию вазомоторного ринита.
Увеличенная глоточная миндалина становятся причиной хронизации воспаления в среднем ухе. В итоге развивается тубоотит, экссудативный средний отит и острый гнойный отит. Происходит нарушение вентиляции среднего уха и дренажной функции слуховой трубы.
Носовая полость и околоносовые пазухи являются природным «дыхательным фильтром». Так как аденоиды препятствуют носовому дыханию, воздух попадает в дыхательные пути через рот. Поэтому он не «очищается» и не увлажняется. Ритм дыхания нарушается, оно становится поверхностным. В итоге дети с аденоидами чаще болеют ОРЗ.
Хронический очаг инфекции, расположенный в носоглотке, иногда распространяется и поражает другие отделы дыхательных путей.
При затруднении носового дыхания уровень кислорода в крови снижается. Это влияет не только на показатели крови, но и на сердце в целом. Нарушается ритм сердца: появляется синусовая тахикардия и брадикардия. Иногда сердечная мышца может подвергнуться воздействию инфекционно-токсического процесса.
Нарушение ЦНС возникает из-за гипоксии — недостатка кислорода в крови. Возникают головные боли, снижается внимание, ухудшается сон, появляются ночные страхи, нервные тики, эпилептические припадки. Повышается риск развития депрессии и синдрома дефицита внимания и гиперактивности (СДВГ).
Ещё одним признаком нарушения ЦНС является энурез — недержание мочи, чаще всего ночное. Оно может быть связано с усиленным торможением в коре головного мозга.
Диагностика аденоидов основана на выявлении характерных жалоб, сборе анамнеза и осмотре носоглотки [1] [2] .
Во время опроса пациента и его родителей врач уделяет внимание следующим моментам:
- были ли у родственников заболевания аденоидов и нёбных миндалин;
- как протекала беременности и роды;
- как себя чувствовал ребёнок в первый год жизни;
- каким было вскармливание;
- есть ли аллергия на что-либо;
- как часто возникают простудные заболевания и как долго длятся;
- есть ли сопутствующие соматические заболевания.
Если пациент часто болеет ОРВИ, у него есть другие болезни, аллергическая предрасположенность или наблюдается неврологическая симптоматика, то ему следует показаться педиатру, детскому неврологу и аллергологу-иммунологу.
При пальцевом исследовании носоглотки пациента садят на стул, иногда фиксируют его в этом положении. Через рот врач заводит указательный палец за мягкое нёбо и прощупывает заднюю стенку и свод носоглотки, хоаны, валики слуховых труб.
Этот метод вызывает неприятные ощущения и травмирует лимфаденоидную ткани. После этой процедуры у ребёнка может сформироваться негативное отношение к последующим методам диагностики и лечения.
В первую очередь проводятся три основных обследования:
- передняя и задняя риноскопия — осмотр носовой полости с помощью зеркал;
- мезофарингоскопия — осмотр ротовой части глотки с использованием шпателя;
- отоскопия — осмотр слухового прохода под контролем отоскопа.
Эти методы позволяют оценить, в каком состоянии находится слизистая оболочка носовой полости, нёбная и глоточная миндалины, установить размер и форму носовых раковин. С их помощью можно узнать, есть ли в полости нома и глотки отделяемое, оценить состояние и цвет барабанной перепонки, определить функции слуховой трубы.
Также проводится рентгенография в боковой проекции. Она доступна, безболезненна и информативна. К недостаткам метода следует отнести лучевую нагрузку, которая не позволяет сделать рентгенографию несколько раз.
При эндоскопии носоглотки используются специальный фиброэндоскоп. Его кабель — 3 мм в диаметре. Он вводится через полость носа или рта. Этот метод также информативен, безвреден, позволяет сделать фото и видео исследования. Из-за того, что фиброэндоскоп стоит довольно дорого, он есть не во всех медицинских учреждениях.
Дополнительные методы исследования:
- риноманометрия — проверка проходимости внутренних носовых ходов;
- рентгенография и/или КТ околоносовых пазух и носоглотки;
- рентгенография органов грудной полости;
- аудиологическое исследование — оценка порога слышимости и работы среднего уха;
- клинический анализ крови;
- иммунограмма — лабораторное исследование иммунной системы;
- анализ крови на общий и сывороточный IgE (иммуноглобулин Е);
- цитология назального секрета — изучение клеточного состава секрета слизистой оболочки;
- микробиологическое исследование — бакпосев на микрофлору.
На первом этапе проводится консервативное лечение. Если оно не оказывает должного эффекта, то прибегают к хирургическому лечению. Его цель — восстановить носовое дыхание и/или ликвидировать хронический очаг инфекции.
Терапевтическое лечение — комплексное и этапное. Оно включающее в себя несколько методов:
- Общее лечение:
- антибактериальная терапия — в случае острого или обострения хронического аденоидита;
- витаминотерапия;
- десенсибилизация — при аллергической реакции организма.
- Санация и промывание — направлены на удаление антигенов со слизистой оболочки полости носа и носоглотки. Используется 0,9 % раствор натрия хлорида, иногда с добавлением лекарственных препаратов.
- Местное лечение — прямое воздействие на лимфоидную ткань. Используются иммуномодуляторы и глюкокортикостероиды.
- Приём муколитиков — разжижают и выводят мокроту.
- Физиотерапия — лазеротерапия (инфракрасная) и ультрафонофорез лекарственных средсв. Проводятся для повышения иммунной активности и эффективной борьбы с воспалением.
Оперативный способ лечения аденоидов — это их удаление, т. е. аденотомия.
Показанию к удалению аденоидов [1] [2] :
- II-III степень патологии;
- безуспешность консервативного лечения;
- стойкое затруднение дыхания через нос;
- ротовое дыхание, изменение прикуса и лицевого черепа («аденоидное лицо»);
- появление осложнений — синусит, тугоухость, дефекты речи;
- задержка дыхания во сне (аноэ).
Существует несколько способов удаления аденоидов.
- Стандартная аденотомия проводится с использованием кольцевого ножа — аденотома Бекмана. Инструмент вводят в носоглотку через ротовую полость. Пациент при этом находится в сидячем положении.
Отсечение лимфоидной ткани проводится без визуального контроля, поэтому полностью удалить её не получается. Из-за этого заболевание часто возникает снова.
Операция проводится под местной анестезией. Боль не всегда удаётся полностью купировать. Пациенты начинают сопротивляться, из-за чего аденоиды также не получается удалить без остатка. Поэтому большинство врачей предпочитаю проводить лечение под общим наркозом [1] [13] [14] .
- Эндоскопическая аденотомия — удаление аденоидов под эндоскопическим контролем. Этот метод более щадящий и менее травматичный, чем стандартная аденотомия. Операция проводится под видеоконтролем, в связи с чем от патологической лимфоидной ткани удаётся избавиться полностью.
Аденоидные вегетации удаляются наконечником микродебридера (Шейвера). Его проводят в носоглотку через ротовую полость. Визуализация операционного поля производится с помощью эндоскопа 30°. Его вводят через носовую полость [1] [15] .
Шейверная аденотомия по сравнению со стандартный методом удаления аденоидов высокоэффективна и безопасна. Она позволяет максимально снизить кровотечение и сократить время операции [15] [16] [17] [18] .
К другим методам избавления от аденоидов относятся:
- диаметрия лимфоидной ткани с постоянным удалением выделяющейся крови — разрушение аденоидной вегетации при помощи электромагнитных волн;
- коагуляция (прижигание) аденоидов лазером — ряд хирургов категорически возражает против данного метода из-за того, что поражение тканей в носоглотке недостаточно контролируется [15][16][17][18][21] ;
- биполярная и аргоноплазменная коагуляция — прижигание лимфоидной ткани под воздействием высокочастотного тока [1][15] .
В целом при аденоидах прогноз благоприятный. При своевременном обращении к врачу и грамотном консервативном лечении операции можно избежать.
Стандартная аденотомия, как и эндоскопическая, приводит к выздоровлению большинства пациентов. Однако риск рецидива в этом случае довольно высок — 12-26 %. При удалении аденоидов под контролем эндоскопа такой риск практически сводится к нолю — 0,005 %.
С профилактической целью рекомендовано:
- увлажнять и очищать воздух в помещениях, где ребёнок находится чаще всего, особенно в детском саду и школе;
- ежедневно пить чистую воду: детям до трёх лет — 50 мл/кг, от трёх и до семи лет — 1,2-1,7 л, от семи и старше — 1,7-2,5 л, взрослым — 2-2,5 л;
- мыть руки после посещения общественных мест;
- делать дыхательную гимнастику;
- проводить профилактику заболеваний, укреплять иммунитет с помощью витаминотерапии;
- рационально лечить каждый эпизод ОРВИ;
- наблюдаться у ЛОР-врача.[reference:] [2][5][7]
источник
Воспаление глоточных миндалин называется аденоидитом и может протекать в острой форме, чаще одновременно с ангиной, или хронической, с длительным, часто рецидивирующим течением. С рождения человека, на пути внедрения в организм инфекции, расположен иммунный барьер из скопления лимфоидной ткани, называемый глоточным кольцом Пирогова-Вальдейера.
В слизистой рото- и носоглотки сосредоточено семь крупных миндалин: язычная, глоточная, гортанная, парные – трубные и небные. Аденоидами называют глоточную миндалину, расположенную на границе носовой и ротовой полостей.
В норме, она небольших размеров, а после 12 лет происходит ее атрофия. При частых воспалительных процессах происходит гипертрофия миндалин. Способствующими факторами являются инфекционные заболевания вирусной и бактериальной природы, такие как корь, скарлатина, дифтерия, а также иммуно-дефицитные состояния, отягощенный аллергоанамнез, генетическая предрасположенность. Аденоиды являются наиболее частой ЛОР-патологией детского возраста.
У взрослых разрастание лимфоидной ткани глоточной миндалины, с последующим ее воспалением, встречается крайне редко. В норме у взрослого человека глоточная миндалина не визуализируется из-за ее полной атрофии. Неблагоприятная наследственность, частые и длительные респираторные заболевания с детского возраста, могут не только поддерживать объем глоточной миндалины, но и приводить к значительному ее увеличению. Симптомы заболевания у взрослых такие же, как и у детей.
Увеличенные аденоиды создают механическое препятствие в носоглотке, вызывая затруднение носового дыхания. В слизистой носа нарастают застойные явления, что провоцирует развитие воспаления – ринита. Отделяемое из носовых ходов приводит к мацерации, покраснению и отеку кожи преддверия носа. Голос становится гнусавым, рот постоянно открыт. Дыхание такого типа приводит к сухости слизистой ротовой полости и снижению барьерных функций, создает предпосылки к развитию воспалительных явлений, облегчает инвазию инфекционных агентов. Именно поэтому при аденоидах столь часты различные ОРЗ, ангины, синуситы, бронхиты.
Организм ребенка ослаблен, нарушается общее самочувствие: снижается качество сна, он становится прерывистым и сопровождается храпом. Неполноценный сон приводит к утомляемости, вялости, апатии, головным болям, детскому ночному 
Характерен внешний вид пациента: постоянно открытый рот с отвисанием нижней челюсти, сглаживание мимического рисунка на лице, истечение слюны изо рта и секрета из носа. При длительном процессе возможна деформация лицевого скелета, грудины и ребер. Отмечается неправильный прикус, высокое («готическое») небо, впалая («воронкообразная») грудная клетка. Уменьшение объема грудной клетки негативно сказывается на работе сердца и легочной вентиляции. Нередко нарушается работа желудочно-кишечного тракта.
В зависимости от выраженности гипертрофии глоточной миндалины и нарушенных функций, выделяют 3 степени аденоидов:
- I степень — днем симптоматика отсутствует. Ночью увеличивается приток крови к аденоидам с развитием полнокровия и застойных явлений. В результате глоточная миндалина увеличивается в размерах, приводя к нарушению носового дыхания;
- II степень — носовое дыхание нарушено постоянно, сон сопровождается храпом и кашлем;
- III степень — выраженная гипертрофия, нарушение слуха и голоса, прочие осложнения.
Развивается остро, с повышения температуры тела до 39°С и выше, может сопровождаться ознобом. Появляются симптомы ринита и фарингита: ощущение сухости и саднения в носоглотке, гнойное отделяемое из носа и стекание секрета по задней стенке глотки, кашель по ночам. Развитие евстахиита приводит к чувству заложенности ушей, может развиваться воспаление среднего уха – отит. При осмотре выявляются отекшие, гипертрофированные и гиперемированные аденоиды. В лакунах – скопление гнойного секрета. Реакция регионарной лимфатической системы на воспаление проявляется увеличением и болезненностью подчелюстных, шейных, затылочных лимфоузлов. У детей, особенно раннего возраста, ухудшается общее самочувствие, появляется вялость, нарушение сна, отказ от приема пищи и жидкости. Обычно заболевание длится от 3-х до 5-ти дней.
Развивается при частых острых аденоидитах. Хронизации процесса способствует неблагоприятный аллергоанамнез.
Характерен длительный субфибрилитет (до 38°С), иногда с внезапными подъемами до высоких цифр. Присутствуют все симптомы, характерные для острого аденоидита, которые имеют более вялое и затяжное течение. При частых обострениях заболевания сильнее выражена астенизация ребенка, появляются осложнения со стороны нижележащих отделов дыхательной системы. Длительный воспалительный процесс может приводить к амилоидозу внутренних органов, осложнениям со стороны сердца (миокардит), почек (гломерулонефрит) и других органов и систем.
Направлено на уменьшение воспалительных явлений в аденоидах, снижении отека лимфоидной ткани и слизистой носа, удаление микробов, пыли, воспалительного секрета и улучшение местных защитных свойств. Применяют промывание полости носа с антисептиками, растворами антибиотиков, диоксидина, протаргола, солевых растворов, отварами трав и др. Закапывание лекарственного вещества в нос осуществляют в положении лежа с запрокинутой головой.
Эффективным способом промывания является метод перемещения жидкости по Проетцу, который заключается в создании отрицательного давления в носовой полости, благодаря чему происходит активная эвакуация гноя из полости носа и гайморовых пазух. Пациента укладывают на спину и просят постоянно повторять «ку-ку». При этом происходит натяжение мягкого неба и герметизация носовой полости. Слизистую предварительно анемизируют введением сосудосуживающих средств. По катетеру в один носовой ход подается раствор антисептика, который вместе с патологическим отделяемым удаляется с помощью непрерывно работающего аспиратора, введенного через другой носовой ход.
В лечении аденоидов обязательно применяют физиотерапевтические методы, такие как УФО, УВЧ, ЛУЧ-2, КВЧ, воздействие магнитным полем, озонотерапия, электрофорез. Весьма действенным способом терапии аденоидов, является лазерофорез. С его помощью происходит сочетанное воздействие на пораженные ткани лазерным излучением и вводимым лекарственным препаратом.
Проводят только после купирования воспалительного процесса и, желательно, как можно раньше. Показаниями являются аденоиды II и III степени. Противопоказано хирургическое вмешательство при остром процессе и заболеваниях крови.

Аденоиды — это орган, который есть у каждого ребенка с рождения. Нёбные и носоглоточный (аденоидный) миндалины вместе с языковым и трубными формируют лимфаденоидное кольцо Вальдеера-Пирогова. Они являются вторичными лимфоидными органами, частью мукоза-ассоциированной лимфоидной ткани (mucosa-associated lymphoid tissue (MALT)), которая имеет иммунную активность преимущественно в возрасте ребенка от 4 до 10 лет. Аденоиды как лимфоидный орган, увеличиваются в течение первых 7-8 лет жизни, а затем уменьшаются до полного исчезновения во взрослом возрасте.
Аденоиды, как и каждый орган, могут болеть. Частыми болезнями являются хронический аденоидит и гипертрофия аденоидов. Следует помнить об опухоли аденоидов, которые, к счастью, встречаются крайне редко.
Хронический аденоидит проявляется частыми простудными заболеваниями, длительным насморком, рецидивирующим синуситом и отитом. Может иметь отношение к хроническому секреторного отита.
Поздние диагностика и лечение могут привести к различным последствиям, таким как поведенческие нарушения, замедленный рост и сниженный вес ребенка, изменения прикуса и лицевого черепа и даже к cor pulmonale или сердечной недостаточности. Может появиться у ребенка типичное «аденоидное» лицо.
Увеличены аденоиды часто нарушают сон ребенка. Расстройства дыхания во сне (РДС — sleep disordered breathing (SDB)) является частым показанием для аденоидэктомии у детей. Типичными для РДС является нарушение характера и эффективности дыхания во время сна. К сожалению, нет общепринятых критериев диагноза РДС. Однако распространенным является определение, РДС должен включать храп, ротовое дыхание и задержки дыхания ночью (апноэ).
Дневные симптомы, которые ассоциируются с РДС, могут включать чрезмерную сонливость, рассеянность, плохой концентрации внимания, агрессивность, депрессию, гиперактивность. Наиболее частой причиной РДС у детей является гипертрофия миндалин.
Так, довольно часто. У лиц с большим объемом мягких тканей глотки, прежде всего аденоиды и миндалины, блокируют верхние дыхательные пути и это приводит к периодической остановки дыхания. Пациенты изменяют положение тела ночью («ребенок вертится в постели во время сна») или увеличивают респираторные усилия для преодоления блокады. К симптомам относятся, в частности, апноэ, ночные одышки, цианоз, чрезмерная сонливость днем, легочная гипертензия и сильный храп.
Аденоиды могут быть резервуаром бактериальной инфекции, способствуя рецидивирующим / хроническим инфекциям околоносовых пазух, глотки или среднего уха (Berlucchi, Sessa 2010; Clinical UM Guideline, 2017).
Рецидивирующий аденоидит может осложниться секреторным отитом с кондуктивным снижением слуха, рецидивирующим средним отитом, ринореей и рецидивирующими инфекциями дыхательных путей.
Гипертрофический аденоидит является частым показанием для операций у детей, а аденоидэктомия является радикальным хирургическим лечением при носоглоточной обструкции.
Аденоидэктомия эффективная у детей с медикаментозно рефрактерным хроническим аденоидитом с ринореей, хроническим синуситом, секреторным отитом.
- Хронический (более 12 недель) аденоидит с ринореей, несмотря на не менее 3-недельный курс антибиотиков
- Хронический (более 12 недель) синусит, несмотря на не менее 3-недельный курс антибиотиков
- Четыре или более эпизодов рецидивирующего аденоидита с гнойной отореей за последние 12 месяцев у ребенка в возрасте до 12 лет
- Хронический секреторный отит у ребенка в возрасте 4 года или более с анамнезом неэффективности предыдущей операции тимпаностомии
- Гипертрофия аденоидов, обнаружена эндоскопически / радиоактивно, с симптомами обструкции дыхательных путей, имеет один из таких проявлений:
- У детей в возрасте до 3 лет расстройства дыхания во сне (РДС) продолжительностью более 3 месяцев с информацией от родителей об апноэ, всхлипывания, одышку во время ночного сна ребенка
- В возрасте 3-17 лет расстройства дыхания во сне (РДС) и оценки адекватности вентиляции ночью, включая храп, ротовое дыхание, апноэ
- Патологические состояния, которые могут быть связаны с расстройствами дыхания во сне (РДС) (включая задержку роста, плохой успеваемости при обучении, энурез, поведенческие проблемы, но не только)
- Обструктивный синдром апноэ во сне, диагностирован полисомнографиею с индексом апноэ / гипопноэ более 1,0
Аденоидэктомия — полное удаление аденоидов. Аденотомия (частичная аденоидэктомия) — частичное удаление аденоидов. Хирургию аденоидов можно сочетать с другими операциями (тонзилотомия, тонзиллэктомия, шунтирование барабанных перепонок).
Ниже приведены рекомендации для амбулаторной тонзиллэктомии, которые можно адаптировать к амбулаторной аденоидэктомии.
Амбулаторная операция возможна, если ребенок:
- имеет возраст более 3 лет;
- не имеет сопутствующей патологии, которая могла бы увеличить дыхательные риски;
- не имеет патологии гемостаза.
Стационарное ведения пациента рекомендуют в случае наличия одного или нескольких из следующих критериев:
- клинические критерии для периоперационного дыхательного риска;
- патология гемостаза;
- трудности с дыханием при индукции анестезии или при пробуждении в послеоперационной палате, тогда рекомендуют переход от амбулаторного к стационарному лечению.
Хотя аденоидэктомия может быть окончательным вариантом для некоторых детей, решение об операции следует принимать очень рассудительно, тщательно учитывая риски, включая риск осложнений.
Хирургическое лечение все же иногда критикуют за возможный негативное влияние на системный иммунитет и хирургические риски. Хотя последние исследования не показали отрицательного влияния аденотонзилэктомии на иммунитет детей, однако сообщали о том, что в течение 12 месяцев после аденотонзилэктомии было существенное снижение концентрации IgA.
Долгосрочные последствия хирургии аденоидов и миндалин важны, потому что эти органы являются частью иммунной системы — они играют роль в выявлении патогенов и защиты от них.
Операции на аденоидах и миндалинах принадлежат к очень распространенным, однако в последнее время их частота снизилась с появлением альтернативных методов лечения вместе с имеющимися краткосрочными рисками хирургического лечения.
Появление эффективных методов медикаментозного лечения + риски хирургического лечения → уменьшение количества аденоидектомий
Можно обдумать назначения медикаментозного лечения, которое является альтернативой хирургическому, оно безопасно и дает длительное облегчение при обструкции верхних дыхательных путей.
В последние десятилетия доказано, что применение эндоназальных кортикостероидов (ЭКС) у детей дает существенное улучшение у детей с гипертрофическим аденоидитом, и поэтому многие дети избегают хирургического лечения. Достаточно распространенным при ГА является лечение сопутствующих инфекций и осложнений.
Лечение эндоназальными кортикостероидами некоторых детей является альтернативным лечением для избежания аденоидэктомии. У пациентов с ГА, которые не имеют сопутствующей гипертрофии миндалин, следует обдумать пробное лечение мометазона фуроат (МФ) перед хирургическим лечением.
Низкие дозы беклометазона в течение 8 недель не были эффективным лечением ГА, поэтому авторы считают, что для эффективного лечения ГА требуется высокая начальная доза беклометазона, а затем можно применять поддерживающую меньшую дозу. И опять же, опасения перед возможными побочными системными эффектами беклометазона должны сдерживать от его назначения детям.
Продолжительность лечения эндоназальными кортикостероидами колебалась от 8-ми недель до 24 недель. Ни одно из исследований не показало об оптимальной продолжительности лечения. Эффект следует ожидать через 2 недели от начала лечения.
Рекомендуют начальную дозу мометазона фуроат 50-100 мкг / день до достижения эффекта (например, 4 недели). А потом можно уменьшить дозу до поддерживающей (25-50 мкг / день в течение 2 недель в месяц, то есть введение дозы раз в 2 дня), что обеспечивает длительный бессимптомный период.
Как можно распределить детей с болезнями аденоидов за показаниями для лечения?
Всех детей, которые имеют распространенные заболевание аденоидов (гипертрофия или аденоидит), по тактике лечения можно разделить на три группы. Такое разделение может не зависеть от степени гипертрофии.
- Группа А. Дети с минимальными проявлениями заболевания аденоидов, которые не нуждаются ни хирургического, ни медикаментозного лечения. Таких детей следует наблюдать, рекомендовать только общеукрепляющие мероприятия (закаливание, санаторно-курортное лечение).
- Группа В. Дети, у которых нет показаний для хирургического лечения. Таким детям необходимо медикаментозное лечение (прежде всего длительное лечение ЭКС; наиболее изученным ЭКС является мометазона фуроат). А также рекомендовать общеукрепляющие мероприятия и наблюдения.
- Группа С. Дети, у которых есть показания для хирургического лечения. Родителям следует объяснить необходимость операции и выполнить ее. При отказе родителей от операции надо принять в них письменное информированное отказ, а потом можно назначить медикаментозное лечение. И продолжить тщательное наблюдение за ребенком.
Дети из каждой группы могут переходить в соседнюю. Например, при отказе родителей от операции у ребенка из группы С после консервативного лечения показания для операции проходят и она переходит в группу В.
Такая группировка детей с заболеваниями аденоидов поможет врачу правильно выбрать тактику лечения.
источник
Многие слышали о таком заболевании как аденоиды. Кто-то страдал этим заболеванием в детстве, у некоторых ими болеют дети в настоящий момент. А вот о том, что такое аденоидит, знают далеко не все. В этой статье MedAboutMe познакомит вас с данными болезнями глоточной миндалины и расскажет о том, чем они отличаются.
Чтобы было понятно, что такое аденоиды и аденоидит, сначала мы кратко познакомим вас с анатомией миндалин глотки человека. В организме каждого человека имеется шесть миндалин. Хоть они и относительно маленькие по размерам, но играют огромную роль. Сама по себе миндалина является скоплением лимфоидной ткани, которая выполняет функцию защиты от чужеродных агентов (токсины, бактерии, вирусы и др.).
Миндалины расположены в носоглотке в виде кольца. Они являются первым и очень серьезным барьером для чужеродных микробов, попадающих в тело человека при дыхании и приеме пищи. Миндалины задействованы в образовании антител и, как следствие, в иммунном ответе. Именно в детском возрасте чаще всего возникает воспаление в миндалинах глоточного кольца и другие патологические процессы.
Сам у себя человек может рассмотреть только две небные миндалины на боковых стенках глотки. Помимо них, есть еще две трубные, одна язычная и одна глоточная миндалины. Трубные миндалины расположены возле устьев слуховых труб. Язычная — на корне языка. И, наконец, глоточная миндалина (аденоидная) располагается в верхнем отделе носоглотки по центральной линии. Увидеть ее может лишь врач с помощью специальных инструментов.
Аденоидами называется заболевание, связанное с чрезмерным разрастанием ткани глоточной (аденоидной) миндалины. Это заболевание касается в основном только детей, так как в подростковом возрасте начинается обратное развитие глоточной миндалины. Другое название аденоидов — аденоидные вегетации. Разрастается глоточная миндалина в разные стороны, ее вегетации имеют неправильную форму и напоминают гребень петуха. По мере разрастания аденоидов, лимфоидная ткань начинает перекрывать дыхательные пути, соединяющие полость носа с носоглоткой.
Всего выделяют три степени разрастания (гипертрофии) глоточной миндалины. Пик заболеваемости падает на возраст 4-7 лет, что связано с возрастанием контактов с другими детьми (посещение дошкольных учреждений), увеличением числа респираторных инфекций, особенностями становления иммунитета и физиологией миндалин глотки.
Аденоидит — это остро возникшее воспаление аденоидной миндалины. Это воспаление обусловлено активизацией микроорганизмов, которые постоянно живут в носоглотке у ребенка. Возникает такой процесс на фоне заболевания ребенка вирусной инфекцией, при переохлаждении и при обострении хронических болезней. Другое название этой болезни — ангина глоточной миндалины. Аденоидит обычно возникает у тех детей, у которых уже есть аденоиды в той или иной степени.
Симптомы аденоидов обычно довольно-таки хорошо выражены, что позволяет поставить диагноз без особого труда. Они вызваны нарушением носового дыхания. Чем больше степень аденоидов, тем ярче симптомы. Самые важные симптомы аденоидов следующие:
- Затрудненное дыхание через нос.
- Появление постоянных выделений из носа серозного характера.
- Нарушение функционирования слуховой трубы, что может стать причиной отитов и снижения слуха.
- Плохой сон, особенно в ночное время, храп.
- Полуоткрытый рот у ребенка, через который он дышит, отвисание нижней челюсти, впоследствии нарушение прикуса. Формирование аденоидного типа лица.
- Нарушение звукопроизношения, появление в речи французского прононса.
- Хроническая нехватка кислорода в организме ребенка, что проявляется вялостью, снижением памяти и концентрации внимания, головными болями.
- Анемия.
- Склонность к частым заболеваниям ЛОР-органов, которые характеризуются затяжным течением.
Важно то, что симптомы эти не возникают резко и одномоментно. Они развиваются постепенно в течение длительного времени, из-за чего родители могут продолжительное время откладывать визит с ребенком к врачу и не сразу обратить на них внимание.
Воспаление глоточной миндалины (аденоидит) сопровождается симптомами, схожими в чем-то с аденоидами, но возникают они остро или резко усиливаются, если были у ребенка и до болезни.
- Повышение температуры тела до высоких цифр.
- Признаки интоксикации (вялость, рвота, ломота в теле).
- Появление других симптомов респираторной инфекции может быть, а может и отсутствовать.
- Выраженное затруднение дыхания через нос, которое мешает ребенку спать. Из-за затрудненного дыхания появляется храп. Носовое дыхание практически не восстанавливается на фоне применения сосудосуживающих капель и спреев.
- Появление выделений из носа слизисто-гнойного характера.
- Гнусавость голоса.
- Кашель, обусловленный раздражением слизистой дыхательных путей стекающим отделяемым с глоточной миндалины.
- Остро возникшее нарушение слуха, могут присоединиться симптомы отита.
- Увеличение лимфатических узлов (подчелюстных).
Участковый педиатр не всегда сразу ставит диагноз аденоидита, так как при обычном осмотре зева глоточную миндалину не видно. Хотя иногда можно заметить слизисто-гнойный секрет, который стекает по задней стенке глотки. Однако такие симптомы, как нарушение сна, внезапно возникший храп, плохой эффект от местных сосудосуживающих препаратов, сильная интоксикация должны насторожить доктора и стать основанием для направления ребенка на консультация к ЛОР-врачу.
Лечением заболеваний глоточной миндалины занимается педиатр совместно с ЛОР-врачом (оториноларингологом). В любом случае, его консультация обязательна, так как педиатр может лишь предположить диагноз на основании жалоб больного ребенка и признаков, на которые указывают родители. А ЛОР-врач сможет осмотреть саму глоточную миндалину с помощью специальных инструментов, посмотреть состояние других миндалин, полости носа, ушей. Иногда требуется дополнительная диагностика данных болезней у ребенка: рентгенологическое и эндоскопическое исследования.
Лечение аденоидов — процесс длительный, требующий терпения от родителей и послушания со стороны ребенка. Объем лечения зависит от стадии процесса, его длительности и выраженности симптомов. Очень важно соблюдать режим дня, закалять ребенка, больше проводить времени на свежем воздухе, заниматься подвижными играми с умеренной физической нагрузкой, давать ребенку сбалансированное питание, богатое витаминами и минеральными веществами.
Лекарственную терапию аденоидов назначает только врач. Обычно она включает в себя местные лекарственные средства (капли, спреи), в том числе гормональные, антигистаминные, гомеопатические препараты и др. Определенный эффект оказывают фитотерапия и физиолечение. В ряде случаев показано оперативное лечение, которое называется «аденотомия». Во время операции врач отсекает часть патологически разросшейся миндалины.
Лечение аденоидита назначается после подтверждения диагноза ЛОР-врачом или педиатром при невозможности консультирования узким специалистом, но при наличии явных клинических симптомов. Как правило, заболевание требует назначения антибиотиков, даже если возникло на фоне вирусной инфекции. Помимо антибиотиков для лечения применяются антигистаминные средства. Обычно назначается и местное лечение, которое включает в себя применение капель или спреев, содержащих в своем составе сосудосуживающие вещества, гормоны и антибиотики. Для снижения высокой температуры у детей применяются средства на основе ибупрофена или парацетамола.
источник
Многие слышали о таком заболевании как аденоиды . Кто-то страдал этим заболеванием в детстве, у некоторых ими болеют дети в настоящий момент. А вот о том, что такое аденоидит, знают далеко не все. В этой статье IllnessNews познакомит вас с данными болезнями глоточной миндалины и расскажет о том, чем они отличаются.
Чтобы было понятно, что такое аденоиды и аденоидит, сначала мы кратко познакомим вас с анатомией миндалин глотки человека. В организме каждого человека имеется шесть миндалин. Хоть они и относительно маленькие по размерам, но играют огромную роль. Сама по себе миндалина является скоплением лимфоидной ткани, которая выполняет функцию защиты от чужеродных агентов (токсины, бактерии, вирусы и др.).
Миндалины расположены в носоглотке в виде кольца. Они являются первым и очень серьезным барьером для чужеродных микробов, попадающих в тело человека при дыхании и приеме пищи. Миндалины задействованы в образовании антител и, как следствие, в иммунном ответе. Именно в детском возрасте чаще всего возникает воспаление в миндалинах глоточного кольца и другие патологические процессы.
Сам у себя человек может рассмотреть только две небные миндалины на боковых стенках глотки. Помимо них, есть еще две трубные, одна язычная и одна глоточная миндалины. Трубные миндалины расположены возле устьев слуховых труб. Язычная — на корне языка. И, наконец, глоточная миндалина (аденоидная) располагается в верхнем отделе носоглотки по центральной линии. Увидеть ее может лишь врач с помощью специальных инструментов.
Аденоидами называется заболевание, связанное с чрезмерным разрастанием ткани глоточной (аденоидной) миндалины. Это заболевание касается в основном только детей, так как в подростковом возрасте начинается обратное развитие глоточной миндалины. Другое название аденоидов — аденоидные вегетации. Разрастается глоточная миндалина в разные стороны, ее вегетации имеют неправильную форму и напоминают гребень петуха. По мере разрастания аденоидов, лимфоидная ткань начинает перекрывать дыхательные пути, соединяющие полость носа с носоглоткой.
Всего выделяют три степени разрастания (гипертрофии) глоточной миндалины. Пик заболеваемости падает на возраст 4-7 лет, что связано с возрастанием контактов с другими детьми (посещение дошкольных учреждений), увеличением числа респираторных инфекций, особенностями становления иммунитета и физиологией миндалин глотки.
Аденоидит — это остро возникшее воспаление аденоидной миндалины. Это воспаление обусловлено активизацией микроорганизмов, которые постоянно живут в носоглотке у ребенка. Возникает такой процесс на фоне заболевания ребенка вирусной инфекцией, при переохлаждении и при обострении хронических болезней. Другое название этой болезни — ангина глоточной миндалины. Аденоидит обычно возникает у тех детей, у которых уже есть аденоиды в той или иной степени.
Симптомы аденоидов обычно довольно-таки хорошо выражены, что позволяет поставить диагноз без особого труда. Они вызваны нарушением носового дыхания. Чем больше степень аденоидов, тем ярче симптомы. Самые важные симптомы аденоидов следующие:
- Затрудненное дыхание через нос.
- Появление постоянных выделений из носа серозного характера.
- Нарушение функционирования слуховой трубы, что может стать причиной отитов и снижения слуха.
- Плохой сон, особенно в ночное время, храп.
- Полуоткрытый рот у ребенка, через который он дышит, отвисание нижней челюсти, впоследствии нарушение прикуса. Формирование аденоидного типа лица.
- Нарушение звукопроизношения, появление в речи французского прононса.
- Хроническая нехватка кислорода в организме ребенка, что проявляется вялостью, снижением памяти и концентрации внимания, головными болями.
- Анемия.
- Склонность к частым заболеваниям ЛОР-органов, которые характеризуются затяжным течением.
Важно то, что симптомы эти не возникают резко и одномоментно. Они развиваются постепенно в течение длительного времени, из-за чего родители могут продолжительное время откладывать визит с ребенком к врачу и не сразу обратить на них внимание.
Воспаление глоточной миндалины (аденоидит) сопровождается симптомами, схожими в чем-то с аденоидами, но возникают они остро или резко усиливаются, если были у ребенка и до болезни.
- Повышение температуры тела до высоких цифр.
- Признаки интоксикации (вялость, рвота, ломота в теле).
- Появление других симптомов респираторной инфекции может быть, а может и отсутствовать.
- Выраженное затруднение дыхания через нос, которое мешает ребенку спать. Из-за затрудненного дыхания появляется храп. Носовое дыхание практически не восстанавливается на фоне применения сосудосуживающих капель и спреев.
- Появление выделений из носа слизисто-гнойного характера.
- Гнусавость голоса.
- Кашель, обусловленный раздражением слизистой дыхательных путей стекающим отделяемым с глоточной миндалины.
- Остро возникшее нарушение слуха, могут присоединиться симптомы отита.
- Увеличение лимфатических узлов (подчелюстных).
Участковый педиатр не всегда сразу ставит диагноз аденоидита, так как при обычном осмотре зева глоточную миндалину не видно. Хотя иногда можно заметить слизисто-гнойный секрет, который стекает по задней стенке глотки. Однако такие симптомы, как нарушение сна, внезапно возникший храп, плохой эффект от местных сосудосуживающих препаратов, сильная интоксикация должны насторожить доктора и стать основанием для направления ребенка на консультация к ЛОР-врачу.
Лечением заболеваний глоточной миндалины занимается педиатр совместно с ЛОР-врачом (оториноларингологом). В любом случае, его консультация обязательна, так как педиатр может лишь предположить диагноз на основании жалоб больного ребенка и признаков, на которые указывают родители. А ЛОР-врач сможет осмотреть саму глоточную миндалину с помощью специальных инструментов, посмотреть состояние других миндалин, полости носа, ушей. Иногда требуется дополнительная диагностика данных болезней у ребенка: рентгенологическое и эндоскопическое исследования.
Лечение аденоидов — процесс длительный, требующий терпения от родителей и послушания со стороны ребенка. Объем лечения зависит от стадии процесса, его длительности и выраженности симптомов. Очень важно соблюдать режим дня, закалять ребенка, больше проводить времени на свежем воздухе, заниматься подвижными играми с умеренной физической нагрузкой, давать ребенку сбалансированное питание, богатое витаминами и минеральными веществами.
Лекарственную терапию аденоидов назначает только врач. Обычно она включает в себя местные лекарственные средства (капли, спреи), в том числе гормональные, антигистаминные, гомеопатические препараты и др. Определенный эффект оказывают фитотерапия и физиолечение. В ряде случаев показано оперативное лечение, которое называется «аденотомия». Во время операции врач отсекает часть патологически разросшейся миндалины.
Лечение аденоидита назначается после подтверждения диагноза ЛОР-врачом или педиатром при невозможности консультирования узким специалистом, но при наличии явных клинических симптомов. Как правило, заболевание требует назначения антибиотиков, даже если возникло на фоне вирусной инфекции. Помимо антибиотиков для лечения применяются антигистаминные средства. Обычно назначается и местное лечение, которое включает в себя применение капель или спреев, содержащих в своем составе сосудосуживающие вещества, гормоны и антибиотики . Для снижения высокой температуры у детей применяются средства на основе ибупрофена или парацетамола.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
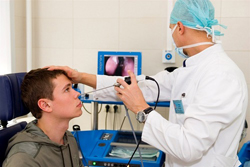
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|