Аденоиды представляют собой патологическое разрастание скопления лимфоидной ткани в области носоглотки. Воспаление аденоидов носит название аденоидит. Аденоиды (аденоидные вегетации) наиболее часто регистрируются у детей 3 — 14 лет. Максимум больных детей регистрируется в возрасте 3 — 7 лет. Половина школьников, имеющих аденоидные разрастания, страдают хроническим аденоидитом.
Провести оценку степени разрастания миндалин позволяет эндоскопия. При аденоидах I степени проводится консервативная терапия. При аденоидах II и III степеней предлагается хирургическое лечение. Носоглоточная миндалина вместе с небными миндалинами, трубными, язычной и скоплениями лимфоидных гранул, которые располагаются в области боковых валиков, слизистой оболочки задней стенки глотки, является частью иммунной системы человека. Ей предписано бороться с чужеродными агентами, проникающими в организм человека.
Даже несмотря на хронический воспалительный процесс, глоточная миндалина принимает активное участие в работе иммунной системы. Учитывая барьерную функцию миндалин, особое значение приобретает необходимость применения консервативной терапии, особенно в раннем детстве.
Рис. 1. Аденоидные разрастания (указаны стрелкой).
Рис. 2. Аденоидные вегетации имеют вид петушиного гребня.
Острое респираторное заболевание всегда сопровождается реактивным воспалением глоточной миндалины. Такое состояние не является заболеванием, а представляет собой естественную реакцию органа на вторжение вирусной инфекции. В данном случае лечение аденоидов не требуется. Исключением является появление сопряженных заболеваний, самым значимым из них является воспаление среднего уха. Хронический аденоидит — главная проблема педиатров. Несмотря на огромный выбор лекарственных препаратов, хроническая патология глоточной миндалины у детей остается на высоком уровне. Среди причин развития хронического аденоидита лидирующее место занимают вирусы и бактерии. Частые простудные заболевания являются основной причиной развития хронического аденоидита.
Роль вирусов в развитии хронического аденоидита.
Вирусы повреждают реснитчатый эпителий глоточной миндалины и «облысевшие» места становятся легко уязвимыми для бактерий. Единичные воздействия вирусов часто принимают обратимый характер. Однако при их частом воздействии процессы регенерации нарушаются, что запускает целый каскад разрушающих миндалину процессов. Глоточная миндалина увеличивается в размерах за счет разрастания соединительной ткани и постепенно начинает перекрывать доступ воздуха в дыхательные пути через носовые ходы. Риновирусы, аденовирусы и герпес-вирусы являются самыми частыми возбудителями при развитии острых и хронических аденоидитов.
Роль бактерий в развитии хронического аденоидита.
Бактерии играют ведущую роль в развитии хронического аденоидита. Почти у 75% детей с этим заболеванием высевается золотистый стафилококк. По мнению некоторых авторов, большое значение имеют пневмококки и гемофильная палочка.
О роли грибковой флоры и атипичных возбудителей в развитии хронического аденоидита убедительных данных нет. Грибковая микрофлора является причиной аденоидов только в сочетании с бактериальной флорой.
Роль аллергии в развитии хронического аденоидита.
Около 35% детей с аллергическим ринитом страдают аденоидитами. Однако сегодня аллергия не считается основным фактором развития заболевания.
В ряде случаев способствует разрастанию миндалин искривление перегородки носа.
Заброс кислого содержимого желудка в носоглотку у маленьких детей нарушает механизмы местного иммунитета, что создает оптимальные условия для роста патогенных бактерий.
Состояние окружающей среды.
На роль окружающей среды в развитии хронического аденоидита указывает разница в количестве болеющих детей, которые проживают в крупных промышленных городах, по сравнению с болеющими детьми из сельской местности и пригородов.
Роль наследственного фактора.
В развитии аденоидных вегетаций важную роль играет наследственная предрасположенность. У детей с лимфатико-гипопластической аномалией конституции отмечаются аденоиды и сниженная функция щитовидной железы, что проявляется апатией, вялостью и отечностью. Такие дети склонны к полноте.
Роль детских инфекционных заболеваний.
Аденоиды часто появляются в результате перенесенных детских заболеваний — коклюша, кори, дифтерии и скарлатины.
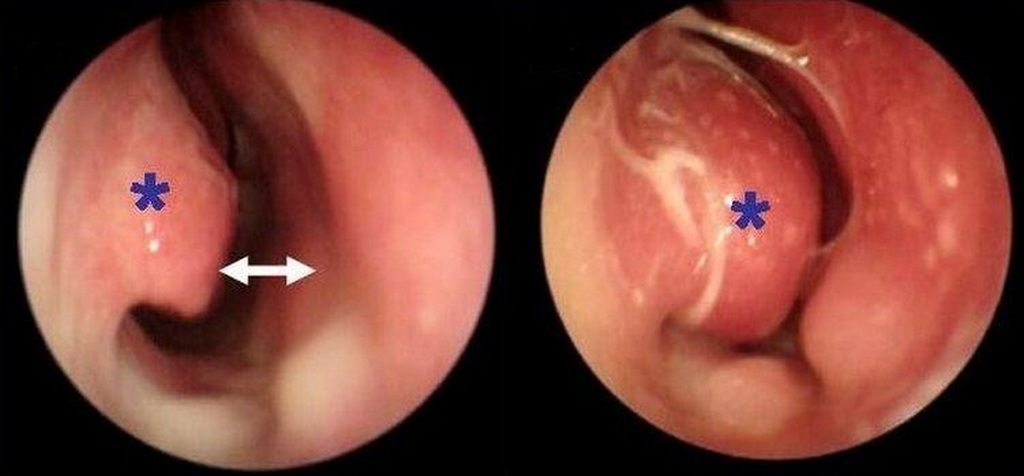
Произвести оценку степени аденоидных разрастаний позволяет эндоскопия.
Рис. 3. На фото разрастание ткани миндалин (вид в эндоскоп).
Рис. 4. При первой степени аденоидов носовые ходы перекрыты на 1/3 (слева). При второй — перекрыты на 2/3 (в центре), при третьей — почти полностью перекрыты (справа).
Глоточная миндалина своим основанием прикреплены к заднему своду носоглотки. Ее увеличение происходит за счет обильного разрастания соединительной ткани. Со временем миндалина заполняет весь купол носоглотки, распространяется на боковые стенки и даже на глоточные слуховые проходы. Форма их неправильная, с расщелинами, консистенция мягкая.
При аденоидах у детей регистрируется разная степень нарушения носового дыхания, что сопровождается заложенностью носа и изменением фонации (голос с носовым оттенком). Ребенок спит с полуоткрытым ртом, часто храпит. Сон беспокойный.
Рис. 5. При аденоидных разрастаниях ребенок спит с полуоткрытым ртом, часто храпит.
Аденоидиты у детей всегда начинаются остро, с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком. Появляются другие симптомы острого респираторного заболевания — кашель и першение в горле. Миндалины находятся в анатомической близости с носовой полостью и слуховыми проходами, поэтому они часто воспаляются при аденоидите. Воспаление носит экссудативный характер. Болевой симптом часто отсутствует или слабо выражен. Необходимо обращать особое внимание на состояние здоровья детей школьного возраста. При экссудативном среднем отите они почти никогда не жалуются на снижение слуха. А болевой синдром у таких детей слабо выражен.
Аденоидит часто сопровождает воспаление слизистой носа (ринит) и горла (фарингит). Выделения из носа носят вначале слизистый, а потом слизисто-гнойный характер. Кашель чаще беспокоит ребенка после сна — по утрам и после обеденного сна.
Рис. 6. Аденоидиты всегда начинаются остро с высокой температуры тела и резкого нарушения носового дыхания, связанного с насморком.
Заложенный нос, затрудненное носовое дыхание, полуоткрытый рот во время сна, склонность к острым респираторным заболеваниям и отитам — основные признаки аденоидов.
При передней риноскопии (осмотре через нос) можно видеть увеличенные аденоиды и их поверхность.
Задняя риноскопия является «классическим» методом диагностики. Она позволяет через рот с помощью специального зеркала определить аденоидные разрастания и их расположение. Процедура трудно выполнима у маленьких детей.
Пальцевое исследование носоглотки.
Пальцевое исследование носоглотки позволяет определить консистенцию и особенность строения миндалин.
Обзорная боковая рентгенография в боковой проекции позволяет определять степень разрастания глоточных миндалин.
Эндоскопические методы диагностики.
Эндоскопический метод является «золотым стандартом» диагностики аденоидов. Исследование может проводиться как через нос, так и через рот. При исследовании определяется характер выделений из носа, вовлечение в воспалительный процесс глотки, степень аденоидных вегетаций, их характер и расположение. Производится осмотр свода носоглотки и области слуховых проходов.
Рис. 7. При передней риноскопии (осмотре через нос) можно видеть увеличенные аденоиды и их поверхность аденоидов.
Рис. 8. Эндоскопический метод является «золотым стандартом» диагностики заболевания.
Рис. 9. На фото аденоиды закрывают почти весь носовой ход (вид в эндоскоп).
Рис. 10. Обзорная боковая рентгенография в боковой проекции позволяет определить степень разрастания глоточной миндалины.
- Аденоиды приводят к нарушению дыхания через рот, в результате чего воздух не достигает нужной глубины. Возникшая недостаточность не компенсируется. Снижение поступления кислорода в кровь характеризуется вялостью, снижением активности и трудоспособности, отставанием детей в учебе, частыми головными болями.
- Дыхание через рот способствует развитию ангин и атрофических фарингитов. Страдают нижние дыхательные пути. Воспаляется среднее ухо.
- Длительное течение заболевания сказывается на формировании лицевого скелета: отвисает нижняя челюсть, носогубные складки сглаживаются, рот полуоткрыт, твердое небо становится высоким и узким, что нарушает прикус. Лицо больного приобретает аденоидный вид.
- У детей с аденоидами формируется «куриная грудь».
- Развивается малокровие.
Рис. 11. Длительное течение заболевания сказывается на формировании лицевого скелета.
Рис. 12. При хроническом аденоидите неправильно формируется лицевой скелет: твердое небо становится высоким и узким, что нарушает прикус.
На выбор тактики лечения влияет степень аденоидных вегетаций и клиническая симптоматика:
- При аденоидах I степени проводится консервативная терапия.
- При аденоидах II-III степеней предлагается хирургическое лечение.
Если аденоидные разрастания небольшие и носовое дыхание нарушено незначительно, но отмечаются частые отиты, которые привели к снижению слуха, также показано хирургическое лечение.
Учитывая барьерную функцию аденоидов, особое значение приобретает необходимость применения консервативной терапии, особенно в раннем детстве. Направленность консервативных методов лечения:
- снять воспалительный процесс в лимфоидной ткани,
- снизить сенсибилизацию организма,
- повысить иммунитет.
- Перед началом лечения производится процедура очистки носа. Очищение полости носа рекомендуется проводить солевыми растворами, а при густом секрете применять муколитические препараты (Ринофлуимуцил, спрей для носа Naturade «Соляной раствор и алоэ»).
- Для элиминации микробной флоры используются антибиотики общего действия и антибиотики и антисептики местного применения.
Антибиотики для местного применения — Биопарокс, Полидекса.
Антисептики с антибактериальным, противовирусным и противогрибковым действием — Протаргол, Колларгол, Октенисепт. - Применение противоаллергических препаратов. Противоаллергические препараты применяются у детей с аллергическим ринитом — Назонекс, Полидекса, Назол Бэби.
Таблетированные кортикостероиды имеют массу противопоказаний и побочных эффектов. Назальные спреи, имеющие их в своем составе, редко оказывают побочные реакции. Иногда препараты этой группы назначаются в виде ингаляций. - Применение сосудосуживающих препаратов. Сосудосуживающие препараты в виде назальных деконгестантов (от congestion – закупорка, застой) облегчают состояние больных, нивелируют главные симптомы заболевания. Уменьшаются выделения из носа и отек слизистой, восстанавливается носовое дыхание. Рекомендовано выбирать деконденсанты с продолжительным сроком действия. Лучшими считаются комбинированные деконденсанты. В их состав входят компоненты с противоаллергическим действием, муколитики и антибиотики. Деконгестанты в виде спреев более 3-5 дней использовать не рекомендуется.
Рис. 13. В настоящее время широко используются для лечения гайморита комбинированные назальные спреи. Полидекса – назальный спрей, содержащий антибиотик, кортикостероид и сосудосуживающее средство.
Применение физиотерапевтических методик позволяет быстро снять явления острого аденоидита, сокращает сроки лечения, снижает риск рецидивов и уменьшает вероятность развития осложнений.
- Усиливает кровоток и снимает отечность лазерное излучение.
- Бактерицидное действие оказывает ультрафиолетовое облучение.
- Стимулирует иммунитет магнитотерапия.
- С помощью электрофореза лекарственные препараты вводятся через кожные покровы и слизистые оболочки.
- Ускоряют процессы выздоровления применение ультразвуковой методики.
Рис. 14. Применение физиотерапевтических методик позволяет быстро снять явления острого воспаления глоточной миндалины.
Адекватное лечение позволяет улучшить состояние ребенка, снизить степень гипертрофии аденоидных разрастаний.
При аденоидах II-III степеней предлагается хирургическое лечение — удаление аденоидов (аденотомия). Хирургическое лечение показано также в случаях, когда аденоидные вегетации небольшие и носовое дыхание нарушено незначительно, но отмечаются частые отиты, которые привели к снижению слуха.
- Удаление аденоидов производится специальным кольцевидным ножом (аденотомом). Наркоз может быть местным или кратковременным общим.
- Аденоиды срезаются аденотомом у самого основания и выбрасываются.
- Кровотечение останавливается.
- В течение первых суток показан постельный режим.
Удаление аденоидов эндоскопическим методом под наркозом позволяет осуществлять визуальный контроль операционного поля.
Рис. 15. На фото аденоиды удаляются эндоскопическим методом под наркозом.
В некоторых случаях у маленьких детей аденоидная ткань, которая остается после операции, начинает разрастаться. Тогда возникает необходимость провести повторную аденотомию.
Около 35% детей с аллергическим ринитом страдают аденоидитами. Аллергический ринит у них проявляется зудом, чиханием и водянистыми выделениями из носа. Аллергическое воспаление является главной причиной аденоидных разрастаний после удаления аденоидов. Поэтому детям с аллергией в послеоперационный период показан прием антигистаминных препаратов нового поколения сроком до 3-х месяцев.
Рис. 16. Удаление аденоидов проводится аденотомом.
Рис. 17. На фото а — гипертрофированная глоточная миндалина перекрывает почти весь носовой ход (аденоиды III степени); б — удаление аденоидов. Ребенок крепко зафиксирован в руках медицинской сестры; в — схематическое изображение положения аденотома; г — носоглотка свободна. Прошло 2 месяца после операции.
Рис. 18. На фото слева аденоиды до операции закрывают почти весь носовой ход. Справа — после операции носовой ход свободен.
Рис. 19. На фото аденоиды, удаленные во время операции.
Лечение аденоидов у детей с применением хирургических методов лечения приводит к снижению защитных факторов слизистой оболочки воздуховодных путей.
- Кровотечение.
- Инфицирование послеоперационной раны.
- Развитие абсцесса (заглоточного и бокового).
- Повреждение устья слуховой трубы.
- Попадание аденоидной ткани в дыхательные пути.
Адекватное лечение аденоидов с учетом особенностей организма ребенка
назначит только врач.
источник
Аденоиды в носу – так называют гипертрофию носоглоточной миндалины. С проблемой сталкиваются дети в возрасте 4-7 лет. Аденоиды приводят к хроническим заболеваниям носа и уха, поэтому требуют внимания. Симптомы зависят от стадии заболевания.
Патологически разросшаяся носоглоточная миндалина носит название “аденоиды”
Аденоиды в носу – это не отдельное новообразование, как например полипы, а следствие избыточного разрастания ткани носоглоточной миндалины. Это непарная миндалина, которая выполняет важную защитную функцию. Носоглоточная миндалина состоит из лимфоидной ткани, и именно ее разрастание приводит к образованию аденоидов.
В носоглоточной миндалине формируются и созревают иммунные клетки, а также антитела для борьбы с вирусами и инфекциями. Гипертрофия миндалины является детским заболеванием, что объясняется особенностью функционирования детской иммунной системы.
Взрослые с такой проблемой практически никогда не сталкиваются, за исключением редких случаев, когда заболевание было не вылечено в детстве. В целом, аденоиды лечат консервативными методами, но в тяжелых случаях целесообразно их удаление.
Основной причиной появления аденоидов в носу у детей является слабая иммунная система. Гипертрофия лимфоидной ткани призвана улучшить защитную функцию миндалины и увеличить количество иммунных клеток. Однако при увеличении размеров носоглоточной миндалины ухудшается процесс дыхания через нос, так как орган перекрывает часть сошника, вследствие чего местный иммунитет еще сильнее ослабляется. Результатом становятся заболевания ЛОР-органов, связанные с нарушением носового дыхания.
Причины и предрасполагающие факторы к развитию аденоидов:
- генетическая предрасположенность;
- частые ОРВИ;
- аллергические реакции;
- слишком сухой воздух;
- “детские” инфекционные болезни – ветрянка, корь, скарлатина;
- хронические заболевания верхних дыхательных путей;
- ослабленный иммунитет.
Одной из наиболее распространенных причин является генетическая предрасположенность. Доказано, что дети родителей, в детстве столкнувшихся с аденоидами, в большей степени подвержены этому заболеванию.
Предрасполагающим фактором является снижение общего иммунитета. Это может обусловлено различными причинами – от длительного приема антибиотиков до хронических заболеваний. Также одной из причин является наличие очага инфекции в организме, например, в случае хронического тонзиллита.
Одним из факторов, косвенно влияющих на развитие аденоидов, является слишком сухой или загрязненный воздух, которым дышит ребенок. Это объясняется тем, что носоглоточная миндалина выполняет роль своеобразного фильтра, очищая весь входящий через нос воздух. Если она не справляется со своими функциями, начинается процесс разрастания лимфоидной ткани и образовываются аденоиды.
По мере разрастания аденоиды постепенно перекрывают сошник, и дышать носом все сложнее
Тяжесть заболевания и симптомы патологии зависят от степени заболевания. Всего их три:
- Аденоиды 1 степени – самая легкая форма болезни. Носоглоточная миндалина увеличена незначительно, сошник перекрыт менее, чем на ⅓. Носовое дыхание ухудшается незначительно, однако наблюдается снижение иммунитета. Проблема этой степени в том, что болезнь прогрессирует без лечения.
- Аденоиды 2 степени в носу – заболевание средней степени тяжести. Сошник перекрыт больше, чем на ⅓, но меньше чем на ⅔. Носовое дыхание осложнено, но возможно, болезнь дает о себе знать снижением иммунитета, ночным храпом и частыми ОРВИ, синуситами или отитами.
- Аденоиды 3 степени в носу – самая тяжелая стадия болезни. Сошник перекрыт практически на 90% (иногда и больше), дыхание через нос невозможно. Отличительным признаком этой формы болезни является то, что ребенок дышит только через рот. Болезнь сложно поддается лечению, часто назначают удаление аденоидов в носу.
Для эффективного лечения аденоидов в носу необходимо своевременно обратиться к врачу и диагностировать разрастание носоглоточной миндалины.
Аденоиды – то детское заболевание, которое в 95% случаев проходит с возрастом. Как правило, уменьшение объема миндалины начинается в подростковом возрасте. Однако в некоторых случаях проблема остается и у взрослых.
Симптомы аденоидов в носу у взрослых и детей следующие:
- осложненное дыхание через нос;
- ночной храп;
- апноэ во сне (при аденоидах 3 степени);
- упадок сил;
- гнусавый голос;
- частые отиты и хронический ринит;
- снижение слуха;
- частые головные боли.
При аденоидах в носу у взрослых симптомы включают осложненное носовое дыхание и ночной храп. Все признаки и симптомы аденоидов в носу в целом одинаковы для взрослых и детей, однако в детском возрасте наблюдается общее снижение иммунитета и частые ОРВИ.
Достаточно часто диагностика аденоидов в носу у взрослых осуществляется случайно, например, если человек жалуется на ночной храп. Это объясняется тем, что болезнь характерна скорее для маленьких детей. Заподозрить аденоиды у взрослого можно при наличии хронического насморка и повышенной склонности к отитам, так как эти два заболевания являются типичными признаками аденоидов.
Самостоятельно нельзя выяснить, как именно выглядят аденоиды в носу, но увидеть разрастание лимфоидной ткани можно с помощью специального обследования. Это связано с тем, что носоглоточная миндалина находится глубоко в носоглотке и ее можно разглядеть только через нос с помощью специального устройства.
В целом, как точно выглядят аденоиды в носу у ребенка можно определить с помощью эндоскопии. Это обследование, в ходе которого в носоглотку вводится тонкая трубка с камерой на конце. С помощью такого обследования врач не только диагностирует степень аденоидов, но и покажет родителям картину разрастания носоглоточной миндалины, ведь изображение при эндоскопии выводится на монитор. На экране будет видна розовая лимфоидная ткань носоглоточной миндалины, выходящая за пределы носоглотки и перекрывающая часть сошника.
Из-за постоянного дыхания ртом организм ребенка недополучает кислород
Лечить аденоиды в носу необходимо своевременно, иначе осложнений не избежать. Опасность представляет не само разрастание лимфоидной ткани, а заболевания, с ним связанные. В числе осложнений:
- хронический отит;
- хронический синусит (гайморит);
- ухудшение слуха;
- появление дефектов речи;
- гипоксия;
- остановка дыхания во сне.
Хронический отит – это вялотекущий воспалительный процесс в среднем ухе. Он опасен перфорацией барабанной перепонки и снижением слуха. Отит не ведет к глухоте, но человек с хронической формой слышит примерно на 20% хуже здоровых людей.
Хронический синусит, в частности гайморит – еще одно распространенное осложнение аденоидов. Заболевание проявляется воспалением носовых пазух и требует комплексного лечения.
Еще одно распространенное осложнение – это появление дефектов речи. Так как ребенок не может дышать носом, он не выговаривает некоторые звуки. Также при нарушении носового дыхания наблюдается заметная гнусавость голоса.
Гипоксия, или кислородное голодание тканей – осложнение аденоидов 3 степени. Это связано с тем, что при дыхании через рот, организм испытывает недостаток в кислороде. В результате ухудшаются обменные процессы, снижается качество сна, страдают когнитивные функции. Особенно это заметно у детей младшего школьного возраста, которые испытывают проблемы с концентрацией внимания на уроках из-за того, что головному мозгу не хватает кислорода.
Самое опасное осложнение – ночные апноэ. Это нарушение проявляется как кратковременная остановка дыхания во сне. В тяжелых случаях существует риск полной остановки дыхания.
Прежде чем разобраться, как лечить аденоиды в носу, следует выяснить степень разрастания лимфоидной ткани. Для этого необходимо обратиться к отоларингологу и пройти обследование.
Сначала врач просто осмотрит пациента. Проводится риноскопия – в нос вставляется небольшая металлическая воронка, позволяющая визуально осмотреть носоглотку. Для получения более детальной картины применяется эндоскопическое обследование, рентгенография или КТ носоглотки.
Дополнительно назначают общий и биохимический анализ крови для выявления хронического воспалительного процесса.
Лечить аденоиды в носу начинают со второй степени. При заболевании легкой формы (1 степень) применяется только симптоматическая терапия, если аденоиды дают о себе знать отитом или синуситом. А вот аденоиды в носу третьей степени или стадии чаще всего лечат хирургическим методом. Окончательный выбор метода терапии зависит от сопутствующих симптомов и наличия осложнений. Лечение аденоидов назначается только отоларингологом и в индивидуальном порядке.
Дозировка: капать следует утром, днем и вечером (количество капель подбирается врачом исходя из возраста пациента)
Под консервативной терапией понимает медикаментозное лечение и физиотерапия. Она наиболее эффективна при аденоидах 1 и 2 степени. Если заболевание удалось обнаружить на 1 стадии, при этом вовремя начато лечение, в большинстве случаев удается остановить процесс гипертрофии миндалины и снизить риск осложнений.
Медикаментозная терапия направлена на купирование симптомов и включает:
- полоскание носа;
- использование капель в нос;
- прием антибиотиков (при воспалении);
- укрепление иммунитета.
Аденоиды у детей в носу требуют комплексного лечения. Для начала необходимо восстановить носовое дыхание. Для этого применяют ряд препаратов в каплях – сосудосуживающие, антисептические, антибактериальные или иммуностимулирующие препараты.
Если заболевание осложнено острым отитом или бактериальным синуситом, назначают антибиотики. Чаще всего применяют антибактериальные препараты широкого спектра действия, которые эффективны против стафилококков и стрептококков – возбудителей отитов и синуситов у детей. При воспалении среднего уха дополнительно необходимы антибактериальные капли.
После курса лечения, направленного на устранение болезни, спровоцированной аденоидами в носу, лечащий врач может подобрать иммуностимуляторы, так как для предотвращения обострения необходимо укрепить общий иммунитет.
Для восстановления функции носоглоточной миндалины и дезинфекции очага инфекции применяют физиотерапию. Чаще всего используется УФ-облучение.
При хроническом насморке показано профессиональное промывание носа – процедура “кукушка”. В домашних условиях для промывания используют морскую воду (спреи Хьюмер, Аквамарис). Для уменьшения отека носоглотки нередко назначают таблетки от аллергии.
Способ удаления зависит от многих нюансов и назначается только после проведения всех осмотров и диагностических мероприятий
Удаление аденоидов детям назначают в случае неэффективности консервативной терапии. Показанием к проведению операции может выступать апноэ и частые обострения болезней, связанных с аденоидами. К примеру, если ребенок болеет отитом больше 4 раз в год, может быть принято решение об удалении носоглоточной миндалины.
Аденоиды у взрослых диагностируются очень редко и подлежат удалению. Дело в том, что иммунитет взрослого человека, в отличие от ребенка, не сильно страдает из-за отсутствия носоглоточной миндалины, поэтому проще удалить причину всех проблем со здоровьем, чем регулярно лечить отит или синусит.
Операцию по удалению аденоидов проводят под общей или местной анестезией. Метод удаления аденоидов в носу у детей выбирается по рекомендациям детского врача. Сегодня клиники предлагают множество малоинвазивных операций с минимальными рисками осложнений, например, эндоскопическая резекция и удаление аденоидов лазером.
Операция позволяет вылечить аденоиды в носу навсегда. Реабилитационный период длится около недели, в первые дни чувствуется общее недомогание из-за послеоперационной раны, но оно быстро проходит.
Нос пациента после удаления аденоидов практически не меняется, но в первые 10-14 дней остается рана в носоглотке, которая достаточно быстро восстанавливается. Уже на второй день, после того как спадет послеоперационный отек, человек почувствует облегчение и сможет дышать носом. Окончательно отечность носоглотки проходит максимум через две недели, и к этому времени полностью восстанавливается возможность дышать через нос. Примерно в это же время проходит храп и ночное апноэ, человек нормально дышит во сне, лучше высыпается. После удаления аденоидов проходит чувство хронической усталости, связанное с недостатком кислорода.
Несмотря на быстрое облегчение, удаление аденоидов не всегда обязательно. При легких формах гипертрофии удается нормализовать процесс носового дыхания и улучшить качество жизни консервативными методами. Не стоит спешить удалять аденоиды, так как носоглоточная миндалина выполняет важную функцию. В то же время, если консервативная терапия не помогает, лучше удалить аденоиды как можно раньше, чтобы избежать возможных осложнений.
источник
3 степень аденоидов – патологического разрастания (гипертрофии) носоглоточной миндалины – последняя стадия заболевания, которая связана с нарушением носового дыхания и чревата множеством опасных осложнений, в том числе и необратимых.
Чаще всего аденоиды развиваются у детей (от 2-3 лет до 6-8). С возрастом заболевание встречается реже, так как аденоидная ткань перестает быть склонной к гипертрофии, как в детском возрасте. Аденоиды встречаются и у взрослых, но, как правило, приобретаются они в детстве.
По данным статистики, у 10-12% детей регистрируется патологическое разрастание аденоидной ткани той или иной степени тяжести. Нередко заболевание впервые выявляют уже на поздней стадии процесса, так как на начальных этапах они имеют малосимптомное течение и не обращают на себя внимания ни ребенка, ни его родителей. Помочь обнаружить аденоиды на ранней стадии, в отсутствие симптомов может только профилактический осмотр у врача.
В ряде случаев при аденоидах 3 степени лечение без операции возможно, а у некоторых пациентов даже на начальной стадии заболевания при устойчивом снижении слуха может потребоваться хирургическое вмешательство.
Среди причин гипертрофии носоглоточной миндалины выделяют частые простудные заболевания, детские инфекции, аллергию, а также наследственную предрасположенность. Так, если у одного или обоих родителей в детстве были аденоиды, вероятность появления их у ребенка 70%.
Причиной служит и сам детский возраст – дети, в силу неразвитости иммунной системы, склонны к простудным заболеваниям, а ткани их организма при воспалении, особенно длительном, легко гипертрофируются. Аденоидные разрастания создают еще больше предпосылок для проникновения инфекции в респираторные пути, а инфекционное воспаление способствует дальнейшему разрастанию аденоидных вегетаций – происходит образование порочного круга.
Факторам риска является проживание в экологически неблагоприятных районах, длительное пребывание в плохо проветриваемых и пыльных (а также чрезмерно чистых, вымываемых с большим количеством бытовой химии) помещениях, нерациональное питание.
В клинической картине заболевания выделяют 3 стадии в зависимости от степени гипертрофии носоглоточной миндалины. Степень определяется высотой, на которую аденоиды перекрывают сошник или просвет носовых ходов:
- Аденоиды перекрывают носовые ходы примерно на треть.
- Носовые ходы перекрыты более чем на 50% (2/3).
- Носовые ходы заблокированы более чем на 2/3.
Рассмотрев, как выглядят аденоиды 3 степени на фото можно увидеть, что разросшаяся носоглоточная миндалина перекрывает просвет носовых ходов практически полностью.
Аденоиды на поздней стадии своего развития проявляются отсутствием носового дыхания, а поскольку нос не дышит, ребенок вынужден большую часть времени дышать ртом. Из-за этого организм недополучает 18-20% кислорода, что в детском возрасте может иметь крайне неблагоприятные последствия.
По данным статистики, у 10-12% детей регистрируется патологическое разрастание аденоидной ткани той или иной степени тяжести.
Хроническое кислородное голодание приводит к нарушению сна (беспокойный сон), головным болям, быстрой утомляемости, что, в свою очередь, становится причиной нарушения когнитивных функций (сообразительность, память, концентрация внимания), отставания в умственном и физическом развитии.
Меняется и внешность ребенка. Постоянно открытый рот вызывает формирование «аденоидного» лица – с удлиненной нижней челюстью и неправильным прикусом. Кожа такого пациента бледная, под глазами часто темные круги.
Часто аденоиды третьей степени сопровождаются выделениями из носа, слизистыми или слизисто-гнойными. Эти выделения у маленьких детей, стекая по задней стенке носоглотки, вызывают непродуктивный кашель.
Поскольку вдыхаемый воздух не проходит очистку и согревание в носу, такие дети подвержены респираторным инфекциям. Сами аденоиды тоже воспаляются, развивается аденоидит. В воспаление часто вовлекаются небные миндалины (тонзиллит), слуховая труба (евстахиит), среднее ухо (отит). Нередко развиваются нарушения слуха.
В случае развития воспаления у больного повышается температура тела и ухудшается общее состояние – этим аденоидит отличается от аденоидов.
В отсутствие своевременного и адекватного лечения аденоиды являются постоянным источником инфекции в организме, в патологический процесс могут вовлекаться верхние и нижние дыхательные пути (ринит, синусит, бронхит, пневмония), сердечно-сосудистая, мочевыделительная система, желудочно-кишечный тракт.
Для постановки диагноза используются данные анамнеза и риноскопии. С целью дифференциальной диагностики может применяться рентгенография, компьютерная томография, эндоскопическая риноскопия.
В большинстве случаев достаточно обычной риноскопии и внешнего осмотра.
Аденоидные разрастания создают еще больше предпосылок для проникновения инфекции в респираторные пути, а инфекционное воспаление способствует дальнейшему разрастанию аденоидных вегетаций – происходит образование порочного круга.
Известный педиатр Комаровский отмечает, что показаниями к хирургическому удалению аденоидов являются не стадия заболевания и размер гипертрофированной носоглоточной железы, а имеющиеся клинические признаки. Так, в ряде случаев при аденоидах 3 степени лечение без операции возможно, а у некоторых пациентов даже на начальной стадии заболевания при устойчивом снижении слуха может потребоваться хирургическое вмешательство.
Решение о том, удалять или нет аденоиды, принимает лечащий врач вместе с родителями ребенка. Врач должен подробно обрисовать родителям все «за» и «против» для того, чтобы они могли принять информированное решение.
Операция необходима тогда, когда происходит деформация лицевого скелета, длительная гипоксия, нарушение слуха, рецидивы отитов, частые инфекционные заболевания на фоне отсутствия носового дыхания. При наличии абсолютных показаний операция по удалению аденоидов может осуществляться в любом возрасте.
Консервативная терапия наиболее эффективна на ранних стадиях аденоидов, однако в некоторых случаях активное ее проведение может оказаться результативным и при аденоидных вегетациях третьей степени. Лечение в основном местное, оно включает промывание носоглотки солевыми растворами и растворами антисептиков, применение антигистаминных, противовоспалительных препаратов в виде капель или ингаляций при помощи небулайзера. При аденоидите может потребоваться антибиотикотерапия, прием жаропонижающих препаратов.
В отсутствие острого воспаления прибегают и к физиотерапии. Эффективны электрофорез лекарственных средств, УВЧ-терапия, ультрафиолетовое облучение, ингаляции, лазерная терапия.
Нередко заболевание впервые выявляют уже на поздней стадии процесса, так как на начальных этапах они имеют малосимптомное течение и не обращают на себя внимания ни ребенка, ни его родителей.
Народные средства на этой стадии заболевания играют лишь вспомогательную роль. Из народных средств при аденоидах активно используются капли на основе масла туи, отзывы тех, кто использовал этот препарат, позволяют сделать вывод о его эффективности. Кроме того, капли для носа изготавливают из масла аниса, настойки зверобоя, сока свеклы, прополиса. Все подобные процедуры должны проходить согласование с лечащим врачом.
Перед удалением аденоидов необходима подготовка, которая в первую очередь, заключается в медицинском обследовании. Назначаются лабораторные анализы: общий анализ крови и мочи, биохимический анализ крови, анализы на ВИЧ, гепатиты, сифилис, определение группы крови и резус-фактора, коагулограмма. Проводится санация полости рта, если имеются другие очаги инфекции, их вначале вылечивают и только потом проводят операцию.
Хирургическое иссечение аденоидных вегетаций проводится, как правило, под местной анестезией, которая сопровождается седацией (приемом успокоительных средств). К общему наркозу прибегают в редких случаях, когда местная анестезия нежелательна.
Удаление аденоидов занимает от 10 до 15 минут. Современная модификация операции – эндоскопическая аденотомия, которая отличается от классической меньшим количеством осложнений, и потому предпочтительна, особенно для детей.
Кроме того, удалять аденоиды можно при помощи лазера, радиоволн, методами коблации, электрокоагуляции. Наибольшей популярностью пользуется лазерное удаление аденоидов, которое может быть разовым или постепенным. И в том и в другом случае обеспечивается стойкий результат и практическое отсутствие побочных эффектов.
В отсутствие своевременного и адекватного лечения аденоиды являются постоянным источником инфекции в организме, в патологический процесс могут вовлекаться верхние и нижние дыхательные пути, сердечно-сосудистая, мочевыделительная система, желудочно-кишечный тракт.
После хирургической операции пациент отправляется домой в тот же день или через день. В первый день-два после хирургического вмешательства может возникать рвота сгустками крови, после операции или на следующий день у больного может повыситься температура тела. В случае рвоты никаких лечебных мер не требуется. При повышении температуры ребенку можно дать жаропонижающее, однако нельзя принимать препараты, в состав которых входит ацетилсалициловая кислота, так как это может спровоцировать кровотечение.
Что делать в восстановительном периоде? В течение недели ребенку следует избегать слишком людных мест, поскольку организм в этот период ослаблен, и высок риск инфекционного заражения. Две-три недели пациентам не рекомендуется посещать бани, сауны, длительно пребывать на жаре, под прямыми солнечными лучами. В течение месяца после операции следует избегать физических нагрузок.
На период заживления операционной раны назначается щадящая диета. В первые несколько дней рекомендуется употреблять жидкую и полужидкую пищу, которая должна быть комфортной температуры и не содержать раздражающих слизистую оболочку продуктов. Следует исключить из рациона соления, маринады, пряные, острые блюда, кислые продукты, газированные напитки, концентрированные соки и компоты. По мере заживления тканей рацион расширяют, по-прежнему следя за тем, чтобы пища не была твердой, слишком холодной, горячей и раздражающей.
В послеоперационном периоде рекомендуются регулярные занятия дыхательной гимнастикой, которая поможет быстрее снять отек, восстановить ткани, а также избавиться от привычки дышать ртом.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: 2004-2007 «Первый Киевский медицинский колледж» специальность «Лабораторная диагностика».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Каждый человек хотя бы раз в жизни обращался к стоматологу, на земле практически не осталось людей, которые не испытывали зубной боли и не нуждались в помощи да.
источник

Аденоиды у детей могут возникать в раннем дошкольном возрасте и сохраняться на протяжении нескольких лет. В средней школе они обычно уменьшаются в размерах и постепенно атрофируются.
У взрослых людей не встречаются аденоиды: симптомы болезни характерны только для детского возраста. Даже если в детстве у вас было это заболевание, в зрелом возрасте оно не возвращается.
Что это такое? Аденоиды в носу у детей – это не что иное, как разрастание ткани глоточной миндалины. Это анатомическое образование, которое в норме является частью иммунной системы. Носоглоточная миндалина, держит первую линию обороны против различных микроорганизмов, стремящихся попасть в организм с вдыхаемым воздухом.
При болезни миндалина увеличивается, а когда воспаление проходит, возвращается в нормальный вид. В том случае, когда время между болезнями слишком мало (скажем, неделя или и того меньше), разрастания не успевают уменьшаться. Таким образом, находясь в состоянии постоянного воспаления, они разрастаются еще больше и иногда «набухают» до такой степени, что перекрывают всю носоглотку.
Патология наиболее типична для детей в возрасте 3 – 7 лет. Редко диагностируются у детей до года. Разросшаяся аденоидная ткань часто подвергается обратному развитию, поэтому в подростковом и взрослом возрасте аденоидные вегетации практически не встречаются. Несмотря на такую особенность, игнорировать проблему нельзя, так как разросшаяся и воспаленная миндалина является постоянным источником инфекции.
Развитию аденоидов у детей способствуют частые острые и хронические заболевания верхних дыхательных путей: фарингит, тонзиллит, ларингит. Пусковым фактором для разрастания аденоидов у детей могут явиться инфекции – грипп, ОРВИ, корь, дифтерия, скарлатина, коклюш, краснуха и др. Определенную роль в разрастании аденоидов у детей может играть сифилитическая инфекция (врожденный сифилис), туберкулез. Аденоиды у детей могут встречаться как изолированная патология лимфоидной ткани, однако значительно чаще они сочетаются с ангинами.
В числе прочих причин, приводящих к возникновению аденоидов у детей, выделяют повышенную аллергизацию детского организма, гиповитаминозы, алиментарные факторы, грибковые инвазии, неблагоприятные социально-бытовые условия и др.
В нормальном состоянии аденоиды у детей симптомов, мешающих обычной жизни, не имеют – ребенок их просто не замечает. Но в результате частых простудных и вирусных заболеваний аденоиды, как правило, увеличиваются. Происходит это потому, что для выполнения своей непосредственной функции удержания и уничтожения микробов и вирусов аденоиды усиливаются посредством разрастания. Воспаление миндалин – это и есть процесс уничтожения болезнетворных микробов, который и является причиной увеличения желез в размерах.
Основными признаками аденоидов можно назвать следующие:
- частый длительный насморк, который с трудом поддается лечению;
- затрудненное носовое дыхание даже при отсутствии насморка;
- постоянные слизистые выделения из носа, которые приводят к раздражению кожи вокруг носа и на верхней губе;
- вдохи с открытым ртом, нижняя челюсть при этом отвисает, носогубные складки сглаживаются, лицо приобретает безразличное выражение;
- плохой, беспокойный сон;
- храп и сопение во сне, иногда – задержка дыхания;
- вялое, апатичное состояние, снижение успеваемости и работоспособности, внимания и памяти;
- приступы ночного удушья, характерные для аденоидов второй-третьей степени;
- постоянный сухой кашель по утрам;
- непроизвольные движения: нервный тик и моргание;
- голос теряет звучность, становится тусклым, с хрипотцой;вялость, апатия;
- жалобы на головную боль, которая возникает из-за недостатка поступления кислорода в головной мозг;
- снижение слуха – ребенок часто переспрашивает.
Современная отоларингология разделяет аденоиды на три степени:
- 1 степень : аденоиды у ребенка невелики. При этом днём ребёнок дышит свободно, затруднённость дыхания ощущается ночью, в горизонтальном положении. Ребёнок часто спит, приоткрыв рот.
- 2 степень : аденоиды у ребенка значительно увеличены. Ребёнок вынужден всё время дышать через рот, ночью довольно громко храпит.
- 3 степень : аденоиды у ребенка полностью или почти полностью перекрывают носоглотку. Ребёнок плохо спит по ночам. Не имея возможности восстановить свои силы во время сна, днём он легко утомляется, внимание рассеивается. У него болит голова. Он вынужден постоянно держать рот открытым, в результате чего меняются черты лица. Носовая полость перестаёт вентилироваться, развивается хронический насморк. Голос становится гнусавым, речь – невнятной.
К сожалению, родители зачастую обращают внимание на отклонения при развитии аденоидов только при 2-3 стадии, когда затрудненное или отсутствующее носовое дыхание ярко выражено.
Как выглядят аденоиды у детей, предлагаем к просмотру подробные фото.
В случае возникновения аденоидов у детей существует два вида лечения – хирургическое и консервативное. Когда это только возможно, врачи стремятся избегать оперативного вмешательства. Но в некоторых случаях без него не обойтись.
Консервативное лечение аденоидов у детей без операции – самое правильное, приоритетное направление в терапии гипертрофии глоточной миндалины. Прежде, чем соглашаться на операцию, родителям следует использовать все доступные способы лечения, позволяющие избежать аденотомии.
Если ЛОР настаивает на хирургическом удалении аденоидов – не торопитесь, это не срочная операция, когда нет времени на раздумье и дополнительное наблюдение и диагностику. Подождите, последите за ребенком, послушайте мнение других специалистов, сделайте диагностику спустя несколько месяцев и пробуйте все консервативные способы.
Вот если медикаментозное лечение не дает желаемого эффекта, и у ребенка в носоглотке постоянный хронический воспалительный процесс, тогда для консультации следует обращаться к оперирующим врачам, тем, кто сам делает аденотомию.
При выборе – аденотомия или консервативное лечение нельзя опираться исключительно на степень разрастания аденоидов. При 1-2 степени аденоидов большинство считают, что удалять их не нужно, а при 3 степени просто обязательна операция. Это не совсем верно, все зависит от качества диагностики, зачастую бывают случаи лжедиагностики, когда обследование производится на фоне болезни или после недавней простуды, ребенку устанавливают диагноз 3 степени и советуют аденоиды удалить оперативно.
А спустя месяц аденоиды заметно уменьшаются в размерах, так как были увеличены из-за воспалительного процесса, при этом ребенок нормально дышит и не слишком часто болеет. А бывают случаи, наоборот, при 1-2 степени аденоидов ребенок страдает от постоянных ОРВИ, рецидивирующего отита, во сне происходит синдромом апноэ – даже 1-2 степень может быть показанием к удалению аденоидов.
Также про аденоиды 3 степени расскажет известный педиатр Комаровский:
Комплексная консервативная терапия используется при умеренном неосложненном увеличении миндалин и включает лечение медикаментозными препаратами, физиотерапию и упражнения дыхательной гимнастики.
Обычно назначаются следующие препараты:
- Противоаллергические (антигистаминные) – тавегил, супрастин. Используются для уменьшения проявлений аллергии, они устраняют отечность тканей носоглотки, болевые ощущения и количество отделяемого.
- Антисептики для местного применения – колларгол, протаргол. Эти препараты содержат серебро и уничтожают патогенную микрофлору.
- Гомеопатия – самый безопасный из известных методов, хорошо сочетающийся с традиционным лечением (правда, эффективность метода очень индивидуальна – кому-то помогает хорошо, кому-то слабо).
- Промывания . Процедура удаляет гной с поверхности аденоидов. Выполняет ее только врач способом «кукушка» (введением раствора в одну ноздрю и его отсоса из другой вакуумом) или носоглоточным душем. Если решите заняться промываниями дома, загоните гной еще глубже.
- Физиотерапия . Эффективны кварцевания носа и горла, а также лазерная терапия с проведением световода в носоглотку через нос.
- Климатотерапия – лечение в специализированных санаториях не только сдерживает разрастание лимфоидной ткани, но и оказывает положительное действие на детский организм в целом.
- Поливитамины для укрепления иммунитета.
Из физиопроцедур используются прогревание, ультразвук, ультрафиолет.
Аденотомия – это удаление глоточных миндалин хирургическим вмешательством. О том, как удаляют аденоиды у детей, лучше всего расскажет лечащий врач. В двух словах глоточная миндалина захватывается и отрезается специальным инструментом. Делается это одним движением и вся операция занимает не более 15 минут.
Нежелательный способ лечения заболевания по двум причинам:
- Во-первых, аденоиды быстро вырастают и при наличии предрасположенности к данному заболеванию снова и снова будут воспаляться, а любая операция, даже такая простая, как аденотомия, — стресс для детей и родителей.
- Во-вторых, глоточные миндалины выполняют барьерно-защитную функцию, которая в результате удаления аденоидов оказывается потерянной для организма.
Помимо этого, для того чтобы провести аденотомию (то есть, удаление аденоидов) необходимо иметь показания. К таковым относятся:
- частое возникновение рецидива заболевания (более четырех раз в год);
- признанная неэффективность проводимого консервативного лечения;
- появление остановки дыхания во сне;
- появление различных осложнений (артрит, ревматизм, гломерулонефрит, васкулит);
- нарушения дыхания носом;
- очень частые повторяющиеся отиты;
- очень частые повторяющиеся ОРВИ.
Стоит понимать, что операция – это своеобразный подрыв иммунной системы маленького пациента. Поэтому долгое время после вмешательства его нужно оберегать от воспалительных заболеваний. Постоперационный период обязательно сопровождается медикаментозной терапией – в противном случае существует риск повторного разрастания ткани.
Противопоказаниями к аденотомии являются некоторые болезни крови, а также кожные и инфекционные болезни в остром периоде.
источник
Аденоиды это патологическое разрастание лимфоидной ткани, вызванное чрезмерным поступлением вирусных и инфекционных агентов в организм пациента. Чтобы понять, где находятся аденоиды и как они выглядят, необходимо кратко разобраться в анатомии носоглотки.
Где находятся аденоиды у ребенка и взрослого? Для начала следует разобраться в том, что такое аденоиды.
Все знают, что такое небные миндалины (гланды): они расположены по сторонам от глоточного кольца и выполняют барьерную роль.
Но в организме человека определяются также:
- трубные миндалины,
- язычная и глоточная миндалины.
Глоточная миндалина — это скопление лимфоидной ткани. Располагается она на границе носоглотки и дыхательных путей, препятствуя поступлению инфекции в трахею, бронхи и легкие.
Как правило, разрастание лимфоидной ткани приходится на возраст 5-12 лет. В более поздние годы происходит атрофия носоглоточной миндалины и спонтанный регресс аденоидного процесса. Это не всегда так, в противном случае у взрослых болезнь не встречалась бы.
Триггером (спусковым механизмом) патологического процесса является постоянное воздействие на носоглотку болезнетворных микроорганизмов.
Многое зависит от этапа развития процесса у человека. Где искать аденоиды, в горле или в носу и можно ли найти их самостоятельно?
Глоточная миндалина в своем нормальном состоянии выглядит как гребнеобразная структура, покрытая небольшими ворсистыми сосочками.
Некоторые определения
Увеличенные аденоиды на первой стадии разрастаются не до столь существенных размеров, чтобы их можно было увидеть невооруженным глазом.
При проведении осмотра с помощью зеркал определяется гиперемированный участок лимфоидной ткани размером 0.5-2 см. Разрастается он неравномерно.
О первой степени аденоидов можно говорить, когда закрыто не более трети сошника и хоан.
Воспаленные аденоиды первой степени почти не доставляют дискомфорта пациенту, потому диагноз на столь ранней стадии ставится редко.
Разрастания глоточной миндалины данной степени видны даже без помощи специального оборудования. Визуально увеличенная глоточная миндалина выглядит как структура, представленная множеством округлых образований, некогда бывших сосочками.
Диагностический осмотр проводится через оба хода для более точной оценки процесса (аденоиды видны и в носу, и в горле). 2-я степень характеризуется закрытием половины сошника и хоан.
Это наиболее запущенная стадия течения заболевания. Глоточная миндалина видна даже при беглом рутинном осмотре с помощью шпателя.
Сразу за мягким небом определяются многочисленные округлые образования различного размера, розового или малиново-красного цвета. Хоаны и сошник перекрыты полностью или почти полностью.
В данном случае постановка диагноза сложностей не представляет.
Как выглядят удаленные аденоиды? Все зависит от степени и объемов резекции.
- При полном удалении визуально аденоиды не определяются.
- Частичная резекция приводит к сохранению некоторых структур гипертрофированной миндалины.
Исходя из объема оставленных тканей, аденоиды после удаления могут выглядеть как единичные узелки или уплотнения незначительных размеров (классическая форма резекции предполагает максимальное иссечение патологических тканей, остается не более 0.3-1 см).
источник
Как показывает статистика, аденоиды у детей 3-12 лет встречаются довольно-таки нередко. Более того, ЛОР-врачи свидетельствуют, что это одна из самых частых проблем, с которой к ним обращаются маленькие пациенты. Опасно ли это? Из-за чего они появляются? Как определить аденоид у ребенка? Какое требуется лечение? Так ли необходимо хирургическое удаление аденоидов с точки зрения современной медицины? На эти и другие важные вопросы вы получите исчерпывающие ответы в статье.
Фото, признаки аденоидов у детей помещены в этой статье. Но что это такое? Так называются чрезмерно увеличенные, разросшиеся глоточные миндалины. Если они, помимо этого, воспалены, то можно говорить о заболевании под названием аденоидит.
Сама же глоточная миндалина — это небольших размеров железа, которую можно обнаружить на задней стенке гортани. Она дополнительно разделяется на несколько долей. Данный орган является составляющей иммунной системы. Главная его задача — воспроизведение лимфоцитов. То есть, клеток, которые защищают организм человека от вирусов, бактерий и иных вредных чужеродных агентов.
Но когда глоточная миндалина разрастается, она из полезного органа превращается в патологический, является угрозой здоровью. Почему многие родители стремятся узнать, как определить аденоиды у ребенка? Дело в том, что разросшиеся глоточные миндалины — это именно типичная детская проблема. Притом достаточно редко встречается у малышей до 2 лет и у подростков. Пик заболеваемости аденоидитом приходится на промежуток от 3 до 12 лет. Как показывает статистика, на одну тысячу детей здесь — 27 страдающих от этой болезни.
Важно знать, как определить аденоид у ребенка. Но нужно и представлять, почему у детей может развиться такая патология. Ее основные причины следующие:
- Частые простуды и инфекционные заболевания, которые как-либо затрагивают состояние слизистой выстилки носоглотки. Например, корь, краснуха, мононуклеоз.
- Плохая экологическая обстановка в районе проживания ребенка.
- Генетическая предрасположенность. Поэтому родители, в своем детстве страдавшие от этой проблемы, обязательно должны знать, как определить аденоид у ребенка.
- Склонность к аллергии, наличие бронхиальной астмы. Именно эти патологии отмечаются у 65 % детей, у которых был диагностирован аденоидит.
- Неблагоприятные как климатические, так и микроклиматические условия. Как то: сухость или загазованность выхлопами воздуха, наличие в нем большого количества взвешенной пыли. Это все приводит к пересыханию слизистых оболочек, что и делает их очень уязвимыми.
Как определить аденоиды у ребенка в носу? Самый лучший способ — это обратиться к ЛОР-специалисту при малейших тревожных симптомах. Ведь заболевание постоянно прогрессирует и его опасно игнорировать.
Различается несколько стадий развития аденоидов, каждая со своими индивидуальными характеристиками:
- Миндалина разрослась незначительно. Она перекрывает только определенную часть носового прохода. Специфических признаков проблемы на этом этапе не особо много. Только несколько затрудненное дыхание у ребенка, особенно в ночное время.
- Аденоиды практически удваиваются в размерах и закрывают уже до 2/3 носового прохода. Как определить аденоиды у ребенка в носу на этом этапе? Их, конечно, не увидеть невооруженным глазом. Ребенок постоянно жалуется на затрудненное дыхание, страдает от храпа, дышит с приоткрытым ртом.
- Миндалина полностью перекрывает носовой просвет. На такой стадии болезни дыхание носом становится невозможным.
Признаки аденоидов у ребенка на раннем этапе заболевания, как правило, неспецифичны. Родителям порой кажется, что у детей обычный насморк или простуда. Но есть и специфические симптомы, которые ни в коем случае нельзя оставлять без внимания:
- Затрудненное дыхание носом.
- Ребенок начинает похрапывать во сне.
- Больному сложно глотать пищу. Иногда он даже давится ею во время приема еды.
- Ребенок может жаловаться на то, что у него в носу находится инородное тело. При этом при сморкании ничего не обнаруживается.
- Голос у детей становится тихим и глухим. Все время ощущение, что они говорят «в нос».
- Ребенок периодически или постоянно дышит ртом.
- Вы отмечаете у него постоянную раздражительность и хроническую усталость.
В обзоре были представлены фото, симптомы и признаки аденоидов у детей. Мы знаем, как проявляют себя разросшиеся миндалины. Теперь представим симптомы стадии болезни, когда она обращается в воспаление — аденоидит:
- Насморк, против которого обычные препараты фактически бессильны.
- Высокая температура.
- Головная боль.
- Постоянная сонливость.
- Общая слабость.
- Снижение аппетита.
- Жалобы на тошноту.
- Хроническое покашливание.
- Боль в носу, ушах, горле. В некоторых случаях отмечается незначительное ухудшение слуха.
Как определить аденоиды у ребенка дома? Сравните его состояние с вышеописанными симптомами. Если они совпадают, есть повод срочно записаться на прием к ЛОР-специалисту. Только доктор сможет стопроцентно точно определить, наблюдается ли подобная патология.
Как распознать аденоиды у ребенка? Необходимо специальное обследование. В его рамках проводится осмотр глотки в зеркалах. Используется специальный прибор с круглым маленьким зеркалом (не более 10 мм) в диаметре. С его помощью осматривают зону миндалины, начинающуюся за мягким небом.
Как распознать аденоиды у ребенка 3 лет? С помощью данного зеркального прибора, который помогает осмотреть глотку там, где ее никак не будет вино невооруженным глазом. Далее доктор определяет стадию прогресса патологии. На основе наблюдений он может выявить и причину заболевания.
Кроме того, зеркальный прибор помогает разглядеть и состояние самой увеличенной миндалины. Она может быть воспаленной, покрытой слизью, гноем или же опухшей из-за аллергической реакции.
Как распознать аденоиды у ребенка 2 лет? Самый рекомендованный способ — эндоскопическое обследование. Что это такое? Осмотр с помощью миниатюрного прибора с камерой и подсветкой на конце. Его вводят через носик ребенка. Все, что снимает камера, транслируется на экран монитора. Доктор и родители сразу же могут увидеть состояние аденоидов.
Подобная процедура не проводится на стадии обострения заболевания, только в период ремиссии, чтобы получить более информативную и точную картину. Но и во время обострения эндоскопия поможет определить гипертрофию миндалин, наличие слизи, отека или гноя на их поверхности.
Чтобы поставить более точный диагноз, ребенка после эндоскопического обследования направляют и на анализ крови — общий и биохимический. Это диагностическое мероприятие помогает выявить аллергическую предрасположенность или же наличие воспалительных процессов.
Ранее в среде ЛОР-специалистов было популярно так называемое пальцевое исследование аденоидов. Проходило оно очень просто: доктор помещал пальцы в глотку ребенка и проводил ощупывание увеличенных миндалин. Это позволяло определить как их размер, так и консистенцию. Что провоцировало глубокий шок, рвоту у маленьких пациентов.
Конечно, такое обследование было более информативнее того же осмотра в зеркалах. Ведь при пальпировании можно определить степень патологии, а также прощупать сами миндалины. Если они мягкие — значит, развивается воспалительный процесс. Если же плотные, то это говорит о гипертрофии, с которой можно справиться только с помощью оперативного вмешательства.
Также ранее практиковалась для постановки диагноза и рентгенография. Сегодня этот метод признан неэффективным. Он чреват ненужным радиоактивным облучением ребенка. И, кроме того, не всегда дает точные, соответствующие действительности результаты.
С помощью рентгена фактически можно было только увидеть тени увеличенных аденоидов. Гипертрофия ли это, воспаление или отек, узнать было крайне сложно.
Вы теперь знаете, как определить, есть ли аденоиды у ребенка. Конечно, диагностику довольно сложно провести неспециалисту. Всегда есть риск, что вы перепутаете это серьезное заболевание с простудой или насморком. Поэтому ни в коем случае не стоит ставить диагноз ребенку самостоятельно и уж тем более лечить его безрецептурными лекарствами от аденоидита!
Возможно, вы добьетесь некоторого облегчения состояния. Но спустя время симптомы болезни вернутся, она продолжит прогрессировать. Не нужно ждать момента, когда чрезмерно разросшиеся аденоиды полностью перекроют носовой просвет, и ребенок совсем не сможет нормально дышать. Это тот случай, когда визит к доктору откладывать нельзя!
Как определить, есть ли аденоиды у ребенка? Для ответа на этот вопрос ЛОР-специалисты проводят точную диагностику: эндоскопические исследования, анализы мочи и крови. В отдельных случаях показан рентген носоглотки.
Основные методы лечения этой проблемы в отношении детей в основном медикаментозные, консервативные. Особенно на ранних стадиях развития заболевания (1,2-я). От аденоидов тут реально избавиться путем приема медикаментов и посещения физиотерапевтических процедур. К оперативному способу обращаются только в том случае, если консервативное лечение не оказало никакого эффекта.
Как определить степень аденоидов у ребенка? Обратитесь к характеристике выше — для каждой стадии развития патологии выделены индивидуальные симптомы. Что же насчет лечения, то самым распространенным будет медикаментозная терапия.
В большей массе, детям назначают антигистаминные лекарства, иммуномодуляторы, витаминные добавки, иные препараты, стимулирующие иммунную защиту организма. Для снятия воспаления и облегчения дыхания носом используются специальные назальные капли с антивоспалительными компонентами.
С осторожностью назначаются сосудосуживающие средства — их нельзя применять более 3-5 дней подряд! В некоторых случаях хороший эффект дает промывание носовых проходов подсоленными растворами или аналогичными по составу лекарственными препаратами.
Что касается физиотерапевтических процедур, то стандартно назначается следующее:
- Лекарственный электрофорез (с преднизолоном, йодидом калия или же нитратом серебра).
- УВЧ-терапия.
- Высокочастотная магнитотерапия.
- Грязевые аппликации.
- Лечение ультрафиолетом.
Большое значение тут имеет и дыхательная гимнастика. Ведь ребенок, особенно при запущенной стадии болезни, привыкает дышать ртом. Обратно развить привычку носового дыхания в подобных случаях очень важно.
Всего комплекса этих методов в большинстве случаев хватает, чтобы избавиться от аденоидов. Но если болезнь находится на третьей стадии, состояние ребенка не улучшается, приходится обращаться к хирургическому вмешательству.
Удаление увеличенных миндалин показано только в одном случае — при явной, истинной их гипертрофии (то есть, разрастании тканей). Если же они увеличены по причине аллергического отека, воспалительного процесса, то удаление аденоидов противопоказано. Выход только в продолжении консервативного лечения. Удаление воспаленных тканей чревато развитием ряда осложнений — инфекций, глубоких травм, активных кровотечений.
Решая вопрос о необходимости операции, ЛОР-специалист должен дать ответы на следующие вопросы:
- Были ли на поверхности миндалины такие образования, как слизь и ной? Стекали ли они на заднюю стенку глотки?
- Какого оттенка была слизистая оболочка аденоидов?
- Поверхность миндалины была мягкой или складчатой по своему характеру?
Ответы на данные вопросы помогут отличить именно гипертрофию миндалин от воспаленного участка ткани или же появления аллергической реакции в форме отека.
Если слизистая ярко-красная, неестественно бледная или синюшная, это говорит о развитии воспаления. Об отеке и том же воспалении свидетельствует и гладкая поверхность. Гипертрофию миндалин выдает наличие слизистой оболочки здорового розового цвета, а также типичной для нормального состояния миндалины складчатой поверхности. Только при таком положении дел в случае необходимости ребенку может быть назначена операция.
Как определить размер аденоидов у ребенка? Это можно узнать по затрудненности дыхания — чем больше разрослись миндалины, тем тяжелее дыхание больного. В особо запущенных случаях оно и вовсе становится невозможным. Тут порой единственным выходом становится их хирургическое удаление.
Что касается современной стадии развития медицины, аденотомия (удаление разросшихся миндалин) — простая операция, мало травмирующая окружающие ткани. Среди показаний именно к такому кардинальному методу лечения выделяются:
- Неэффективность как медикаментозной, так и физиотерапии.
- Серьезное затруднение носового дыхания.
- Непрекращающиеся простуды и насморки, вызванные именно разросшимися аденоидами.
- Частые отиты с ухудшением слуха.
Но к данной операции существует и ряд противопоказаний:
- Патологическое строение неба.
- Некоторые заболевания крови.
- Онкологические заболевания (или подозрение на их наличие).
- Острые воспалительные процессы (сперва необходимо именно их лечение).
- 30 дней после проведения любой вакцинации.
- Возраст ребенка до 2-х лет.
Удаление проводится только в условиях стационара, под местным или общим наркозом. Сегодня выделяется несколько способов проведения подобных операций:
- Аспирационный. Тут аденоиды удаляются специальным медицинским вакуумным насосом, на который помещается насадка.
- Эндоскопический. Операция проводится под общим наркозом, так как удаление аденоидов производится посредством жесткого эндоскопа. Хирурги могут использовать и микродебридер. Реабилитационный период после подобной операции длится две недели.
- Лазерный. Самый современный метод оперирования. Аденоиды будут отсечены лазерным лучом. Он же и прижигает кровеносные сосуды, что практически исключает риск кровотечений и распространения инфекций. Реабилитационный период тут существенно сокращен. Данная операция — самое простое хирургическое вмешательство, длящееся не более 15 минут и практически исключающее возможные риски и осложнения. Но проводиться она должна только в специализированной клинике.
Аденоиды — это патология, которая по большей части развивается у маленьких пациентов 3-12 лет. Заболевание довольно серьезное — разросшиеся миндалины могут полностью перекрыть носовые проходы и сделать нормальное дыхание невозможным. Как их распознать? Затрудненное дыхание, храп по ночам, частые насморки и простуды, постоянно приоткрытый рот у ребенка, жалобы на якобы предметы в носу должны насторожить родителя. Тут откладывать визит к ЛОР-доктору нельзя!
источник